Симптомы и лечение паратонзиллярного абсцесса
Острое гнойное воспаление клетчатки миндалин – это паратонзиллярный абсцесс, последняя и самая тяжёлая стадия паратонзиллита. Чаще всего это заболевание встречается в возрастной группе 15-35 лет. И женщины, и мужчины страдают от паратонзиллярного абсцесса с одинаковой частотой. Синонимы заболевания – острый паратонзиллит, флегмонозная ангина. Частота заболеваний возрастает в периоды межсезонья – зимой и осенью.
Причины заболевания

Формирование паратонзиллярного абсцесса в большинстве случаев спровоцировано внедрением патогенных микробов в ткани нёбных миндалин. Заболевание практически всегда является вторичным поражением, осложнением хронического тонзиллита.
Причины формирования абсцесса:
Бактериальная инфекция глотки – развивается, как осложнения хронической ангины, острой формы тонзиллита или фарингита.
Стоматологические заболевания – кариес, периостит альвеолярной ткани, хроническое воспаление дёсен и десневых сосочков (гингивит);
Травмы ротовой полости, шеи, глотки, инфицированные раны, ожоги;
Проникновение инфекции через среднее ухо;
Гнойный процесс в слюнных железах.
Все эти причины не могли бы способствовать развитию паратонзиллярного абсцесса, если бы у пациента не был снижен общий и местный иммунитет. В группе повышенного риска больные сахарным диабетом, и пациенты, имеющие в анамнезе анемию, онкологические патологии, ВИЧ. Ожирение, курение, анатомические аномалии глотки и миндалин, переохлаждение увеличивают риск развития паратонзиллярного абсцесса.
Патогенез

Возбудители заболевания – стрептококки, стафилококки, пневмококки, эхшиерия и клебсиелла, грибок рода Кандида. Углубления миндалин (крипты) при хроническом тонзиллите заполняются гнойным отделяемым. Глубже всего они в верхней части миндалин – в месте наиболее выраженного воспаления.
После нескольких случаев острого воспаления ткань миндалин замещается рубцовой тканью. Из-за рубцов нарушается отток гноя из глубоких крипт, они не очищаются полностью. Инфекция, концентрированная в миндалинах, проникает вглубь миндалин, в паратонзиллярное пространство вокруг миндалин.
Частой локализации абсцесса в верхней части миндалин способствует рыхлость её клетчатки. При сниженном местном иммунитете инфекция легко проникает в глубокие слои ткани.
Классификация

Формы абсцесса в зависимости от стадии развития:
Отечная стадия – ткани около миндалин отекают, воспаление отсутствует, так же, как и клинические симптомы заболевания.
Инфильтрационная стадия – поражённая миндалина гиперемирована, отмечается боль, повышение температуры.
Абсцедирующая стадия – через 4-7 дней после образования инфильтрата формируется флюктуирующее выпячивание большого размера.
Классификация по месту локализации:
Передний или передне-верхний абсцесс – диагностируется в 75% случаев, формируется над миндалиной;
Задний абсцесс – диагностируется в 10-15% случаев в задней дужке или между краем миндалины и краем дужки.
Нижний абсцесс – диагностируется в 5% случаев между нижним краем миндалины и латеральной стенкой глотки.
симптомы
Боковой или наружный абсцесс – диагностируется в 5% случаев между стенкой глотки и боковым краем миндалины, протекает очень тяжёло.
Симптомы

Во всех случаях заболевание начинается с резкой боли при глотании. Поскольку паратонзиллярный абсцесс чаще всего возникает с одной стороны, боль односторонняя. Двусторонний абсцесс возникает гораздо реже – всего в 10% случаев. Интенсивность боли быстро возрастает, вскоре больному становится сложно глотать не только пищу, но и слюну. Её количество возрастает, фиксируется гиперсаливация, слюна стекает из уголка рта.
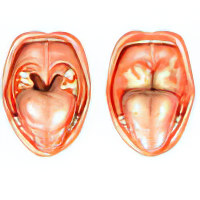
Визуально абсцесс выглядит, как округлое образование ярко-красной окраски. Его поверхность напряжена, сквозь неё просвечивает бело-желтое содержимое. Часть абсцесса при пальпации имеет очаг флюктуации – участок ткани, размягченный из-за гнойного расплавления. Язычок зева смещен в сторону, противоположную патологии, небная миндалина оттеснена.
Основные симптомы паратонзиллярного абсцесса:
Иррадиация боли в ухо, в нижнюю челюсть;
Возникают симптомы интоксикации продуктами жизнедеятельности патогенных бактерий – головная боль, гипертермия до 38,5°, лихорадочное состояние, слабость, бессонница:
Гипертрофированы регионарные лимфоузлы;
Фиксируется гнилостный запах из ротовой полости;
С развитием заболеван6ия возникает тризм – спазм жевательной мускулатуры;
Нарушена речь, она приобретает гнусавый оттенок;
Из-за попадания жидкой пищи в гортань и носоглотку больной поперхивается;
Он принимает вынужденную позу с наклоном в поражённую сторону или с наклоном головы вперёд из-за чрезмерного выделения слюны.
Больной психически перенапряжен из-за бессонницы, невозможности принимать пищу, из-за изматывающей боли.
Спустя 4-7 дней происходит самопроизвольное вскрытие паратонзиллярного абсцесса. Общее самочувствие больного резко и значительно улучшается, снижается температура тела и уменьшаются симптомы заболевания. В слюне появляется гной, тризм минимизируется.
При осложнённом течении паратонзиллярного абсцесса он прорывается через 2-2,5 недели. Если гнойные массы проникают вглубь тканей окологлоточного пространства, абсцесс может не вскрыться. При подобном течении заболевания тяжесть состояния больного возрастает.
Осложнения паратонзиллярного абсцесса

При адекватной терапии заболевание заканчивается выздоровлением. При неквалифицированной терапии или отсутствии лечения гнойный процесс распространяется в заглоточное пространство. Такие осложнения может спровоцировать повреждение стенок глотки при операции по вскрытию абсцесса, самопроизвольный прорыв гнойника в глубоко расположенные ткани.
Возможные осложнения:
Флегмона клетчатки шеи, окологлоточной ткани;
Парафарингеальный абсцесс;
Асфиксия из-за стеноза гортани (сдавления глотки изнутри);
Гнойный медиастенит, или воспаление средостения – гнойное поражение клетчатки сердца, аорты, полой и лёгочной вены;
Тромбофлебит пещеристого синуса головного мозга;
Абсцесс головного мозга;
Энцефалит;
Аррозивное кровотечение из-за гнойного расплавления артерий окологлоточного пространства.
Диагностика
Клиническая картина паратонзиллярного абсцесса настолько яркая, что постановка диагноза у врача-отоларинголога не вызывает трудности. Для экспресс-диагностики достаточно данных, полученных в результате фарингоскопии, изучения анамнеза пациента.
Программа углубленного диагностического обследования:
Изучение анамнеза – особого внимания требует наличие травм ротовой полости и глотки, инфекционных процессов в них;
Визуальный осмотр – врач обращает внимание на наклон головы, гипертрофированные лимфоузлы, запах изо рта, гипертермию;
Фарингоскопия – визуально определяется округлое образование с гиперемированной поверхностью и зоной флюктуации;
Изучение данных общего анализа крови (увеличение соэ, лейкоцитоз), бактериального посева отделяемого из полости абсцесса для определения возбудителя;
Дифференциальная диагностика паратонзиллярного абсцесса при помощи узи и кт шеи, рентгена шеи и головы от абсцесса средостения, парафарингеального абсцесса, дифтерии, аневризмы, опухолей глотки и ротовой полости, аневризмы аорты.
Лечение

Из-за высокого риска осложнений лечение паратонзиллярного абсцесса проводится исключительно в стационарных условиях. Хирург проводит немедленное вскрытие образования под местным обезболиванием (Дикан, Лидокаин). На выступающей части абсцесса выполняется надрез скальпелем, полость гнойника расширяют глоточными щипцами, чистят от гноя.
Операционную рану тщательно промывают раствором антисептика, устанавливают дренаж для выведения экссудата.
При оперативном вмешательстве, проводимом на фоне частых ангин, возможно удаление миндалин. Если ангины возникают редко, врач рекомендует проведение подобной операции не ранее 1,5-2 месяцев с момента вскрытия абсцесса. В восстановительном периоде больному рекомендовано медикаментозное лечение.
Группы лекарственных препаратов:
Внутримышечное и внутривенное введение антибиотиков (Амоксициллин, Цефтриаксон, Амикацин, Пенициллин, Гентамицин, Цефураксим), выбор которых зависит от возбудителя паратонзиллярного абсцесса;
Инфузионное введение Гемодеза для детоксикации организма;
Местное лечение – полоскание горла растворами антисептиков (Мирамистин, Фурациллин);
Профилактика кандидозов при введении антибактериальных препаратов (Интраконазол);
Антигистаминные препараты;
НПВС для купирования боли и воспаления.
Поскольку больной испытывает острую боль в горле, препараты вводят преимущественно в виде инъекций, ректальных свечей.
Если лечение абсцесса начато вовремя, спустя 2-3 недели наступает полное выздоровление. При присоединении осложнений, воспалительных процессов, затрагивающих мозг и средостение, прогноз выздоровления сомнителен, возможен летальный исход.
Профилактика паратонзиллярного абсцесса
Для профилактики возникновения гнойника в полости рта нужно своевременно лечить ангину, гингивит, воспаления аденоидов, санировать кариозные полости в зубах. Укрепление иммунитета в использованием физкультуры, адекватного закаливания, употреблении большого количества свежих фруктов и овощей помогут противостоять заболеванию.