Артрит коленного сустава
Что такое артрит коленного сустава?
Любой воспалительный процесс имеет большую потенциальную опасность. Самая страшная угроза – сепсис. Принято считать, что воспаление зарождается только в мягких тканях. Это весьма ошибочное мнение, т.к. всё чаще оно поражает места сочленения костей – суставы.
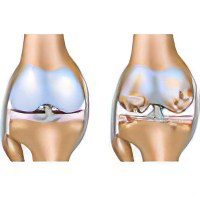
Артрит коленного сустава – это воспаление внутри- и околосуставных областей одного или обоих колен. Другое название патологии – гонит или гонартроз (от греч. gony – «колено»).
Статистика заболеваемости артритом коленного сустава такова: примерно половина (от 35 до 52%) людей, страдающих от болезней суставов, болеют именно коленным артритом. Более 30% - у детей. Причём в 23% всех случаев причиной является остеоартроз. Большинство больных артритом коленного сустава – женщины старше 30 лет. Хотя для вторичных патологий это не всегда верно. Например, гонорейный артрит характерен для мужчин.
Большая процентная вероятность заболеть артритом коленного сустава вызвана высокой нагрузкой на колени. Каждое из них выдерживает половину веса человеческого тела, а из-за весьма ограниченного диапазона движений в коленях эта нагрузка только возрастает. Стопы более подвижны и сложно устроены для этого.
Диагностику патологии проводят с применением рентгенографии, а точнее - артрографии. При псевдоподагре дополнительно необходима поляризационная микроскопия синовиальной жидкости, полученной через пункцию. На микрофлоре пунктата проверяют воздействие различных препаратов на инфекционных возбудителей.
В редких случаях назначаются дополнительные диагностические исследования:

магнитно-резонансная интроскопия;
биопсия синовиальной оболочки и хряща;
термография;
томография;
артропневмограмма;
тесты реакции Райта и пробы Бюрне;
компьютерная томография - визуализация секвестрированной костной ткани. Секвестр - омертвевший участок костной ткани;
магнитно-резонансная томография;
ультразвуковое и радионуклидное исследования.
Постепенно воспаляются все синовиальные ткани сустава. Крестообразные связки подвергаются грубым изменениям. Разрушается хрящевой покров. Обнажается спонгиозная ткань, в которой развивается остеомиелит или остит («воспаление кости»). Происходящие изменения определяют с помощью рентгенограммы.
Патологические отклонения со временем охватывают всё больше органов:
кости;
сухожилия;
бурсы;
связки;
хрящи;
мышцы;
кровеносную и лимфатическую системы (лимфаденит);
различные внутренние органы.
Последствия гонита могут отразиться на функционировании многих органов:
другие суставы – гонартроз, капсулит, спондилит (воспаление позвоночника), бурсит, эмпиема, сгибательная контрактура в полусогнутом положении, остеохондрит - воспалительный процесс в костной и хрящевой ткани;
глаза - кератит, кератоконьюнктивит, увеит;
легкие - альвеолит, пневмонит, интерстициальный фиброз;
сердце - перикардит, ревматизм, миокардит;
кровеносные сосуды - системный васкулит, септический шок, провоцирующий синдром полиорганной недостаточности, синдром Рейно, капиллярит;
желудочно-кишечный тракт - энтероколит;
почки - гломерулонефрит, амилоидоз.
Разновидность коленного артрита зависит от причин его возникновения. Например, гнойное или септическое воспаление провоцируется патогенами, попадающими в полость сустава из первичных очагов инфекции с кровью или лимфой. Если поражены оба колена, то говорят о суставах Клаттона.
Единой классификации артритов коленного сустава по причинам возникновения нет:

инфекционный;
реактивный после перенесённой кишечной или урогенитальной инфекций;
ювенильный ревматоидный, при котором иммунитет губит клетки собственного организма, и появляются высыпания на коже - ревматические узелки у колена и на кисти;
аллергический (чаще в виде полиартрита);
ревматический (обычно олигоартрит);
псориатический;
подагрический;
стрептококковый;
туберкулёзный;
гонорейный;
инфекционно-аллергический;
иммуноаллергический;
посттравматический;
обменный;
поствакцинальный.
Приведенная классификация весьма противоречива. Болезнь может протекать остро или хронически. Некоторые медики называют ещё и подострую форму болезни.
В зависимости от локализации артрита коленного сустава может быть двух видов:
капсулярный или синовиальный поражает синовиальную оболочку, обычно протекает в острой форме, чаще развивается у детей;
костный или сухой поражает костно-хрящевые концы сустава.
Чем сильнее прогрессирует болезнь, тем большую она охватывает область. Капсулярный коленный артрит (иначе синовит - synovitis genu) переходит в костный и наоборот. Синовиты могут сопровождаться образованием рисовых тел в выпоте. Это усиливает болевой синдром.
По характеру выпота синовиальный артрит разделяют на:
серозные;
серозно-гнойные;
гнойные.
По наличию в суставной полости возбудителей гонартриты делят на две разновидности:
септический;
асептический, когда суставная жидкость стерильна.
Профилактические меры при артрите коленного сустава стандартны – это ведение здорового образа жизни, а также соблюдение санитарных правил и норм, техники безопасности во время работы. Особую осторожность должны проявлять те, чья профессиональная деятельность связана с долгим пребыванием на ногах, а также постоянной вибрацией.
Многообразие клинических форм гонартрита обусловлено обширным объёмом, величиной нагрузки и сложностью устройства коленного сустава. Особенности протекания болезни зависят от возраста, конституции, реакций организма и тканей человека на различные воздействия.
Симптомы артрита коленного сустава

Выделают следующие симптомы коленного сустава:
скованность, тугоподвижность коленных суставов из-за сильной отёчности и скопления выпота при подъёме/спуске по лестнице, приседаниях, вождении автомобиля и любых движениях, в которых как-либо задействовано больное колено, т.е. объём пассивной и активной подвижности сильно снижен;
боль в переднем отделе колена, усиливающаяся в положениях с наибольшим натяжением сухожилия (носит «механический» характер);
тяжесть в ноге;
массивный отёк мягких тканей - водянка;
накопление экссудата в суставной полости;
растяжение капсулы и связок;
гипертрофия синовиальной оболочки при фунгозной форме;
покраснение и локальное повышение температуры кожи в пределах 5-7 см;
веретенообразный вид больной ноги;
разращение ворсинок с инфильтрацией, набуханием и фиброзным перерождением;
симптом баллотирования надколенника (баллотирующей чашки) – при выпрямлении ноги он как бы погружается в область скопления экссудата, при сгибании - «всплывает» вновь;
боннетовское положение сустава (вынужденное полусогнутое под прямым углом вследствие напряжения мышц);
лихорадка, гектический характер температуры тела;
озноб;
увеличение регионарных лимфатических узлов;
общее недомогание, чувство разбитости;
сонливость;
слабость, вялость;
снижение аппетита;
периартикулярная флегмона в запущенных случаях (очень вероятен летальный исход);
атрофия прилегающих мышц, например, четырёхглавой мышцы бедра - симптом Александрова;
костная деструкция мыщелков, надколенника и большеберцовой кости, зазубренность, появление на суставных концах фокусных узур неправильной формы;
ревматическая хорея;
ревматические плотные, безболезненные малоподвижные узелки в подкожной клетчатке, фасциях, апоневрозах и бурсах;
абсцессы - нарывы;
свищи;
некроз мягких тканей и хряща;
фиброз из-за соединительно-тканного перерождения сумки;
уплотнение и утолщение периартикулярных тканей;
заполнение сустава рубцовой тканью;
эрозия суставных поверхностей;
анкилоз вследствие спаивания суставных поверхностей соединительной тканью.
Перечисленные патологические признаки проявляются размыто или ярко выражены. Их принято делить на местные и внесуставные. Необязательно проявление всего симптомокомплекса сразу. Всё зависит от разновидности болезни и сопутствующих патологий.
Надколенник или коленная чашечка представляет собой небольшой костный «щит», прикрывающий колено сверху. Он сцеплен с мышцей бедра и усиливает её действие. Надколенник лишь часть мощного стабилизирующего каркаса коленного сустава. Он начинает выпирать вперёд при избыточном накоплении выпота в полости больного сустава. При этом колени приобретают шарообразную форму. Мыщелки – полукруглые выступы бедра и голени.
Признаки артрита коленного сустава очень схожи с симптомами многих костных заболеваний, а также опухолевидных новообразований:
фиброзная остеодистрофия;
гигантоклеточная остеокластома;
пигментный виллонодулярный синовит;
синовиома.
К лабораторно-инструментальным признакам артрита коленного сустава относят:
увеличение СОЭ - скорости оседания эритроцитов (или РОЭ - реакции оседания эритроцитов), количества лейкоцитов (преимущественно полиморфонуклеаров), эозинофилов и тромбоцитов в общем анализе крови;
выявление С-реактивного белка и серомукоидов при биохимическом исследовании крови;
обнаружение антигена HLA-27, ?-2 и гамма-глобулинов в сыворотке крови;
резкое увеличение количества плазматических клеток в синовиальной оболочке;
дегенерация хряща, сужение суставной щели, гуммозный процесс в костях, эрозии и узлы в костной ткани, остеофиты (травмируют синовиальную оболочку), субхондральный склероз (склеротический ободок вокруг туберкулёзного очага и секвестры внутри него) на рентгеновских снимках.
Стадии развития артрита коленного сустава

Выделяют 3 стадии развития заболевания:
Первая стадия, начальная. Преартритическая фаза. Обычно занимает около 6 часов. Болезнь протекает в чисто гиперемической форме. Единственный симптом здесь – это болезненный синдром, т.е. артралгия.
Вторая стадия, ранний артрит. Артритическая фаза – разгар болезни.
Признаки второй стадии могут проявляться циклически:
начинает твердеть хрящевая ткань;
патологически разрастается кость;
воспаляется синовиальная перепонка;
образуются абсцессы;
утолщается капсула сустава.
Третья стадия, запущенный артрит. Постартритическая фаза – затихание болезни.
Признаки третьей стадии:
хрящи всё больше истончаются и практически полностью разрушаются;
на их месте из-за прогрессирующего зонального остеогенеза образуются костные наросты;
в костях возникают полости с инородным веществом;
разрушается сустав;
происходит рубцевание тканей;
нога принимает порочное положение и укорачивается/удлиняется;
человек становится инвалидом.
На последней стадии артрит принимает хроническую форму. Возможны рецидивы и обострения заболевания. Болевой синдром может усиливаться при резкой перемене погоды. Это свойство организма называют метеочувствительностью.
Коленный сустав – крупнейший в человеческом теле, и синовиальной жидкости в нём больше, чем в других. При попадании в неё болезнетворных организмов воспалительный процесс протекает бурно, поэтому так важно остановить болезнь на первой стадии. В противном случае неприятных последствий никак не избежать.
По теме: Гонартроз коленного сустава: степени, виды, методы лечения
Причины артрита коленного сустава
Причин развития артрита коленного сустава существует огромное множество, среди которых:
механическая перегрузка от трения в переднем отделе и длительного стояния на коленях («колено домохозяйки»);
неправильное положение костей, а значит, неравномерное распределение нагрузки на сустав;
вакцинация против краснухи – поствакцинальный артрит;
длительное переохлаждение или обморожение ног;
травма, например, ушиб, перелом, трещина, разрыв суставного мениска или повреждение связок – посттравматический гонартроз;
аллергия (лекарственная и сывороточная болезнь) – аллергический артрит, например, при крапивнице или отёке Квинке;
болезнь Рейтера – синдром артрита, уретрита и конъюнктивита (преимущественно у молодых мужчин);
болезнь Бехчета;
артриты других суставов, например, гнойные или паразитарные;
глистные и протозойные инвазии;
туберкулёз– туберкулёзный артрит;
крупозное воспаление лёгких;
острая стрепто-, пневмо- или стафилококковая инфекция – инфекционный или септический артрит;
грибок;
лаймовская болезнь;
красная волчанка;
псориаз (очень редко) – псориатический артрит;
пирофосфатная артропатия с обызвествлением;
подагра – метаболическая болезнь с отложением солей мочевой кислоты в суставах – обменный или подагрический артрит;
болезнь Бехтерева - наследственное заболевание опорно-двигательной системы;
капилляротоксикоз;
узловатая эритема;
коллагеноз (крайне редко);
гемофилия;
цинга;
отит;
дерматомиозит.
Выявить причину артрита иногда довольно затруднительно, т.к. воспалительный процесс прогрессирует постепенно и до появления болевого синдрома характерная симптоматика может отсутствовать. Самая тяжёлая форма артрита коленного сустава – это острая флегмонозная с гнойным расплавлением окружающих мягких тканей, прорывом гноя в ткани бедра и голени.
Виды инфекционных возбудителей:

бактерии;
вирусы;
паразиты;
болезнетворные грибки.
Бактерии:
стафилококки;
гонококки;
стрептококки;
гемофильная палочка - Haemophilius influencae;
грамотрицательные бактерии, например, Pseudomonas или сальмонелла - Salmonella.
Виды Staphylococcus:
Staphylococcus aureus;
эпидермальный стафилококк - Staphylococcus epidermidis.
Виды Streptococcus:
β-гемолитический стрептококк группы А - Streptococcus pyogenes - активируется в грамположительной флоре;
стрептококки других групп.
Вирусы:
ВИЧ - вирус иммунодефицита человека;
краснухи;
эпидемического паротита;
гепатита В;
парвовирусы.
Паразиты – возбудители следующих заболеваний:
стронгилоидоз - кохинхинская диарея;
дракункулез - болезнь ришты;
анкилостомоз - сыпь рудокопов, земляная чесотка или египетский хлороз;
шистосоматоз;
филяриатоз, в том числе вухерериоз, бругиоз и онхоцеркоз;
лоаоз, вызывающий калабарскую опухоль.
Итак, основные разновидности бактериального инфекционного артрита в зависимости от этиологии – причины его возникновения:
гонококковый;
туберкулёзный первично-костной или первично-синовиальной формы;
бруцеллезный;
боррелиозный или лаймский (при болезни Лайма);
иерсиниозный;
дизентерийный;
сальмонеллезный.
По причинам возникновения артрит коленного сустава делят на два вида:
Первичный (самостоятельное заболевание);
Вторичный (сопутствующее другой патологии).
Факторами риска или предрасполагающими причинами являются:
недоношенность;
лишний вес;
наследственность;
хронические очаги инфекции;
оперативные вмешательства;
гонорея – венерическая болезнь, поражающая мочевые пути;
фурункулёз, сопровождающийся появлением фурункулов;
перитонзиллярный абсцесс за миндалинами;
ангина - воспаление слизистой оболочки зева;
скарлатина (преимущественно в детском возрасте);
воспаление среднего уха;
пневмония - воспаление лёгких;
инфекционный эндокардит - воспаление эндокарда - внутренней оболочки сердца;
иммунодефицитные состояния;
рецидивирующая септицемия;
протезы суставов;
сахарный диабет - эндокринное заболевание из-за дефицита инсулина;
серповидноклеточная анемия - малокровие;
хронический тонзиллит – воспаление нёбных миндалин;
кариес - разрушение тканей зубов;
гипогаммаглобулинемия - дефицит белка;
употребление наркотиков;
врождённые дефекты опорно-двигательного аппарата;
слабый мышечный каркас коленного сустава;
экстремальные виды спорта.
Симптомы болезни разительно отличаются в зависимости от причин её возникновения. Так, если это длительное механическое трение, то артрит обычно протекает без лихорадки. При выраженном артрите коленных суставов можно полностью лишиться возможности передвигаться.
Как лечить артрит коленного сустава?

Комплекс терапевтических мер включает в себя:
снятие воспаления (НПВС – нестероидные противовоспалительные средства);
обезболивание;
восстановление обменных процессов (приём хондропротекторов, витаминов и иммуностимуляторов);
укрепление иммунитета;
нормализация питания суставных тканей;
избавление от избыточного веса (аурикулотерапия, диета, фитотерапия для улучшения обменных процессов и расщепления жировых отложений, чтобы уменьшить нагрузку на колени);
восстановление нормальной двигательной активности, опороспособности нижних конечностей, возобновление полной амплитуды движений;
профилактические меры по предупреждению рецидивов болезни.
Болезненные ощущения помогут уменьшить не только лекарства, но и такие опорные средства, как трость или костыли. Применяются и ортопедические приспособления, например, наколенники, шины и специальная обувь. Ногу иммобилизуют также простым гипсом, кокситной повязкой или тутором, изготовленным по гипсовому слепку.
При вторичном заболевании первоочередные меры направлены на ликвидацию основного заболевания. Лечение проводится комплексно.
Нестероидные противовоспалительные препараты:
Ибупрофен. Плюсы: безопасен, побочных эффектов меньше, чем у других средств; реже вызывает агранулоцитоз в крови. Минусы: жаропонижающий и болеутоляющий эффект меньше, чем у Парацетамола; может спровоцировать появление отёков, гипертонии, аспириновой астмы, язвы желудка, повреждения печени и почек;
Напроксен. Плюсы: имеет мало побочных эффектов; высокоэффективен. Минусы: больший риск сердечно-сосудистых осложнений, чем у Ибупрофена;
Аспирин или Ацетилсалициловая кислота. Плюсы: хорошая жаропонижающая способность; предотвращает тромбоз (антиагрегационный или «противосклеивающий» тромбоциты при воспалении препарат). Минусы: плохо помогает при болях; может вызвать синдром Рея, поражающий печень и мозг;
Парацетамол. Плюсы: единственное средство, без риска возникновения отёчности и гипертонии; реже разрушает слизистую желудка; лучше других снимает боль и жар. Минусы: с возрастом действие препарата слабеет; быстро изнашивает печень, т.к. активизируется именно в ней;
Алмирал, Ортофен или Диклофенак. Плюсы: быстро избавляет от артритных болей. Минусы: существенно увеличивает вероятность инсульта; сильно сажает почки; негативно влияет на желудочно-кишечный тракт;
Олфен – препарат на основе диклофенака натрия;
Нимесулид. Плюсы: эффективное средство; хорошо переносится; суммарное число осложнений со стороны желудка и кишечника ниже, чем у аналогов. Минусы: нет точных данных о кардиоваскулярной безопасности лекарства;
Ревмоксикам или Мелоксикам. Плюсы: даёт значимое улучшение; легко переносится. Минусы: недостаточно изучена кардиоваскулярная безопасность; высок относительный риск кровотечений.
При лечении инфекционного гонита часто применяют Линкомицин – антибиотик, противомикробный препарат. Плюсы: отлично справляется с болезнетворными микроорганизмами, микоплазмой, бактероидами. Минусы: может вызвать тошноту, рвоту, диарею, стоматит и другие осложнения.
Мази против артрита коленного сустава:
Финалгон;
Апизартрон;
Гисталгон.
Кортикостероиды - стероидные гормоны - вводятся непосредственно в полость сустава:
Гидрокортизон в виде суспензии;
Кеналог;
Трасилол или Апротинин;
Дипроспан.
Иммуностимуляторы при гонартрите:
Левамизол или Декарис. Плюсы: повышает иммунитет, рубцует язвы. Минусы: провоцирует головную боль, нарушает сон;
Тактивин в растворе;
Метилурацил. Плюсы: ускоряет заживление ран; обычно хорошо переносится. Минусы: возможны аллергические кожные реакции, головокружение.
Хондропротекторы принимаются длительными курсами даже после окончания основного лечения. Они значительно ускоряют регенерацию клеток. Если артрит спровоцирован инфекционным возбудителем, то проводится антибиотикотерапия (этиотропная). Дополнительно вводят иммуностимуляторы и противотоксические средства.
Формы медикаментозных препаратов, назначаемых при артрите коленного сустава:
таблетки (например, Диклофенак);
растворы для внутримышечных и внутрисуставных инъекций (например, кортикостероиды);
гели (например, Диклак);
крема;
мази (например, Бишофит, Никофлекс, Меновазин);
растворы для примочек (например, Димексид).
Эти лекарства имеют множество побочных эффектов, перегружают желудочно-кишечный тракт, поэтому одновременно с их приёмом требуется соблюдение диеты и назначение поддерживающих пищеварительный процесс средств.
Подробнее: Список современных лекарств и препаратов для суставов
Если возникает абсцесс, его обязательно пунктируют. Иначе образуется свищ. При отсутствии секвестров свищи поддаются иодоформенной пломбировке по Мозетиг-Моргофу (Mosetig-Moorhof). Ускоряет процесс заживления кварцевание.
Для исправления возникших деформаций коленей, т.е. О- и Х-образных ног, используют ортопедические методы коррекции. При контрактуре гониты нуждаются в постоянном вытяжении конечности или лёгкой одномоментной редрессации с гипсовой фиксацией. Запущенные случаи поддаются выпрямлению Ермолаевским аппаратом или исправляются надмыщелковой остеотомией.
Исправление костных деформаций возможно только хирургическим путём. Виды оперативных вмешательств при гоните:
реплантация синовиальной перепонки сустава;
трансплантация хрящевой ткани;
артроскопия - удаление отростков с кости и другие манипуляции через микроразрез;
эндопротезирование - замена компонентов сустава имплантатами;
артродез – полная иммобилизация сустава;
артролиз или операция Вольффа - иссечение фиброзных спаек;
синовэктомия - удаление поражённой синовиальной оболочки;
промывка сустава;
выравнивание менисков (это полулунные хрящевые образования, дополнительные амортизаторы ног);
артропластика - частичная или полная протезная замена сустава;
остеотомия - удаление части кости с целью уменьшить давление на сустав;
внутрисуставная некрэктомия;
пластическая резекция - удаление сустава или его части - колена закрытого или открытого типа с фасциальной интерпозицией;
широкая двусторонняя парапателлярная артротомия.
В тяжёлых случаях делают резекцию, клиновидную остеотомию или артропластику вторично. Резекции и неартроз нельзя делать до достижения 17 лет. При повреждении зон роста костей нижних конечностей ребёнок навсегда останется хромым.
Некоторые терапевтические методики применяются только при условии избавления от болей и воспаления. Среди них есть и методы тибетской медицины:

физиотерапия;
массаж и самомассаж для расслабления мышечного каркаса колена и усиления кровообращения;
фармакопунктура - введение лекарств минимальными дозами в биологически активные точки спины;
акупунктура или иглотерапия;
аурикулотерапия – введение игл в биологически активные точки ушей;
лечебно-физкультурный комплекс;
санаторно-курортное оздоровление.
Назначаются следующие физиотерапевтические процедуры:
фонофорез с гидрокортизоном;
парафиновые аппликации;
магнит;
кварцевание;
лазер;
УВЧ;
радоновые или сероводородные ванны.
Нельзя!:
заниматься самолечением;
терпеть боль или постоянно снимать её анальгетиками и не обращаться за помощью к специалистам;
при вторичном гоните лечить только его, игнорируя болезнь-первопричину.
Крупные сочленения костей нижних конечностей подвергаются опасности воспалительного процесса зачастую только из-за халатности самого человека. Работа без соблюдения простейших санитарных правил и норм, не щадя себя, может дать только негативный для здоровья эффект. Не подавляя своевременно хронические инфекционные очаги в организме, человек обрекает себя на длительное лечение и возникновение различных осложнений.
Всего 1 простое упражнение лечит колени - Доктор Евдокименко: