Боль в левом боку, внизу живота
Болезненные ощущения внизу живота описываются в медицинской литературе, как тазовые боли. Они характерны для острых и/или хронических заболеваний внутренних органов, сосудов, лимфатических узлов малого таза, суставов и костей тазового пояса.
Тазовые боли левой стороны тела
Это обширная группа неприятных ощущений в области брюшной стенки и/или брюшной полости с локализацией боли на:
передней стороне тела (ниже линии пупка);
задней стороне тела (ниже линии поясницы).
Болевой синдром внизу живота актуален практически для всех категорий больных с гинекологическими, урологическими, гастроэнтерологическими заболеваниями, а также хирургическими патологиями органов малого таза.
Боль внизу живота с левой стороны наиболее часто приводит пациентов в следующие отделения больницы:
гинекология – 60-70%;
урология 65-90%
гастроэнтерология – 50-60%;
ортопедия – 7-15%.
В течение жизни боль внизу живота слева периодически появляется у каждого шестого человека на планете. Медицина связывает тазовые боли с сотнями самых разных заболеваний внутренних органов и систем. Нами выбраны наиболее очевидные и часто встречающиеся причины этой проблемы.
В левой стороне брюшной полости располагаются следующие органы:
Селезёнка – непарный орган, относящийся к иммунной системе. В паренхиме происходит образование клеток крови, их накопление и утилизация. Селезёнка выступает резервным хранилищем (депо) крови за счёт портальной системы кровотока. Тотальное удаление селезёнки не приводит к гибели человека, поскольку в этом случае её функции берут на себя другие органы (лимфатические узлы, печень).
Тонкий кишечник. С левой стороны частично располагаются петли тощей кишки. Это второй отдел тонкого кишечника. Основные заболевания, сопровождаемые болями – инвагинации, закупорки и воспалительные процессы.
Толстый кишечник. Причина болей – воспаление, нарушение секреторных функций.
Левая часть поперечной ободочной кишки;
Нисходящая ветвь ободочной кишки.
Органы мочеполовой системы человека:
Левая часть непарных органов – матки, родовых путей (у женщин);
Левая часть парных внутренних органов (женских и мужских, а также почек).
Кости скелета тазового пояса, левый тазобедренный сустав, сосуды, хрящи, нервы, лимфатические узлы тазового пояса. Подобную информацию (см. здесь).
Формирование боли

Боль – сложный патофизиологический процесс. При одном и том же заболевании она может проявляться как на левой, так и на правой стороне тела. Боль способна мигрировать в удалённые от патологического очага участки тела. Известны случаи боли без очевидного источника патологии.
Причинами формирования очага боли являются:
Местное нарушение циркуляции крови;
Нарушение клеточного метаболизма в патологическом очаге;
Воспалительные и/или дистрофические процессы;
Функциональные и морфологические изменения внутренних органов.
Болевой синдром характеризуется несколькими этапами развития:
Первый этап. Появление неприятных ощущений в месте локализации патологического очага.
Второй этап. Появление отражённых болей, формирование вторичного очага патологии и потеря очевидной связи с первичным очагом.
Третий этап. Распространение трофических нарушений, углубление патологических процессов, расширение очагов болевого импульса.
Причины боли в левом боку внизу живота
Боль в левом боку внизу живота, сочетающаяся с симптомами заболевания органа, расположенного на аналогичной стороне, является первичным этапом заболевания. Иррадиирущие и отражённые боли формируются при хронических формах заболеваний с вовлечением в патогенез обширных участков тела.
Боль при заболеваниях селезёнки
На ранних этапах заболеваний наиболее вероятна локализация боли именно в левом боку.
Хронический лимфо - и миелолейкоз. Онкологическое заболевание, сопровождающееся поражением органов кроветворения – селезёнки, печени, региональных лимфатических узлов. Различают три клинических фазы заболевания: хроническая, прогрессирующая, бластного криза.
Симптомы хронической фазы. Боли могут отсутствовать. Они появляются по мере роста опухоли. Наиболее ранний признак – повышенная утомляемость, потливость, снижение аппетита. В отдельных случаях болезнь сопровождается потерей массы тела. При увеличении размеров селезёнки возникает боль после приёма пищи. Многие пациенты отмечают у себя слишком быстрое насыщение. На раннем этапе диагностика проводится с помощью УЗИ и лабораторных исследованиях крови.
Симптомы прогрессирующей фазы. Выявляются физикальным методом – глубокой наружной пальпацией, вызывающей усиление боли внизу живота слева. Она нарастает по мере увеличения селезёнки и паховых лимфатических узлов.
Симптомы фазы бластного криза (взрывного роста клеток). В этот период характерны ноющие боли в суставах и костях тазового пояса или на удалённом расстоянии от локализации поражения. Повышается и скачет температура тела. Выявляются снижение свёртываемости крови, стремительное увеличение объёма селезёнки. Диагностика болезни проводится с помощью инструментальных, лабораторных исследований.
Инфаркт селезёнки. Причина – закупорка артериол, мелких артерий паренхимы органа и развитие очага некроза вокруг тромба сосуда. Инфаркт селезёнки легко спутать с заболеваниями, которые являются его причинами: инфекциями, онкологией, пороками сердца, патологиями кровеносных сосудов.
Инфаркт селезёнки проявляется резкой болью в левом подреберье. По мере развития патогенеза боль может опускаться в низ живота. Она усиливается при глубоком вдохе, кашле и движении. Температура тела повышается до 38,0-39,00С. Заболевание опасно массивной кровопотерей. Диагноз ставится на основании инструментальных исследований. Лечение – оперативное вмешательство, физиопроцедуры, медикаментозная коррекция.
Заворот селезёнки. Частичное или полное перекручивание селезеночной артерии, вен и нервных пучков вокруг своей оси. Причина – индивидуальные особенности человека, имеющего от рождения длинные брыжеечные связки, удерживающие орган в брюшной полости, или травмы селезёнки.
Сопровождается симптомами острого живота. Возникает острая боль в левом боку, затем она начинает опускаться ниже и отдавать в область паха слева. Боль сочетается с рвотой, запором и вздутием кишечника. Наблюдается резкое ухудшение самочувствия. При неполном скручивании пациент жалуется только на периодические боли в левом боку, усиливающиеся при физической нагрузке.
В отношении больного с симптомами острого живота решается вопрос о немедленной хирургической операции. Вялотекущая боль при частичном скручивании является поводом для немедленного клинического обследования. После уточнения диагноза решается вопрос о лечении, в том числе, о проведении плановой хирургической операции.
Острое расширение селезёнки. Две основные причины расширения селезёнки – это нарушение оттока крови через портальную вену и воспаление.
Нарушение оттока. Характерна приступообразная тупая боль слева, в подреберье, возможна её миграция в низ живота. Острое расширение после закупорки вены (тромбы, конгломераты паразитов, другое) проявляется значительным увеличением органа, сглаживанием острых краев селезёнки на УЗИ.
Воспаление селезёнки. Редко является самостоятельным заболеванием, чаще патология развивается как вторичный процесс с вовлечением селезёнки в патогенез, например, печени. Сопровождается симптомами основного заболевания. Орган увеличен значительно меньше, боль сочетается с повышением температуры тела, рвотой. Наиболее частые причины воспаления селезёнки – заболевания соседних органов, в том числе, печени: болезнь Гоше – нарушение жирового обмена печени; Синдром Банти – сопровождается циррозом или перерождением печёночной ткани; болезнь Ходжкина – лимфогранулёматоз.
Абсцесс селезёнки. Это результат развития ограниченного гнойного воспаления в капсуле или паренхиме селезёнки. Патогенез мелких абсцессов обычно завершается полным выздоровлением. При формировании крупных или множественных абсцессов, особенно вскрывшихся в брюшную полость, возможно развитие перитонита. Его признаки – сильная разлитая боль, отдающаяся в левый бок и в низ живота, высокая температура, резкое ухудшение самочувствия, регресс сознания.
Киста селезёнки. Представляет собой полость, выполненную капсулой из соединительной ткани. Внутри она заполнена водянистым, слизистым содержимым. Киста формируется как результат завершения абсцесса. Она может быть и результатом разрыва селезёнки при травматических повреждениях. Мелкие кисты безболезненны, а крупные вызывают незначительную боль при надавливании кулаком в область левого подреберья. Пациенты отмечают также приступообразную тупую боль слабой интенсивности во время физических нагрузок.
Другие патологии, в том числе врождённые нарушения и атрофия селезёнки, протекают без выраженного болевого синдрома.
Что делать? Что делать при заболеваниях селезёнки? >>
Боль при заболеваниях тонкого кишечника
Тонкий отдел кишечника подразделяется на двенадцатиперстную, тощую и подвздошную кишку. Боль в левом боку внизу живота с большой долей вероятности может быть вызвана поражением тощей кишки, часть петель которой располагается с соответствующей стороны тела человека.
Мальабсорбция. Заболевание врождённого или приобретённого характера. В основе патогенеза лежит неспособность слизистых оболочек тонкого кишечника всасывать один или несколько пищевых продуктов в кишечнике, например, молоко или фрукты. Болезнь характеризуется частой (три и более раз в день) дефекацией, жидким стулом жирной консистенции. Боль локализуется в левом боку, и при распирании газами тощей кишки сопровождается схваткообразными приступами. Дополнительные симптомы – урчание в кишечнике, усиленное газообразование, неприятный привкус во рту. Распирающая боль стихает после опорожнения кишечника, а схваткообразная снижается после приёма медикаментов-спазмолитиков (но-шпа, она же дротаверин). Окончательный диагноз ставится на основании лабораторных и инструментальных методов исследования.
Целиакия. Развивается обычно у новорождённых, переходящих с грудного молока на прикорм из каш. Известны случаи целиакии у взрослых. В основе заболевания лежит непереносимость глютена. Глютен – это растительный белок, который содержится в клейковине злаков. Симптоматика болезни во многом напоминает мальабсорбцию, появляются такие же тянущие боли в животе. Ввиду нарушения пищеварения быстро развивается истощение. В возрасте от шести месяцев до одного года внешний вид больного ребёнка при неэффективном лечении приобретает рахитичный вид: увеличен живот, происходит отставание в росте и развитии, слизистые оболочки ярко окрашены.
Что делать? Что делать при заболеваниях тонкого кишечника? >>
Боль при патологиях толстого кишечника
Толстый кишечник включает в себя слепую, ободочную, сигмовидную и прямую кишки.
Ободочная кишка, в свою очередь, подразделяется на:
восходящую – расположена справа;
нисходящую – расположена слева;
поперечную – располагается горизонтально в эпигастральной области, частично слева.
Боль с левой стороны внизу живота обычно связана с поражением нисходящей или поперечной ободочной кишки:
Синдром раздражённого кишечника. Заболевание неясной этиологии. Некоторые исследователи оставляют приоритет за стресс-фактором. Болеют мужчины и женщины всех возрастов, однако две трети больных – женщины среднего возраста. Они наблюдают у себя обострение в период месячных циклов и при гормональных всплесках. Синдром раздражённого кишечника проявляется хроническими болями в животе, иногда с левой стороны, а также метеоризмом, запорами или поносами. Отличительная особенность заболевания – это отсутствие видимых морфологических изменений стенок кишечника. Болезнь периодически утихает и вновь обостряется, например, после приёма определённых видов пищи и после стрессов. Основной метод лечения – специальная диета и медикаментозная коррекция.
Болезнь Гиршпрунга. Наследственная патология. Болеют преимущественно мальчики. Заболевание является следствием врождённого отсутствия участков иннервации на отдельных, ограниченных участках толстого кишечника. Основные симптомы – запор, вздутие кишечника, усиленное газообразование. Развитие болевого синдрома в левой части живота является следствием острого расширения толстого отдела кишечника. Основной метод лечения – хирургическое вмешательство, а именно – удаление участков кишки, не имеющих нервных окончаний.
Болезнь Крона. Узелковое воспаление желудочно-кишечного тракта. Мы рассмотрим изолированное воспаление нисходящей ободочной кишки, поскольку именно оно характеризуется болью внизу живота слева. Причина заболевания до конца не установлена. Болезнь проявляется общими симптомами – усталостью, снижением аппетита, вялостью; а также специфическими признаками – болью в левом боку, поносами, рвотой. При вовлечении в процесс других отделов кишечника симптомы будут сложнее. Болезнь Крона очень тяжело диагностируется и часто маскируется под другие патологии. При вовлечении в патогенез отделов кишечника с правой стороны симптомы очень напоминают воспаление аппендикса с такими же яркими болевыми проявлениями.
Неспецифический язвенный колит. Полиэтиологическое хроническое воспаление толстого отдела кишечника. Сопровождается морфологическими изменениями кишечных стенок. Точных сведений о причинах заболевания нет, однако считается, что в основе лежат наследственные факторы, сочетающиеся с нарушениями иммунной системы. Имеются врачебные гипотезы о влиянии аллергии и бактерий. Клинически НЯК проявляется именно болями в левом боку внизу живота. Характер болей – приступообразные колики различной интенсивности. Другие симптомы – боль в суставах, поносы с примесью крови и гноя, повышение температуры, как следствие внедрения микробов в слизистую оболочку. Окончательный диагноз ставится на основании исследования слизистой оболочки кишечника с помощью инструментальных методов.
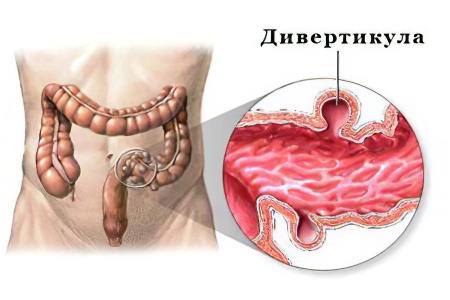
Дивертикулез толстого отдела кишечника. Заболевание, сопровождающееся развитием дивертикулов – патологических мешочков, образующихся при выпячивании стенок кишечника. Чаще болеют лица пожилого возраста. Дивертикулы мешают нормальной перистальтике, в них скапливаются каловые массы, вызывая застойные явления, брожение, образование газов и расширение кишечника. В завершение в дивертикулах формируются плотные каловые камни (конкременты). При поражении нисходящей ободочной кишки возникает боль в левом боку, может быть внизу живота, а также запоры и выделение кала чёрного цвета из-за кишечного кровотечения. Диагностика локализации дивертикулов производится с помощью инструментальных методов исследования кишечника, а лечится дивертикулез только хирургическим путём.
Полипоз ободочной кишки. Многофакторное заболевание, сопровождаемое появлением на слизистых оболочках ободочной кишки доброкачественных образований – полипов. Формирование этих полипов связано с нарушением процесса всасывания воды из содержимого кишечника и затруднением прохождения содержимого. В результате поносы сочетаются с запорами, в тяжёлых случаях развивается опасное состояние обезвоживания организма. Боль в левой стороне возникает при поражении полипами нисходящей части ободочной кишки.
Атония толстого отдела кишки. Развивается при снижении резистентности организма больного на фоне основного заболевания, например, при длительном неподвижном лежании во время болезни. Атонию чаще всего диагностируют у пожилых людей. Основной клинический симптом – нарушение перистальтики, запоры, вздутие кишечника, шумы и урчание, как следствие бродильных процессов. Вздутие вызывает тупую, распирающую боль. При скоплении газов в нисходящем отделе ободочной кишки появляется ноющая боль в левом боку внизу живота.
Злокачественные образования. Рак толстого отдела кишечника – обобщённое название нескольких заболеваний онкологической этиологии. Одна из причин развития злокачественных опухолей – малигнизация или преобразование доброкачественных клеток в раковые.
Болевой синдром развивается вначале на той стороне, где возникла опухоль. Характерно нарастание интенсивности ощущений, а при некрозе опухоли боль усиливается и разрастается вокруг очага.
Что делать? Что делать при заболеваниях толстого кишечника? >>
Боль при заболеваниях мочеполовой системы

Часть заболеваний была упомянута в связи с поражением правой почки (см здесь). В этом тексте информация дополняется.
Гидроуретеронефроз. Это расширение почечной лоханки. Оно развивается вследствие нарушенного оттока мочи из почки. Причины – мочекаменная болезнь, сужения или дивертикулы мочеточника. Так как почка – парный орган, одностороннее поражение длительно протекает субклинически. Острое расширение сопровождается резкими болями в пояснице, которые могут спускаться в низ живота.
Синдром Аллена-Мастерса. Развивается в связи с разрывом связок матки во время тяжёлых родов и абортов, или при стремительных родах. Проявляется вскоре после указанных патологий. Наиболее распространённый признак – схваткообразные боли внизу живота, иногда слева или в области ануса, особенно при натуживании. Жгучая боль внутри брюшной полости иррадиирует в левую подвздошную область. Дополнительные симптомы – утомляемость, боль во время секса и месячных. Диагностика основывается на физикальных исследованиях: врач обнаруживает аномальную подвижность шейки матки, разорванные связки не удерживают орган в стабильном положении. Матка болезненна при надавливании на брюшную стенку. Разрыв связок вызывает венозный застой в области малого таза.
Наружный генитальный эндометриоз. Боли развиваются при патологическом разрастании клеток миометрия при наружном эндометриозе:
Яичников. Клиника напоминает внематочную беременность с болевым синдромом внизу живота различной интенсивности. Поражение левого яичника сопровождается ноющими болями с соответствующей стороны, боли усиливаются в период менструаций и во время полового акта. Сопутствующая боль связана с развитием спаек;
Брюшины. Возможно бессимптомное течение, характеризуется расстройством менструального цикла, развитием бесплодия, болей во время полового акта и болей внизу живота, часто именно слева;
Маточных труб. Проявляется болями во время пальпации шейки матки и во время месячных. Наблюдается развитие бесплодия, иногда возникает внематочная беременность с локализацией эмбриона в маточных трубах;
Шейки матки. Характерны упорные боли в области малого таза, возможно слева. Часто боль спускается в область прямой кишки и усиливается при дефекации и сексе;
Влагалища и половых губ. Визуально обнаруживаются кровянистые узелки на слизистой влагалища и половых губах, сочетающиеся с выделениями и болью при пальпации. Секс невозможен из-за сильнейшей боли, а в спокойном состоянии наблюдается боль внизу живота;
Прямокишечно-маточного углубления. При ректальной пальпации на стенках прямой кишки возле маточного углубления прощупываются эндометриозные узелки в виде четок. Пациентки жалуются на тянущую боль в области промежности и внизу живота слева при преимущественном поражении левой стороны прямой кишки.
Боли при заболеваниях тазобедренного сустава, хрящей, сосудов, нервов, лимфатических узлов (см. здесь). Заболевания правой стороны указанных анатомических образований идентичны левостороннему поражению.
Что делать? Что делать при заболеваниях мочеполовой системы? >>
Виды боли
Боль, вызванная ранением или травмой, по патофизиологическому значению для организма значительно отличается от внутренних тазовых болей. Боль, спровоцированную травмами, как правило, следует немедленно купировать приёмом обезболивающих препаратов.
Боль, вызванную патологиями внутренних органов, наоборот, прекращать нужно с большой осторожностью. При возникновении внутренних болей допускается обезболивание путём наложения на очаг холодного компресса.
Тупая ноющая боль в левом боку
Этот вид болей – частая жалоба пациенток с односторонними гинекологическими патологиями. С тупыми болями в левом боку внизу живота женщины обычно сталкиваются при нарушениях цикла, во время секса, при воспалениях половых органов и невоспалительных (эндометриоз) заболеваниях. Воспалительные патологии, сопровождаемые притупленной болью, обычно сочетаются с повышением температуры тела, слабостью и повышенной утомляемостью. Кроме гинекологических заболеваний, тупая боль сопровождает варикозное расширение вен ног, острое расширение мочевого пузыря, геморрой. Тупая, ноющая боль ощущается при воспалении лимфатических узлов левой стороны тела.
Тянущая боль в левом боку
Такая боль характерна для гнойных патологий органов малого таза с левой стороны, обычно она отличается изнуряющим течением и невысокой интенсивностью. Тянущая боль слева ощущается при воспалениях мошонки, наружных мужских половых органов, а также при ущемлённых грыжах, сопровождаемых растяжением связок в паху. Боль постепенно нарастает при онкологических заболеваниях вследствие раздражения нервных ганглиев растущей опухолью. При тяжёлых патологиях следует учитывать наличие и интенсивность иных симптомов: (лихорадки, рвоты, диареи, увеличения лимфоузлов)
Резкая боль в левом боку
Рези сопровождают патологии, сопряженные со спазмами органов малого таза при распирании кишечника газами или прямом воздействии на болевые нервные окончания. Резкая боль – иногда свидетельство острого расширения мочевого пузыря и почечной лоханки, воспаления или разрыва связок, разрыва яичника, прохождения уралитов по мочевым путям. Как вариант, в указанных выше случаях может быть и тупая боль.
Колющая боль в левом боку
Колики обычно возникают при заболеваниях почек и кишечника. Колющая, пульсирующая боль возможна при изъязвлении слизистой оболочки мочеточников и уретры. Разновидность колющей – стреляющая боль, которая свидетельствует о воспалении поясницы, суставов, хрящей. Колющая боль возникает при расширении кишечника вследствие усиленного газообразования. После дефекации и мочеиспускания такая боль стихает. Колющая боль является грозным симптомом, которым не следует пренебрегать. Она может быть предвестником разрыва кисты яичника.
Другие симптомы

За редким исключением, боль никогда не является основным симптомом, при этом она сопровождает все серьёзные патологии внутренних органов. Современные методы диагностики (КТ с контрастом, разновидности спиральной МРТ, УЗИ, лапароскопия) значительно расширяют возможности выявления признаков заболеваний, вызывающих боль. Только 1,5% случаев боли в области органов малого таза не сопровождаются выраженными морфологическими изменениями внутренних органов. Боль часто сочетается с симптомами основного заболевания: лихорадкой, рвотой и другими.
Температура
Резкое её повышение – свидетельство серьёзных сбоев в организме, в том числе:
инфекционного характера – заразные болезни с поражением органов малого таза обычно сочетаются с лихорадкой;
воспалительных патологий внутренних органов малого таза у мужчин и женщин с угрозой развития перитонита;
травматических повреждений с угрозой разрыва стенок внутренних органов.
Тошнота, рвота
Сочетание боли справа, реже слева, или неясной локализации с лихорадкой и рвотой характерно для аппендицита. В медицинских учебниках пишут, что рвота при аппендиците обычно однократная, но на практике бывает иначе. Многократная рвота и боль внизу живота слева, чаще опоясывающего характера, развиваются также при панкреатите и холецистите.
Особую настороженность должна вызывать упорная, неукротимая тошнота и рвота, сочетающаяся с болями.
Что делать, если появилась боль в левом боку?
Что делать при боли в селезёнке?
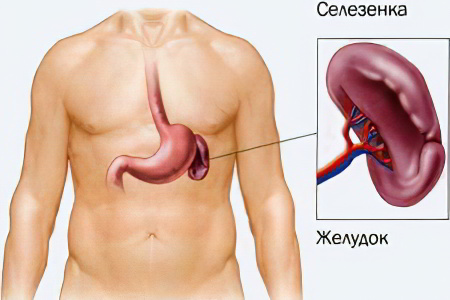
При заболеваниях селезёнки часто пациенту требуется оперативное вмешательство. Особенно это актуально в том случае, когда боли в органе вызваны кистой или растущей опухолью.
Чтобы облегчить самочувствие человека, возможно использование следующих препаратов:
Спазмалгон, Ибупрофен, Дротаверин. Их назначают для снятия боли.
Линекс, Эспумизан, Мезим-форте. Препараты позволяют уменьшить вздутие живота.
Гепарин, Фраксипарин. Эти рассасывающие и противосвёртывающие средства показаны к приёму при инфаркте органа.
Панадол, Аспирин, Ибуклин, Парацетамол. Их назначают для снижения температуры тела.
Что делать при боли в тонком кишечнике?
Если человек страдает от целиакии или мальабсорбции, то ему необходимо отказаться от употребления высокоферментированных продуктов. Их тонкий кишечник просто не в состоянии переварить.
Когда у пациента диагностируется язвенная болезнь, могут быть использованы такие препараты, как:
Париет, Эзомепразол, Ранитидин, Фамотидин, Пирензепин. Это антисекреторные препараты, которые позволяют снизить выработку соляной кислоты в желудке.
Де-нол, Викалин, Викаир – препараты, содержащие висмут.
Кларитромицин, Тинидазол, Тетрациклин, Амоксициллин – антибактериальные препараты.
Гастал, Маалокс, Алмагель, Нимесил – препараты для купирования изжоги.
Лоперамид, Ацилакт, Лактобактерин, Нормобакт – средства для устранения диареи.
Тисаден, Бисакодил, Сеналекс, Глицелакс – средства против запоров.
Смекта, Боботик, Саб симплекс, Метеоспазмил – препараты для уменьшения вздутия живота из-за газов.
Что делать при боли в толстом кишечнике?
Если человек страдает от боли в толстом кишечнике, ему могут быть назначены такие лекарственные средства, как:
Месалазин.
Сульфасалазин.
Преднизолон.
Ферментативные средства: Фестал, Креон, Панкреофлат, Энципальмед.
Обезболивающие лекарственные средства: Спазмалгон, Баралгин, Колотал, Нирваксал, Максиган.
Препараты для снижения температуры тела: Парацетамол, Цитрамон, Ибуклин, Нурофен.
Препараты для остановки рвоты: Тразин, Сенорм, Бонин, Зофран.
Средства для остановки диареи: Фталазол, Бифиформ, Хилак форте, Энтерол.
Препараты, позволяющие справиться с запорами: Лактитол, Глицерол, Дюфалак, Ромфалак.
Препараты от вздутия живота: Линекс, Мезим-форте, Энтеросгель.
Что делать при заболеваниях мочеполовой системы?
Заболевания мочеполовой системы требуют профессионального подхода к лечению, самостоятельное назначение лекарственных средств недопустимо. Иногда пациентам необходимо оперативное вмешательство, например, при эндометриозе в запущенной форме, либо при разрыве связок.
Для устранения симптомов могут быть назначены такие лекарственные средства, как:
Антибиотики: Азитрал, Бисептол, Нормобактин, Моксимак, Оспамокс.
Препараты для снятия воспалительной реакции: Нурофен, Кетонал, Мелоксикам, Мелбек, Вольтарен.
Препараты для купирования болевого симптома: Спазган, Нурофен, Мовасин, Индометацин.
Препараты для уменьшения температуры тела: Пенталгин, Парацетамол, Диклак, Метиндол, Напроксен.
Лимфаденит, как причина боли в левом боку

При лимфадените, сопровождающимся воспалением лимфатических узлов, назначают такие лекарственные средства, как:
Амоксиклав.
Цетиризин.
Клиндамицин.
Ацикловир.
Флуконазол.
Нимесулид и пр.
Также больным назначают физиотерапевтические процедуры: УВЧ, лазеротерапию, гальванизацию.
Гастрит, как причина боли
Лечением гастрита занимается гастроэнтеролог.
Доктор назначает пациенту такие препараты, как:
Смекта.
Активированный уголь
Доксициклин.
Циметидин.
Гидроталцит.
Гастрацид.
Фамотидин.
Диосмектит.
Панкреатит, как причина боли в левом боку
Развивающийся панкреатит требует консультации врача. Если доктор посчитает, что болезнь имеет тяжёлое течение, то он госпитализирует пациента. Хотя иногда возможно лечение в домашних.
С этой целью назначают такие лекарственные средства, как:
Ферменты: Панкреатин, Фестал, Мезим, Креон, Контрикал.
Спазмолитики: Папаверин, Но-шпа, Баралгин.
Мочегонные препараты: Диакарб, Лазикс, Фуросемид.
Невралгия, как причина боли
Лечением невралгии занимается невролог.
Доктор может назначить такие препараты, как:
Ибупрофен, Панадол, анальгин, Нимесулид, Диклофенак. Они позволяют снять боль. Иногда лекарственные средства принимают внутрь, а иногда используют для местного нанесения. В форме мази выпускается Диклофенак, Вольтарен, Нимид.
Витамины группы В. Дефицит этих витаминов часто становится причиной развития невралгии.
Для снятия мышечного спазма и устранения воспаления показан приём таких препаратов, как: Темпалгин, Баклофен, Клоназепам, Сирдалуд.
Повысить лечебный эффект можно с помощью физиопроцедур. Поэтому пациентам с невралгией может быть назначен соллюкс, электрофорез или УВЧ.






Отправили к эндокринологу,прописали сироп, но болит также каждый месяц
К эндокринологу не попали ещё до сих пор...
Все бы ничего,но сегодня я пишу потому что болит прямо сейчас..но никак раньше, а теперь 3й день подряд болит.Обычно за ночь проходило ((Помогите,что это,у меня нет возможности сейчас к врачу, хотя бы ориентировочно,что там,возле тазовой кости,если с яичником все норм. Кст,при сексе больно по началу когда глубоко
А ещё бывает схватывает прямую кишку очень больно,как будто кол воткнули,и распространяется на анус,влагалище...может это взаимосвязано...
Помогите!
Р.с не девствиница около пол года..если важно))
Дня три назад был запор, сейчас же неприятный привкус во рту, сильно клонит в сон. Сплю я хорошо от 8до9 часов. Врач сказал что все отлично и прописал пить найз 2 раза в день перед едой , что бы не было язвы. Боль стихает на минут так 30-40 и вновь.
Помогите пожалуйста!.
Подскажите, может это какое то осложнение после операции?