Причины, симптомы и осложнения бурсита
Заболевания опорно-двигательного аппарата относятся к одним из самых опасных, т.к. ограничивают двигательную активность человека. Чаще недуг поражает места соединения костей – суставы.
Что такое бурсит?
Бурсит – это воспалительное заболевание синовиальных сумок, сопровождающееся повышенным образованием и накоплением в их полостях экссудата. Причинами данной болезни являются ушиб, ссадина, мелкие раны и вторичное инфицирование синовиальной сумки гноеродными микробами.
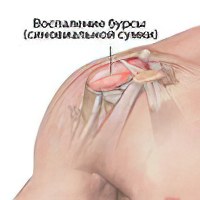
Чаще возникает в плече, локте или колене у мужчин моложе 35 лет, особенно спортсменов. Могут поражаться также бедро, запястье или лодыжка. Обычно это профессиональное заболевание, но возникает и у людей с избыточным весом или носящих неправильно подобранную обувь.
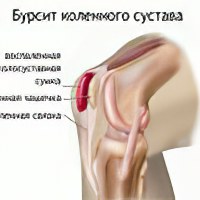
Припухлость может быть около 10 см в диаметре. Она появляется, потому что объём суставного мешка аномально увеличивается. Превышение нормальных размеров происходит, например, за счёт крови. Разрыв сосудов и кровоизлияние происходят в результате сильного удара. Постепенно кровяные элементы разлагаются, и кровь превращается в желтоватую жидкость. Происходит экссудативный выпот. Образующийся мешок оттягивает кожу, если сустав расположен неглубоко.
Так в полости начинает скапливаться экссудат – особая жидкость, характерная для очагов воспаления. Затем происходит сдавливание прилегающих тканей, и в межклеточное пространство «выдавливается» транссудат. Появляется отечность, давление на нервные окончания вызывает болезненные ощущения.
Отёк может развиться в бурсе, расположенной настолько глубоко, что видимых изменений нет. Это относится, например, к подколенному бурситу. В таких «глубоких» случаях без рентгена не обойтись. Иногда рентгенография сопровождается контрастированием – бурсография. В бурсу с помощью иглы вводят специальное окрашивающее вещество.
Экссудат из бурсы по макроскопическим признакам может быть следующих видов:
серозным;
серозно-фибринозным;
гнойным;
гнойно-геморрагическим.
Некоторые специалисты выделяют и другие разновидности. Самая тяжёлая форма сопровождается нагноением. Гной представляет собой скопление погибнувших при борьбе с воспалением лейкоцитов. Они превращаются в гнойные тельца. Геморрагический экссудат имеет красноватый оттенок, потому что насыщен эритроцитами из разрушенных сосудов.
По цитологической картине, т.е. клеточному составу, эта жидкость имеет такие формы, как:
нейтрофильная при острых состояниях;
лимфоцитарная при хроническом течении болезни;
эозинофильная при аллергическом воспалении;
мононуклеарная при хронической форме;
смешанная.
Нейтрофилы, лимфоциты, эозинофилы и моноциты - разновидности лейкоцитов. На разных стадиях болезни их доля, т.е. лейкоцитарная формула, в клеточном составе меняется. Преобладание именно этих клеток-защитников связано с наличием у них специальных рецепторов, возможностью синтезировать токсические вещества, ускоряющие смерть патогена. Механизм экссудации запускается при проникновении патогенного агента, он способствует процессу фагоцитоза.
Для бурсита характерно отложение солей в стенках суставного мешка – обызвествление. Соли кальция не должны содержаться в них в нерастворенном виде. Это приводит к дисфункции. Для восстановления баланса обычно используют свойство магния растворять аномальные отложения.
Бурса представляет собой карман, расположенный в месте наибольшего трения о костные выступы. Для смягчения этого мешок из соединительной ткани заполнен синовиальной жидкостью вязкой консистенции. Он является своеобразным амортизатором движений, гидравлической подушкой. Таких «приспособлений» в организме человека более 100, соответственно и риск развития бурсита при появлении провоцирующих факторов очень большой.
Причины бурсита

Причиной бурсита обычно служит травма, ушиб или ссадина, то есть попадание инфекции через кровь или поражение больного участка. Также возможно попадание гноя из рожистого воспаления, такое бывает при остеомиелите, пролежнях, фурункулах, карбункулах. Это заболевание в большей степени возможно у людей, занимающихся травмоопасным спортом: велосипедисты, футболисты, прыгуны. Инфекция попадает через ссадины или сильные ушибы. Хроническое проявление этой болезни происходит из-за постоянного раздражения очага воспаления.
Существуют и другие причины:
механическое перенапряжение сустава, возникающее из-за его «искривления» (например, вальгусная деформация стопы, плоскостопие), повреждения или при поднятии тяжестей, ношении слишком узкой обуви и высоких каблуков, при лишнем весе;
различные заболевания, сопровождающиеся воспалением, например, артрит (подагра и склеродермия в том числе), фурункулёз с карбункулом и без, рожа, остеомиелит, ОРВИ, грипп, ангина, бруцеллез, гонит, бронхит, гайморит, отит, абсцесс;
нарушение обмена веществ, например, при пролежнях;
кальцинат сухожилий и близлежащих областей;
травмы бурсы, коленной чашечки или прилегающих сухожилий;
повреждение или патологическое изменение кожи в области сустава, приводящее к проникновению инфекции в бурсу. Это может произойти при неосторожном срезании мозолей и натоптышей;
аллергия вызывает переизбыток антител. В острой фазе иммунного ответа базофилы выделяют различные медиаторы воспаления;
отравление (токсины, попадая в кровь, отравляют ткани);
аутоиммунные заболевания. Иммунная система начинает вырабатывать антитела по отношению к здоровым тканям.
Чрезмерные нагрузки на суставы – обычное дело. Они характерны, для женщин, любящих ходить на шпильках, мужчин, перетаскивающих тяжести, и всех полных людей. Если бурсит развивается как осложнение другого заболевания, лечение проводится комплексно. При артрите воспаление на околосуставную сумку перекидывается из сустава, при остеомиелите – из костного мозга.
Любое воспаление проходит в 3 этапа:
Альтерация – повреждение клеток (в том числе патогенами);
Экссудация – выделение жидкости;
Пролиферация – восстановление целостности.
Вторая стадия чревата «заражением» других органов. Возбудители воспалительного процесса быстро разносятся по организму с кровью.
Симптомы бурсита
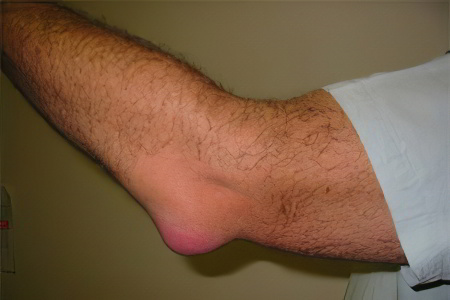
Основным симптомом бурсита является появление припухлости в области травмированного участка тела.
К симптомам бурсита относят определение округленной ограниченной больной припухлостью, упругой консистенции, флюктуирующая, на месте анатомического расположения сумки. Такая припухлость может быть диаметром около восьми или десяти сантиметров.
Выделяют такие симптомы бурсита, как:
накопление в бурсе лишней жидкости – экссудата
болевой синдром – ноющие, стреляющие, сильные, пульсирующие боли, отдающие в конечность. Они усиливаются в ночное время. Такое происходит, потому что ночью гораздо меньше раздражителей, способных отвлечь больного. Когда человек долго находиться в неподвижности, отёчность увеличивается, и боль тоже.
контрактура сустава. Ограниченность движений появляется из-за возникающих болей, отёка и отложения известковых солей в стенках сумки.
отек– скопление жидкости в межклеточном пространстве как следствие гиперосмии
покраснение кожных покровов – гиперемия. Возникает из-за натяжения кожи, её истончения, прилива крови к воспалённой области.
повышение местной или общей температуры тела до 40
общее недомогание, слабость
тошнота
увеличение окружающих лимфатических узлов
Если заболевание флегматическое, то температура тела будет составлять от тридцати девяти до сорока градусов. При бурсите возникает отёчность некоторых кожных тканей, при этом человек будет чувствовать усиленные болевые ощущения, а температура тела будет повышаться вплоть до сорока градусов.
Хронический бурсит характеризуется округлой ограниченной припухлостью мягкой консистенции, она возникает на месте расположения сумки. Кожа над припухлостью подвижна, не изменена, функция конечности не нарушена.
Хронический бурсит может перейти в гигрому, это связанно с возникновением большого количества жидкости в полости отёка.
Виды бурсита
Специалисты используют несколько оснований для классификации видов этого недуга. По характеру протекания болезни выделяют острый и хронический бурситы. Острая форма развивается за пару дней, хроническая может протекать с периодическими обострениями. Эти формы различаются характером болей.
Виды бурсита по причинам возникновения:
инфекционный или септический;
асептический, в том числе травматический.
Инфекция проникает извне или изнутри: непосредственно через нарушенные кожные покровы, кровь (гематогенное инфицирование гноеродными микробами) или лимфу (лимфогенное). По характеру возбудителя различают неспецифические и специфические бурситы.
Последние вызваны следующими болезнетворными микроорганизмами:
гонококками;
бруцеллезами;
стрептококками;
пневмококками;
туберкулёзной или кишечной палочками.
Тип возбудителя определяет, каким будет экссудат, как будет протекать болезнь.
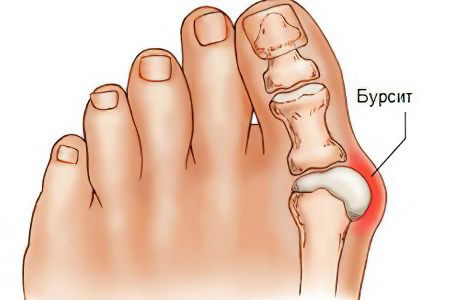
Виды бурсита в зависимости от места поражения:
коленный: под- (инфрапателлярный), надколенный (препателлярный) или киста Бейкера на внутренней стороне - гигрома;
лодыжечный;
пяточный или ахиллобурсит;
лучезапястный.
Синовиальные сумки располагаются в различных местах. В соответствии с их положением дифференцируют и виды бурсита:
подкожный развивается в подкожной клетчатке на выпуклой поверхности сустава;
подфасциальный;
подсухожильный;
подмышечный.
Разновидности воспаления бурсы по характеру экссудата:
серозный;
гнойный;
геморрагический.
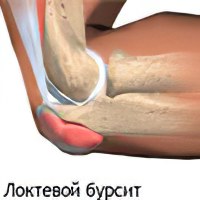
Тип заболевания обычно обусловлен типом инфекции, видом спорта или профессией. Бурсит, возникший из-за перенапряжения ног при продолжительном стоянии на коленях, называют «вода в колене», «коленом кровельщика», «коленом паркетчика», «коленом плиточника» или «колени горничной/домохозяйки». Также встречается «колено футболиста», вызываемое частыми травмами. Профессиональные заболевания рук получили названия «локоть часовщика», «локоть ювелира/гравера», «локоть шахтера», бурсит теннисистов и т.п. Ещё есть «плечо грузчика». Форма и количество рецидивов бурсита зависят от профессии больного и условий труда.
Диагностика бурсита

Различные виды бурсита немного различаются симптоматикой. Хроническая форма может протекать фактически бессимптомно. На разных стадиях болезни припухлость меняет свои размеры и плотность. Признаки бурсита проявляются поэтапно.
При острой форме утром больной может обнаружить болезненную опухоль. Кожа в этом месте покрасневшая, горячая на ощупь, подвижная. Со временем действовать конечностью будет все труднее. Когда в очаге воспаления появится гной, начнётся лихорадка. Если очаговое изменение органа опорно-двигательного аппарата является осложнением другой болезни, то и её проявления будут прогрессировать.
Регионарные лимфатические узлы вблизи поражённого сустава увеличиваются при попадании в них продуктов воспаления. Это реакция иммунной системы. Может начаться лимфаденит. При плечевом бурсите лимфоузлы увеличены на шее и в подмышечных впадинах, при тазобедренном и коленном – в паху.
Причиной обращения в поликлинику обычно становится боль и ограниченность телодвижений. Методы диагностики бурсита:
беседа;
осмотр;
рентгенография;
УЗИ;
компьютерная томография;
магнитно-резонансная томография;
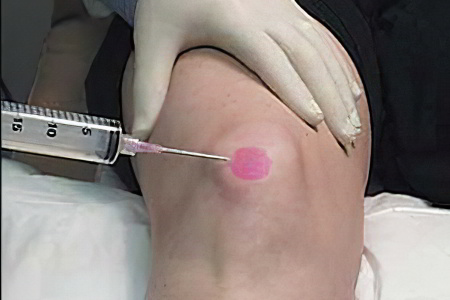
пункция с проведением лабораторных исследований извлеченной жидкости;
артрография – эндоскопия колена;
Общий анализ крови для выявления признаков воспалительного процесса;
ангиография кровеносных сосудов для определения границ воспаления.
Диагностирование некоторых видов бурсита осложняется тем, что их симптоматика схожа с другими воспалительными заболеваниями. Примером могут служить артрит - воспаление сустава и синовит – его оболочки. Кроме того, эти патологии могут протекать одновременно. В этом случае выявить первопричину довольно сложно.
В зависимости от результатов анализов ортопед назначает лечение. Но чаще всего для постановки диагноза достаточно только визуальных методов и пальпации.
Диагностировать бурсит помогают простые тесты:
Врач просит пациента попробовать завести руку за голову как при расчёсывании волос.
Больной должен немного пройти на корточках.
Если обнаруживается болезненность и ограниченность движений, то вероятность болезни увеличивается. Чем дальше от поверхности тела расположена воспалённая сумка, тем сложнее специалисту поставить диагноз. Но как бы глубоко ни спрятался очаг, при надавливании пациент обязательно почувствует боль.
Общие симптомы воспаления синовиальных сумок мало отличаются от признаков других похожих болезней. Тем важнее пройти обследование у специалиста, чтобы вовремя дифференцировать этот недуг и начать лечение.
Осложнения бурсита
рубцовые спайки - уплотнения, вызывающие малоподвижность конечности – контрактуру
кальциноз
инфицирование других органов, например, тендобурсит и разрыв сухожилий, абсцесс, остеомиелит, подкожные и межмышечные флегмоны, артрит, в том числе гнойный (когда гной прорывается в сустав) и коксартрит
свищ – фистула с образованием гноя
некроз стенки сумки
Спаечный процесс иногда протекает патологически. Заживление повреждённых бурситом стенок слизистых сумок суставов протекает аномально, образуются лишние «нити» - спайки. Они создают ненужные соединения, препятствующие нормальным движениям органов.
Неприятно то, что такие разрастания зачастую происходят незаметно. Увидеть их не всегда возможно даже с помощью УЗИ. Со временем появляются боли, спаечная болезнь прогрессирует. Если этот процесс спровоцирован тазобедренным бурситом, аномальное рубцевание может захватить и половые органы женщины, вызвав бесплодие.
Воспаление легко перекидывается от суставной капсулы к сухожилиям. Их волокна тесно переплетены с наружной фиброзной оболочкой бурсы. Так мышцы могут эффективнее выполнять двигательную функцию, активизировать процесс движения суставных поверхностей.
Гнойный бурсит самый тяжёлый. Нагноение распространяется на близлежащие мягкие ткани и кости. Расплавляет соединительную ткань флегмона. Она отличается от абсцесса тем, что не имеет чётких границ. Это неблагоприятные исходы некроза. Иногда происходит самопроизвольное вскрытие гнойников. Появляются свищи.
Фиксирующие повязки могут настолько усиливать давление внутри бурсы, что гной попадает в другие ткани, кровь. Он в большом объёме содержит протеолитические ферменты, расплавляющие белки. Так некротическое разрушение клеток начинается и в других частях организма.
Лимфоидная ткань практически всегда вовлекается в воспалительные процессы. Иммунная система должна реагировать на проникновение инфекции. Во время очередного осмотра ортопед пальпирует те лимфоузлы, к которым оттекает лимфа из поражённой области. Болезненность свидетельствует о прогрессировании патологического состояния.
Некроз внутренней оболочки бурсы приведёт к прекращению секреции синовиальной жидкости.
Синовиальная жидкость выполняет очень важные для здоровья сустава функции:
питает,
увлажняет,
помогает скольжению.
Осложненный бурсит усиливает боль. Все части сустава, кроме гиалинового хряща, отлично иннервированы. Одновременно развивающиеся патологии увеличивают число очагов воспаления. Усиление воспалительным процессом давления на многочисленные нервные окончания обостряет болевой синдром.
При отсутствии лечения больной может стать инвалидом или умереть. Самолечение опасно и может привести к трагическим последствиям. Как пишет врач-хирург Д.С. Тевс: «Лучше переоценить серьёзность ваших симптомов, чем поздно обратиться за медицинской помощью».
Лечение бурсита
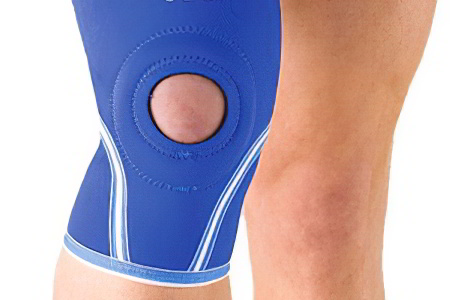
Консервативное лечение острых бурситов
При остром бурсите самое важное для больного – это покой и неподвижность. Если бурсит возник на суставах плеча или локтя, то сустав нужно зафиксировать с помощью гипсовой лонгеты. Если человек ощущает сильные боли, дайте ему аспирин или какое-либо болеутоляющее лекарство, иногда болевые ощущения проходят сами по себе. В некоторых случаях для того, чтобы экссудат лучше рассосался, используют тепло или, наносят мазь Вишневского.
Современные методы позволяют больным проходить терапевтический курс амбулаторно. Обязателен покой, соблюдение диеты. Конкретные меры зависят от причин болезни. Обычно они включают подавление воспалительного процесса с помощью антибиотиков внутривенно, анестезию, укрепление иммунитета.
Помимо медикаментозного лечения назначают массаж и физиотерапию:
ультрафиолетовое облучение;
ударно-волновую терапию;
индуктотерапию;
парафиновые или озокеритовые аппликации;
электрофорез с различными лекарствами.
Физиотерапевтические процедуры должны активизировать обменные процессы, препятствовать застою. Они помогают снять отёк, уменьшают мышечное напряжение в поражённой области. Сильно рассасывающее действие физиотерапии. Конкретные процедуры назначаются в зависимости от стадии болезни и самочувствия пациента.
Движение больной конечности ограничивают эластичными бинтами и специальным фиксатором: бандажом, шиной и пр. Проводят массаж пакетом со льдом через одежду. Эти меры позволяют уменьшить боль. Больной сустав приподнимают, чтобы препятствовать развитию отёка.
После снятия воспаления физические нагрузки увеличивают постепенно. Ногу или руку разрабатывают с помощью специальных упражнений. Комплекс лечебной физкультуры подбирается индивидуально. При благоприятном течении болезни удаётся подавить её за неделю, иначе – за 3 месяца. После излечения важно не забывать о профилактических мерах.
Оперативное лечение хронического посттравматического бурсита
При хроническом бурсите возможно и операционное вмешательство, поскольку пациент будет жаловаться на кальциевые отложения – при условии, что они довольно велики, создают долговременные неприятные ощущения или служат помехой движениям.
При кальциевых отложениях их удаляют с помощью иглы либо путём хирургического вмешательства. Иногда при полной неподвижности сустава его разрабатывают под наркозом.
Бурсу могут вскрыть, прочистить, вырезать спайки и кальциевые отложения, обработать полость антисептиками. При гнойном бурсите иногда требуется экстирпация околосуставной сумки. Хирургически удаляют только её часть, например, слизистую. Современные методы позволяют минимизировать период восстановления. При благоприятном исходе прооперированный может вернуться домой уже через пару часов. Крайняя мера – бурсэктомия – полное удаление бурсы. Особый вид оперативного вмешательства – остеотомия, сопровождается перемещением костей, и даже их фиксацией в правильном положении специальными металлическими стержнями.
В средствах массовой информации встречаются рекомендации по проведению аспирации экссудата дома. Поступать так смертельно опасно! Эта процедура проводится только специалистом, в стерильных условиях. «Доброжелатели», давая такие советы, забывают, с какой скоростью могут распространяться болезнетворные микробы. Сепсис вызывает летальный исход за несколько дней.
Профилактика бурсита

дезинфекция царапин, ссадин, мелких ран, потертостей антисептиками;
своевременное подавление воспаления;
избегание перегрузок;
коррекция деформированных суставов;
диетическое питание.
занятия спортом с учётом индивидуального индекса здоровья.
Сразу обрабатывая раны обеззараживающими составами, можно существенно уменьшить риск возникновения инфекционного заболевания. Если присутствует очаг воспаления, есть большая вероятность того, что оно распространится дальше с лимфой и кровью. Своевременно подавляя болезнь, можно избежать многих осложнений.
Людям, которым предписано ношение особых моделей обуви, использование специальных стелек или вкладок, нельзя пренебрегать рекомендациями специалистов.
Существуют следующие разновидности ортопедических изделий для различных видов деятельности:
ортезы для регулируемой фиксации тазобедренного и коленного суставов;
бандаж и спортивный ортез на коленные сустав и чашечку;
компрессионный и противоварикозный трикотаж с устройствами для облегчения его надевания/снятия;
тазобедренный бандаж;
бандаж для фиксации ахиллова сухожилия;
бандаж и спортивный ортез на голеностопный сустав;
отводящий бандаж для первого пальца стопы при нефиксированной вальгусной деформации;
под- и напяточник;
пелот, подкладка и вкладыш под передний отдел стопы;
супинатор;
стельки и полустельки;
межпальцевая вставка;
бурсопротектор;
межпальцевой корректор;
метатарзальная и опорно-корригирующая подкладки;
межпальцевая перегородка и вставка;
защитный колпачок и кольцо на палец ноги;
пелот-фиксатор;
защитный вкладыш от натоптышей;
межпальцевый разделитель;
эластичная стяжка и манжет-стяжка переднего отдела стопы;
плюсневая подушечка;
протектор для защиты сустава большого пальца и мизинца стопы;
подушечка под пятку и пальцы;
антимозольное кольцо;
защитные носки;
корректор и прокладка между пальцами стопы;
метатарзальный валик;
ортез для большого пальца стопы.
Здесь перечислены не только изделия, полезные для профессиональных спортсменов, но и средства для коррекции деформированных суставов. Ортопедическое лечение всегда сложный и растянутый во времени процесс. В тяжёлых случаях требуется хирургическое вмешательство.
Тем, чья профессия связана с постоянными нагрузками на суставы, нужно по возможности беречь их. Подкладывать мягкие подушки под колени или локти, носить специальные защитные повязки, делать перерывы с небольшой разминкой. Перед сильными нагрузками обязательно «разогревать» суставы специальным комплексом упражнений. Перед выполнением любых упражнений необходима растяжка: лёгкая – умеренная – полная. Рекомендованы спортивная ходьба, бег трусцой, работа с гантелями и плавание.
Нередки случаи, когда обнаружив отечность, больной ничего не предпринимает, продолжает жить по принципу «само пройдет». Опухоль спадает. Но обычно это лишь показатель начала хронической стадии болезни. Пренебрегая лечением, можно спровоцировать распространение инфекции по всему организму.