Алкогольный (токсический) цирроз печени
Что такое алкогольный цирроз печени?
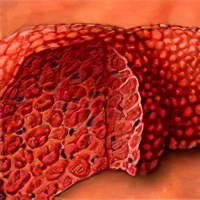
Алкогольный (токсический) цирроз печени – это обширное поражение органа, развивающееся на фоне длительного приёма алкогольных напитков. Процесс характеризуется гибелью клеток печени и заменой её естественных тканей фиброзными волокнами с образованием мелких рубцовых узелков. В результате орган перестаёт нормально функционировать и справляться с возложенными на него задачами.
Что касается статистики, то болезнь развивается не у всех пьющих людей, а лишь у 10-30%, хотя именно хроническая алкогольная интоксикация печени становится причиной 50% от общего числа циррозов печени. Манифестирует заболевание обычно спустя 10 и более лет после того, как человек начал злоупотреблять алкоголем.
Сколько живут с алкогольным циррозом печени?

Спрогнозировать то, сколько может прожить человек с подобной болезнью, достаточно проблематично, так как это зависит от состояния организма в целом, от работы иммунной системы, от наличия сопутствующих заболеваний и т. д. Тем не менее, прогноз именно при алкогольном циррозе является наиболее благоприятным. Особенно это касается тех случаев, когда болезнь была выявлена на ранних стадиях, человек получает адекватное лечение и придерживается здорового образа жизни. При таких обстоятельствах прогноз на выживаемость сроком более пяти лет значительно улучшается и около 60% больных избегают скорого летального исхода. Если пациент продолжит злоупотреблять, то выживаемость составит не более пяти лет. Лишь 40% людей не погибают в течение первых пяти лет после установления диагноза, если не пересматривают своё отношение к алкоголю.
Оставшиеся гепатоциты способны выполнять свою функцию, несмотря на возросшую на них нагрузку. Однако медикаментозная и иная поддержка (в виде диеты и здорового образа жизни) клеткам печени просто необходима.
Симптомы алкогольного цирроза печени
Коварство болезни заключается в том, что симптомы возникают незаметно для самого больного. До момента первых проявлений со стороны повреждённого органа может пройти пять и более лет. Причём всё это время нормальная ткань печени будет замещаться соединительной.
Среди признаков болезни можно отметить:
Астенический синдром, который выражается в повышенной слабости, выраженной сонливости, снижении аппетита, плохом настроении, низкой работоспособности;
Выраженное снижение массы тела;
Низкое систолическое давление, которое не превышает цифры 100;
Формирование сосудистых звездочек на теле и на лице;
Эритема кожи стоп и ладоней;
Для мужчин характерно приобретение женских черт. Это выражается в накоплении жировых отложений в области живота и бёдер и при этом неестественном похудении рук и ног. Наблюдается рост молочных желёз (гинекомастия), выпадение волос на лобке, облысение подмышек, снижение эректильной функции, вплоть до импотенции, а также атрофия яичек;
Часто видимым признаком цирроза становится увеличение слюнных желёз, врачи называют это «симптомом хомячка»;
Покраснение кожи лица за счёт расширения капилляров;
Появление синяков без приложения к повреждённому участку выраженной силы. Иногда они образуются самостоятельно, без предшествующей травмы кожи. Это обусловлено слабостью мелких кровеносных сосудов;
Укорочение ладонных сухожилий, что выражается в их искривлении и невозможности выполнять сгибательную функцию. Этот признак называется контрактурой Дюпюитрена;
Кожа становится жёлтого цвета. Аналогичный окрас приобретает полость рта, глазные склеры;
Появление мелких полосок на ногтевых пластинах (лейконихии);
Увеличение кончиков пальцев на руках и округление ногтевых пластин. Этот яркий признак врачи называют «симптомом барабанных палочек»;
Различные нарушения со стороны органов пищеварения. В частности, пациенты страдают от тошноты и рвоты, метеоризма, часто испытывают урчание в животе. Нередко больные отвергают пищу по причине снижения аппетита;
Повышение давления в воротной вене может приводить к формированию асцита, спленомегалии (увеличению селезёнки в размерах). Кроме того, пациенты предъявляют жалобы на варикозное расширение вен на ногах. Этот же процесс затрагивает внутренние органы, вены в области пупка, прямокишечные вены и вены пищевода;
Все мышцы постепенно теряют массу и атрофируются;
Больной испытывает проблемы с дыханием: страдает от одышки и кашля;
Часто наблюдается тахикардия и поражения сердечно-сосудистой системы;
Температура, как правило, держится на субфебрильных отметках;
Если пациент своевременно отказывается от алкоголя, вся клиническая картина претерпевает значительные изменения в положительную сторону.
Лечение алкогольного цирроза печени

Необходимое условие лечения этого заболевания – это полный отказ от употребления спирта. Однако терапевтическое воздействие на этом не заканчивается. Больному в обязательном порядке нужно будет придерживаться диеты, чаще всего врачи рекомендуют стол №5.
Консервативное лечение сводится к приёму лекарственных средств:
Пациент должен получать гепатопротекторы, которые поддерживают ещё не погибшие клетки печени. Это могут быть синтетические и растительные гепатопротекторы, а также эссенциальные фосфолипиды. Среди наиболее популярных средств: Аллохол, Фосфоглив, Карсил, Эссенциале и прочие. Подробнее о гепатопротекторах, применяемых при циррозе печени;
Препараты адеметионина, например, Гептрал. Он способствует защите гепатоцитов от разрушения и стимулируют их восстановление, улучшает отток желчи, производят антидепрессивный эффект;
Приём витаминных комплексов с обязательным содержанием витаминов С, Е, А, Д. Это обязательное условие поддержания нормальной жизнедеятельности, так как всасываемость всех полезных веществ из пищи при циррозе нарушается;
Препараты УДХК, например, Урсосан, Урсодез, Урсохол, которые препятствуют гибели гепатоцитов;
Глюкокортикоиды, которые снижают воспаление, не дают формироваться рубцовой ткани, мешают иммунитету вырабатывать белки, губительные для печени. Наиболее целесообразно использовать такие средства, как Урбазон, Преднизолон, Метипред;
Препараты - ингибиторы ангиотензин-превышающего фермента и ингибиторы тканевых протеаз, которые направлены на предотвращение образования фиброзной ткани.
Кроме того, важна профилактика и лечение осложнений болезни. Среди наиболее часто встречающихся – портальная гипертензия, асцит, спленомегалия, энцефалопатия.
Терминальная стадия болезни является поводом для хирургического вмешательства. Единственное, что может сделать врач – это трансплантировать печень. Однако, это сложная операция, которая требует, как минимум, полугодовалой подготовки. Если после проведённой трансплантации пациент вновь возвращается к употреблению спиртных напитков, это в конечном итоге приводит к летальному исходу. Согласно статистике, вновь начинают выпивать до 80% больных людей.
Чтобы не допустить развития болезни, необходимо всего лишь отказаться от приёма алкоголя и придерживаться правильного сбалансированного питания.
Можно ли вылечить алкогольный цирроз печени?
Несмотря на развитие современной медицины, полностью избавиться от болезни на сегодняшний день не представляется возможным. Единственный вариант для полного исцеления – это пересадка здорового органа от донора. Однако, эта процедура весьма дорогостоящая и технически сложная, поэтому большинству населения она просто недоступна.
Тем не менее, выявленное на ранней стадии заболевание и грамотное лечение под руководством врача-гепатолога способно остановить разрушительный процесс и замедлить развитие осложнений. Но все существующие на данный момент препараты-гепатопротекторы способны лишь защитить от разрушения ещё существующие гепатоциты, однако восстановить погибшие клетки они не могут. Хотя этот факт не является поводом для отказа от терапии. Кроме того, учёными ведутся разработки, направленные на создание лекарства, способного излечить больных с циррозом печени.
Диета при алкогольном циррозе печени

Неотъемлемым элементом терапии заболевания является соблюдение диеты. Выполнение определённых правил необходимо для жизни. Они требуют отказа от употребления жареной, жирной и острой пищи, которая будет способствовать выработке пищеварительных соков и желчи. Убрав такие блюда из меню, можно будет минимизировать агрессивное воздействие на больной орган.
Однако диета для больных с циррозом не предполагает приём только протертых блюд на постоянной основе, измельчать необходимо лишь грубую клетчатку и жилистое мясо. Хотя на время обострения болезни большинство блюд всё-таки необходимо доводить до пюреобразного состояния.
Питаться нужно будет не реже, чем пять раз в день, максимальное количество килокалорий в сутки – 2900. Объём потребляемой жидкости приравнивается к 1,5 литрам.
Под абсолютным запретом находятся грибные, мясные и рыбные бульоны, мясные консервы и колбаса, жирные молочные продукты и пряные сыры, сваренные вкрутую яйца, бобовые. Не рекомендуется включать в рацион капусту белокочанную, редис, щавель, зелёный и репчатый лук, баклажаны, укроп, петрушку, солёния, сырые ягоды и фрукты, а также соки.
Подробнее: Диета при циррозе печени – что можно есть и что нельзя?
Можно есть вегетарианские супы с добавлением круп и макарон. Полезны каши и слегка подсушенный хлеб, галетное печенье. Что касается мясных продуктов, то разрешена крольчатина, индюшатина, говядина, нежирная рыба. Допустимы нежирные молочные продукты, растительным маслом можно заправлять салаты.