Цистит у женщин: причины, симптомы, как лечить?
Что такое цистит?

Цистит – это одно из наиболее часто встречающихся заболеваний мочеполовой системы. В ходе патологического процесса по тем или иным причинам (инфекционные агенты, химические и травматические повреждения) происходит воспаление слизистой оболочки мочевого пузыря.
Цистит считается типично женской болезнью. Согласно данным медицинской статистики, 80% от числа всех заболевающих циститом приходится на женщин. Это объяснимо с точки зрения анатомии: мочевыводящие пути у женщин куда короче, чем у мужчин, а это означает, что болезнетворные микроорганизмы (которые в большинстве своём являются возбудителями цистита) встречают меньше сопротивления и проделывают быстрый путь до мочевого пузыря. Именно поэтому женщины должны опорожнять мочевой пузырь чаще, а если происходит задержка мочи, риск развития цистита в разы повышается.
Цистит поражает не только слизистую оболочку мочевого пузыря. В целом, это достаточно сложное заболевание, влекущее массу осложнений и неприятных ощущений.
Симптоматика, стратегия диагностики и лечения зависят от множества факторов:
Характера патологического процесса;
Локализация воспаления;
Типа возбудителя.
Цистит подразделяется на виды по нескольким критериям:
Исходя из типа возбудителя: бактериальный цистит (хламидии, уреаплазма, гонорея, другие возбудители венерических заболеваний, а также стафилококки, стрептококки, кишечные палочки и другие) и небактериальный цистит (токсический, вызванный приёмом лекарств, аллергией);
По характеру течения заболевания: острый цистит (протекающий в острой фазе с проявлением типичной симптоматики) и хронический (протекающий в латентной форме или рецидивирующий);
В зависимости из наличия и типа органических (морфологических) изменений органа: язвенный, катаральный, кистозный и др.;
Исходя из локализации патологического процесса: цистит слизистой оболочки мочевого пузыря, поражающий подслизистый слой, поражающий мышечный слой.
Содержание:
Симптомы цистита у женщин
Боли при цистите
Характер и интенсивность болевых и дискомфортных ощущений при цистите сугубо индивидуальны и зависят от болевого порога, а также от степени поражения самих структур мочевого пузыря.
Далеко не у всех людей и не всегда наблюдаются интенсивные боли (рези, жжение) при этой патологии. В некоторых случаях заболевание может проявляться лишь лёгким дискомфортом в нижней части живота и лобковой зоне (тяжесть, ощущение распирания). Согласно данным статистики, в такой форме острый цистит протекает не более чем у 10% женщин (чаще «незаметно» патология проходит у мужчин). У большинства же представительниц прекрасного пола заболевание сопровождается интенсивной болью, что вполне объяснимо: мочеиспускательный канал женщины гораздо шире и короче, а это, как уже было сказано, прямые ворота инфекции.
Принято считать, что при цистите боль локализуется только в области мочевого пузыря. Это не совсем так. Часто боль может иметь иррадиирующий (блуждающий) характер. Боли от цистита переходят в пояснично-крестцовый отдел позвоночника и пациентам кажется, будто болит спина.
Болевой синдром может локализоваться также в области копчика. Иррадиирующая боль может быть тянущей, ноющей или тупой, не зависящей от интенсивности физической нагрузки, либо режущей и жгучей. Особенно ярко болевой синдром проявляется при мочеиспускании. Больного «преследует» ощущение наполненности мочевого пузыря, при мочеиспускании ощущается сильная боль в области мочеиспускательного канала, мочевого пузыря и спины.
Боли часто сопровождаются общими симптомами интоксикации организма: головной болью различной интенсивности (локализуется в области лба), слабостью и быстрой утомляемостью, гипертермией (повышением температуры тела) до 37,5 – 38 °C. Боль и проявления интоксикации рассматриваются как единый симптом патологии и неотделимы друг от друга, хотя при ослабленном иммунитете возможно отсутствие гипертермии.
Цистит с кровью у женщин
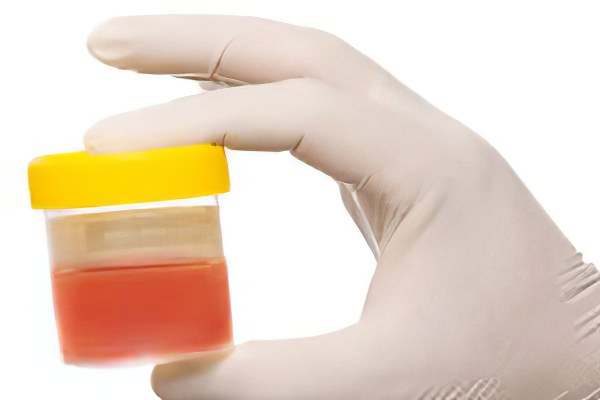
В ряде случаев больные циститом женщины могут заметить, что моча имеет бледно-розовый или интенсивно-красный оттенок. Причин тому может быть две: либо речь идёт об остром цистите, либо о куда более тяжёлой его форме — геморрагическом цистите. Отличить их сравнительно просто, при острой форме моча приобретает красноватый оттенок в конце мочеиспускания, при осложнённом цистите — моча красная на протяжении всего акта и сохраняет свой оттенок во время всех последующих походов в туалет.
Чаще всего причиной появления крови в моче является вирусное поражение слизистой мочевого пузыря (основной возбудитель в данном случае — аденовирус). У женщин геморрагический цистит проявляется относительно редко, поскольку с частыми мочеиспусканиями вирусы и продукты их жизнедеятельности быстро выводятся из организма, не успевая повлечь развитие дегенерации тканей.
Однако далеко не во всех случаях причина кроется в инфекции, схожие формы цистита вызываются приёмом препаратов цитостатиков, радиационным (лучевым) поражением (например, при специфической терапии злокачественных новообразований).
Также среди причин цистита:
Травмирование стенок мочевого пузыря и уретры инородными предметами;
Недостаток тонуса мышц мочевого пузыря;
Застойные явления в мочевом пузыре, влекущие развитие дегенеративных изменений;
Нарушения анатомического характера (стеноз просвета мочевыводящего канала, сдавливание структур выделительной системы онкологическим новообразованием).
Поэтому чаще всего цистит с кровью у женщин — это вторичная патология, вызванная теми или иными факторами.
Острый цистит с кровью и, тем более, геморрагический протекает тяжёло:
Наблюдаются интенсивные боли, носящие постоянный, стойкий характер.
Частые ложные позывы к мочеиспусканию;
Основным проявлением подобных форм заболевания выступает выделение крови. Несмотря на то что кровь начинает выходить лишь спустя несколько часов от начала острой фазы, интенсивность кровотечения может быть такой высокой, что кровь под воздействием специфических веществ, входящих в состав мочи, будет сворачиваться, образуя крупные тромбы. Тромбы, забивая просвет мочеиспускательного канала, влекут задержку оттока мочи и, как следствие, ещё больше осложняют состояние пациента.
Зуд и жжение при цистите
Зуд и жжение выступают едва ли не самыми частыми после болевого синдрома симптомами цистита у женщин. Обычно оба этих проявления наблюдаются при аллергической или инфекционной природе заболевания.
Часто цистит у женщин сопряжен с воспалительными поражениями половых органов. Одно может находиться с другим в причинно-следственной связи (так, нередко при заболеваниях влагалища, кольпитах, инфекционные агенты могут проникать в мочеиспускательный канал ввиду его анатомической близости и поражать мочевой пузырь, равно как и наоборот: инфекция из мочевого пузыря с мочой выходит из организма и, попадая на наружные половые органы, влечёт вторичный кольпит).
Зуд и жжение также часто проявляются при аллергическом происхождении цистита. Аллерген распознается иммунной системой больного как антиген, в результате чего иммунитет вырабатывает специфические антитела для борьбы с «опасным нарушителем». В результате реакции происходит оседание антиген-антитело комплекса на тучные клетки (базофилы), расположенные в области мочеиспускательного канала и уретры. Под воздействием комплекса базофилы разрушаются, выпуская в больших количествах вещество гистамин, которое является медиатором зуда (т.е. веществом, раздражающим эпидермальные нервные окончания) и вызывает нестерпимое ощущение зуда и жжения.
По сходным причинам при воспалительных поражениях также наблюдается зуд и жжение: инфекционные агенты и токсичные продукты их жизнедеятельности (при бактериальном происхождении заболевания) или специфические вещества, содержащиеся в лекарственных средствах, в больших количествах накапливаются в моче. Выходя, эти вещества воздействуют на поверхностные нервные окончания.
В целом, такой симптом как зуд с 95% вероятностью указывает на аллергическую или инфекционную природу цистита, а это значит, что возможны сопутствующие поражения слизистой оболочки влагалища.
Может ли быть температура при цистите?
Чтобы корректно ответить на вопрос, необходимо понимать, почему происходит повышение температуры тела. Гипертермия наступает в результате острой иммунной реакции на вещество или микроорганизм инородного происхождения. При температуре свыше 37 °C возбудители утрачивают прежнюю активность, и интенсивность их жизнедеятельности резко снижается. Почти всегда инфекционный цистит сопровождается повышением температуры тела в пределах от 37,5 до 38,2 °C. Это нормальное явление свидетельствует о крепкой иммунной системе, способной противостоять инфекции. Высота цифр во многом зависит от непосредственного возбудителя заболевания.
По этой причине даже цистит инфекционной природы может не повлечь повышения температуры. Так, например, возбудитель туберкулёза на первых этапах заболевания не выявляет себя повышением температуры, в то время как большинство венерических инфекций и даже аденовирус вызывают существенную гипертермию, вплоть до значений в 39 °C.
Чрезмерно высокая температура, угрожающая жизни пациента при этом заболевании, поднимается редко. Если это происходит, значит, заболевание протекает в тяжёлой форме и следует незамедлительно обратиться за экстренной медицинской помощью. Поэтому не стоит считать цистит столь безобидной патологией. Необходимо тщательно следить да динамикой температуры тела. В противном случае возможно развитие огромного множества осложнений, вплоть до вовлечения почек в патологический процесс, возникновения острой почечной недостаточности и летального исхода.
Причины цистита у женщин

Как было отмечено ранее, заболевание в подавляющем большинстве случаев развивается у женщин, что обусловлено коротким и широким каналом уретры, близким расположением анального отверстия и влагалища (как известно, даже условно-патогенная микрофлора слизистых толстой кишки и влагалища способна вызвать развитие воспаления мочевого пузыря, часто бывает и так, что на слизистых живут патогенные микроорганизмы, которые не проявляют себя до определённого момента).
В 85-90% случаев цистит у женщин развивается именно по причине проникновения патогенного или условно-патогенного микроорганизма (инфекционный цистит). Не всегда возбудитель попадает в мочевой пузырь из влагалища или ануса.
Пути проникновения могут быть разными:
Нисходящий путь. Инфекция может проникнуть из почек в мочевой пузырь;
Восходящий путь. То, что уже было названо – извне через уретру в мочевой пузырь;
Гематогенный путь. Сравнительно редко бактерия или вирус с током крови попадает в мочевой пузырь. Причиной может стать любой очаг инфекционного поражения в организме, однако шанс, что болезнетворный агент попадет, например, из миндалин в мочевой пузырь, крайне мал, но всё же есть.
Лимфогенный путь. Возбудитель попадает в мочевой пузырь из органов малого таза, подвергшихся воспалению.
Однако помимо инфекционного происхождения, цистит может развиться вследствие:
Приём некоторых лекарственных средств. Среди таких, например, цитостатические препараты, применяемые для борьбы со злокачественными новообразованиями. В ходе переработки организмом таких веществ синтезируется метаболит акролеин, который активно раздражает слизистую мочевого пузыря, вызывая тем самым развитие токсического (лекарственного) цистита;
Аллергические реакции. Аллергия довольно часто имеет местный характер. В ряде случаев поражается мочевой пузырь.
Очень редко цистит у женщин протекает изолированно. Сами причины в большинстве своём располагают к развитию общего воспалительного процесса в области органов малого таза: это и ношение тесного синтетического белья, и частые смены полового партнёра, и пренебрежение правилами интимной гигиена. Все это приводит к тому, что женщина сама создаёт благоприятные условия для размножения представителей патогенной микрофлоры. По статистике, около 80% возбудителей цистита — это кишечная палочка, 10-15% приходится на стафилококк и порядка 4-5% на прочих возбудителей, вроде клебсиеллы, амебы-протея и др.
Подробнее: Причины частого мочеиспускания у женщин ➤
Существует несколько факторов повышенного риска развития цистита:
Воспаления влагалища (кольпит) и заболевания, передающиеся половым путём. При анатомической близости влагалища и уретры возникновение цистита – лишь вопрос времени;
То же можно сказать о запорах и иных проблемах с кишечником (колит и др.). Микроорганизмы из толстого кишечника, также ввиду анатомической близости ануса и наружных половых органов, способны спровоцировать формирование острой формы заболевания;
Нефрологические заболевания: камни в почках, нефрит и пиелонефрит, задержка мочи. По нисходящему принципу инфекция нередко опускается из почек в мочевой пузырь, а при застое мочи могут развиться весьма серьёзные патологии и формы заболевания.
Пиковые гормональные состояния. Беременность, менструальный цикл, менопауза и т.д. Причина кроется в изменении гормонального фона и, как следствие, микрофлоры слизистых влагалища и уретры;
Среди предрасполагающих факторов также и эндокринные заболевания, в особенности сахарный диабет;
В группу риска входят аллергики, а также онкобольные, проходящие курс химиотерапии.
Независимо от причин и источника заболевания, цистит включает в себя характерный симптоматический комплекс:
Частое и болезненное мочеиспускание. Жжение, тянущие боли в мочевом пузыре и уретре;
Позывы к мочеиспусканию могут быть ложными;
Недержание мочи (иногда);
Усиление позывов в ночные часы без повышенного продуцирования мочи.
Постоянные боли в области лобка и промежности, иррадиирующие в поясницу и копчик. Ярко выраженные боли в начале и конце акта мочеиспускания;
Тёмный цвет мочи, либо мутный, с примесями гноя;
Общие проявления интоксикации.
Если причина кроется в аллергии, возможно развитие мучительного зуда и жжения в области уретры.
Осложнения и последствия цистита

Цистит — отнюдь не безобидное заболевание, и принципы «что-нибудь попить» и «само пройдет» здесь не работают.
Если вовремя не провести курс необходимого лечения, последствия могут быть более чем плачевными:
По восходящему пути происходит поражение почек. Согласно медицинской статистике, в 95% случаев нелеченный цистит вызывает тяжёлые заболевания почек: пиелонефрит, нефрит. Наиболее грозное последствие — почечная недостаточность, которая формируется по причине чрезмерного отравления тканей парного органа продуктами жизнедеятельности инфекционного агента;
Женщины могут страдать из-за возвращения мочи из мочевого пузыря обратно в почки. Такое случается чрезвычайно редко. Чаще подобный синдром (пузырно-мочеточниковый рефлюкс) развивается у детей;
Длительное и вместе с тем неэффективное лечение может привести к органическим изменениям тканей органа. Происходит дегенерация эпителия и, как итог, пузырь утрачивает эластичность, теряет способность к регенерации, уменьшается в размерах. Подобное последствие делает человека заложником цистита и повышает риск разрыва мочевого пузыря;
Если специфическое лечение не проведено своевременно, высок риск перехода заболевания в хроническую форму. Хронический цистит, особенно инфекционный (а чаще всего так и бывает) — источник постоянных воспалений. Как показывают наблюдения, почти никогда цистит не бывает изолированной патологией. Чаще поражаются близлежащие органы. Поэтому женщины, страдающие хроническим циститом, рискуют стать бесплодными: при рецидивах заболевания развивается и обострение кольпита с последующим образованием спаек в структурах матки. Тем самым, цистит косвенно способствует снижению репродуктивной функции вплоть до абсолютной её утраты;
Хотя сложно назвать стресс и депрессию непосредственными осложнениями цистита, так оно и есть. Если вовремя не излечить патологию, она становится хронической. Рецидивы заболевания частые, и могут случаться чуть ли не по нескольку раз в месяц. Болезнь оказывает на человека сильнейшее психологическое давление, буквально делая из здорового члена общества заложника туалета. Кроме того, в сознании человека формируется доминанта;
Ослабление сфинктера мочевого пузыря. Может привести к развитию недержания мочи. Чаще всего, развивается у людей старшего возраста.
Диагностика цистита
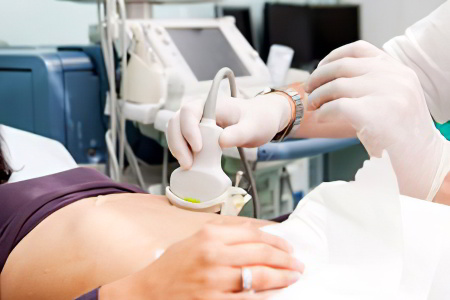
Первичная диагностика включает в себя очный осмотр у профильных специалистов: уролога, нефролога, гинеколога.
Специалисты занимаются сбором анамнеза и устанавливают возможные причины появления заболевания.
При сборе анамнеза особо внимательно врачи относятся к факторам риска:
Незащищённые половые акты;
Гипотермия;
Чрезмерное эмоциональное напряжение;
Принимаемые лекарственные препараты;
Наличие сопутствующих заболеваний и патологий (в области органов малого таза в первую очередь).
Лабораторные исследования
Включают в себя:
Сдачу общего анализа крови. В целом, по результатам складывается картина воспалительного процесса, возможно повышение СОЭ, лейкоцитоз. Однако изменений со стороны крови может не быть вообще. Общий анализ крови показывает, нет ли более опасных заболеваний, «маскирующихся» под цистит: онкологии и др.;
Сдачу общего анализа мочи. В моче обнаруживаются эритроциты, лейкоциты, белок, сама моча мутная, может быть с примесями крови или гноя. При геморрагической форме болезни моча розовая;
Сдачу анализа мочи для посевов по Нечипоренко. Помогает выявить возбудителя заболевания.
Среди инструментальных методов используется два основных:
Уретроскопия и цистоскопия. Эндоскопические обследования направлены на визуальный осмотр состояния слизистых уретры и мочевого пузыря. Несмотря на дискомфорт при проведении этих процедур, их информативность крайне высока.
Ультразвуковое обследование мочевого пузыря. Позволяет определить органические изменения со стороны органа.
Как снять приступ цистита? Первая помощь в домашних условиях
Приступы острого цистита крайне мучительны для пациенток. Интенсивность болей и дискомфортных ощущений может быть очень велика. Первое и главное, как облегчить острый приступ цистита — потреблять как можно больше жидкости. Многие полагают, что при цистите надо пить меньше воды, тогда и боль и другие проявления уйдут. Это в корне неправильное понимание проблемы. Без достаточного количества воды приступ может затянуться надолго. Благодаря усиленному потреблению жидкости посторонние вещества и микроорганизмы быстро эвакуируются из организма, и наступает облегчение болевого синдрома.
В тяжёлых случаях рекомендуется прибегнуть к медикаментозной помощи:
Лучшим решением станет приём спазмолитиков. Они устраняют спазмы и поспособствуют снижению тонуса гладкой мускулатуры мочевого пузыря: Но-шпа, Спазмалгон, Папаверин и др.;
Кроме спазмолитиков, болевые ощущения снимают анальгетики (уменьшающие проводимость нервных окончаний). Анальгин, Кеторол и другие;
Самостоятельно принимать антибактериальные препараты не следует ни в коем случае. Приём антибиотиков гарантированно приведёт к изменению картины лабораторных исследований, и специалист не сможет установить источник и причину заболевания. Такие меры чреваты также недостаточным воздействием на источник проблемы. Самолечением пациент может только заглушить болезнь и убрать симптомы, но заболевание перейдёт в хроническую форму;
Если диагноз подтвержден и уже известен пациенту, можно прибегнуть к приёму антибактериальных лекарств. Среди эффективных препаратов можно назвать Нолицин, Фурадонин, Монурал. Фурадонин является одновременно мощным мочегонным средством, поэтому приём указанных препаратов рекомендуется сочетать с повышенным потреблением жидкости (лучше остановиться на простой чистой негазированной воде).
Во всех остальных случаях самолечением лучше не заниматься. Приступы осложнённого цистита (с кровью, геморрагического и др.) снимаются исключительно в условиях стационара. В противном случае может развиться опасное для жизни кровотечение.
Как лечить цистит у женщин?

Лечение цистита — ответственное мероприятие, требующее усилий сразу нескольких специалистов: уролога, гинеколога, нефролога. При правильной терапии полное излечение от цистита наступает спустя 7-12 дней с начала проведения лечения.
Поскольку чаще всего цистит у женщин развивается из-за инфекционного поражения, специфическая терапия направлена на уничтожение болезнетворных микроорганизмов.
Средства для регенерации слизистой мочевого пузыря. Один из новых терминов в лечении хронического цистита — гликозаминогликан. Терапия с его применением относится к заместительной. Здоровый мочевой пузырь имеет защитный слой с внутренней стороны; это мембрана, которая предохраняет стенки пузыря от контакта с мочой и находящимися в ней бактериями. Гликозаминогликаны (к ним относится и широко известная гиалуроновая кислота), а также хондроитинсульфат, и формируют эту оболочку. А её разрушение из-за различных факторов и является одной из причин цистита. Поэтому введение в мочевой пузырь компонентов защитного слоя поможет регенерации оболочки и восстановлению её защитных свойств. К таким препаратам относятся: Монурель, Уролайф, Уро-гиал.
Антибиотики. В последние годы доказали свою эффективность препараты из группы фторхинолонов, например, ципрофлоксацин (Ципролет А, Цифран), и нитрофураны (Фурадонин), и другие антибиотики от цистита. Приём этих препаратов возможен только по прямому назначению специалиста;
Если по результатам диагностики выявляются специфические возбудители, назначаются соответствующие противогрибковые, противомикробные или противовирусные препараты;
Противовоспалительные средства. Они необходимы для борьбы с циститом, поскольку это воспалительное заболевание. Наиболее эффективен Ибупрофен, который можно найти в аптеках под разными торговыми названиями: Нурофен, Ибуклин, Миг, Фаспик и другие;
При сильной боли. Для устранения сильного болевого синдрома рекомендуются спазмолитики и анальгетики: Но-шпа, Дротаверин, Папаверин, Диклофенак, Нимесил (нестероидные противовоспалительные средства);
Растительные препараты. Также рекомендуется приём растительных препаратов от цистита: Канефрон, Цистон, Фитолизин, Монурель (препарат на основе клюквы);
Травы. В отсутствии аллергии на лекарственные травы, допускается приём фиточаев на основе брусники, хвоща, толокнянки. Отдавать предпочтение следует непакетированным средствам;
Пробиотики. Применяют для нормализации микрофлоры влагалища и кишечника, поскольку именно такие инфекции часто бывают первопричиной цистита. Для этого эффективны препараты с лакто- и бифидобактериями: РиоФлора Баланс, Бифиформ, Хилак Форте, Аципол, РиоФлора Иммуно. Приём пробиотиков позволит избежать повторного заболевания и справиться с хронической формой цистита.
Вода. Для быстрого выведения из организма токсинов рекомендуется увеличить суточные объёмы потребления жидкости.
Все лекарственные препараты следует принимать только по назначению врача и в предписанной им дозировке. Помните, что превышение дозы любого лекарства из списка может быть опасно для здоровья.
По теме: Обзор лекарств и препаратов от цистита у женщин и мужчин
Профилактика цистита — полезные советы женщинам
В обязательном порядке следует соблюдать правила личной гигиены. Для подмываний нужно выбирать средства, нейтральные по своим кислотно-щелочным свойствам. Правильный интимный уход — залог отсутствия рецидивов.
Рекомендуется как можно чаще опорожнять мочевой пузырь. Застой мочи чреват развитием осложнений.
Не следует допускать переохлаждения. Ноги необходимо держать в тёпле и сухости.
На время обострения заболевания стоит увеличить объём потребляемой жидкости до 2-2,5 литров в день: воды, свежих натуральных соков, клюквенного морса. От питья газированной воды и искусственных напитков необходимо воздержаться.
Как при остром цистите, так и при обострении хронического, следует отказаться от ношения тесного синтетического белья.
Запоры косвенно влияют на риск развития цистита. Поэтому в меры профилактики входят также методы улучшения перистальтики кишечника.
Ответы на популярные вопросы
К какому врачу обращаться при цистите?

В первую очередь необходимо поставить точный диагноз. Специалист, работающий с проблемами выделительной системы человека — уролог. С посещения уролога и следует начать борьбу с циститом. Для уточнения диагноза первое, что необходимо предпринять — сдать анализ мочи. В большинстве типичных случаев этого оказывается достаточно. Верно и однозначно интерпретировать результаты лабораторного исследования может только врач-уролог. Кроме того, уролог назначает забор мочи для бактериального посева по Нечипоренко, проведение цистоскопии и ультразвукового исследования мочевого пузыря.
Исходя из комплексности цистита, в обязательном порядке необходимо посетить гинеколога. Часто цистит у женщин провоцируется венерическими заболеваниями, но даже если причина в иных инфекционных агентах, важно исключить кольпит и поражения матки, дабы своевременно уберечь себя от утраты репродуктивной функции, а также минимизировать риск развития хронических патологий половых органов.
Также следует посетить врача-нефролога. Заболевания почек, которые нередко проявляются после перенесённого цистита, наиболее опасны для жизни и здоровья пациента. На первых этапах болезни почек могут быть незаметны. Это лишь иллюзия. На деле же происходит активная дегенерация тканей почек и утрата органом своих функций. Чтобы уберечь себя от появления почечной недостаточности (а значит от необходимости гемодиализа, пересадки донорской почки, летального исхода) важно спланировать поход к нефрологу сразу при обнаружении подозрительных симптомов.
Таким образом, следует обратиться к трем специалистам: урологу, нефрологу и гинекологу.
Можно ли заниматься половым актом при цистите? Передаётся ли он половым путём?
Цистит — воспалительное заболевание мочевого пузыря. Разумеется, заразиться циститом при половом контакте попросту невозможно.
Однако высока вероятность передачи партнёру тех инфекционных агентов, которые повлекли цистит. Но нужно оговориться, передача патогенной микрофлоры возможна только в том случае, если болезнь имеет инфекционное происхождение. Во всех остальных случаях партнёр находится в безопасности.
Что же касается другого аспекта этого вопроса, тут не все так однозначно. Большинство компетентных специалистов рекомендуют женщинам воздержаться от половой жизни на время заболевания.
Причин тому несколько:
Во время полового контакта может оказываться давление на воспалённый мочевой пузырь, и здесь уже последствия самые непредсказуемые: от возвращения мочи обратно в почки и последующего их поражения до разрыва мочевого пузыря. Кроме того, гарантировано усиление симптоматики;
Даже если пациентка прошла курс лечения, сохраняется риск возникновения рецидива;
Наиболее очевидный ответ на заданный вопрос: половой акт во время острого цистита – занятие не из приятных. Женщина с большой долей вероятности будет испытывать массу болезненных и дискомфортных ощущений.
Однако если без полового контакта не обойтись, нужно придерживаться рекомендаций:
Непосредственно перед половым актом вымыть тело и тщательно обработать руки;
Исключить касания влагалища. Слизистая во время цистита подвергается повышенному напряжению, поскольку невозможно полностью оградить её от попадания частиц мочи;
Если есть подозрения на сопутствующее поражение матки, исключить глубокое проникновение;
По окончанию интимной близости обязательно промыть наружные половые органы;
Использовать барьерные средства контрацепции (только презервативы).
Цистит после интимной близости, каковы причины?

Развитие цистита после полового акта — проблема отнюдь не надуманная. Посткоитальный цистит (также называемый «синдром медового месяца») возникает примерно в 45% случаев. Как правило, выявляется после первого же полового контакта.
Причин тому несколько:
Наиболее распространённая, но вместе с тем и наиболее сложная для устранения — врождённая аномалия мочеполовой системы. Если наблюдались травмы в области промежности, аномалия может быть и приобретённой. Она заключается в том, что отверстие уретры смещается относительно своего нормального положения вниз и внутрь, в область влагалища. Это смещение уретрального канала. Возможен и другой тип аномалии, чрезмерная подвижность канала. Обе патологии сравнительно легко выявляются при пальцевом исследовании у гинеколога. В результате в ходе полового акта уретра активно задействуется, подвергается раздражению. Стенки уретрального канала покрываются микроразрывами и трещинами. Это прямые ворота для инфекции. Поврежденная слизистая воспаляется, а дальше по восходящему пути инфекция проникает в мочевой пузырь;
Другая распространённая причина — отсутствие должной гигиены. Партнер может об этом не догадываться, в то время как на поверхности полового члена располагается множество микроорганизмов. В результате уретра женщины подвергается атаке инфекционного агента. Также в эту группу причин входит чередование вагинального акта и акта через задний проход без смены презерватива или вообще без него. В этом случае возбудителем цистита выступает кишечная микрофлора (палочка);
Сухость влагалища. Из-за чрезмерной сухости слизистой оболочки влагалища происходит растрескивание тканей. Как итог — кольпит, который быстро провоцирует развитие заболевания. В этом случае цистит становится вторичным заболеванием. Поэтому нельзя заниматься половом актом при отсутствии желания и достаточного увлажнения половых органов у женщины;
Стоит также помнить о возбудителях заболеваний, передающихся половым путём. Если партнёр болен или является переносчиком, женщина быстро инфицируется, и в таком случае возникнет риск не только развития непосредственно венерического заболевания, но и вторичного цистита.
Можно ли заниматься спортом при цистите?
В данном случае все сугубо индивидуально и зависит от состояния пациентки и тяжести течения цистита. Однако от ряда физических нагрузок необходимо отказаться.
Следует избегать:
Посещения фитнес-клубов. Аэробика и упражнения могут повлечь за собой механическое раздражение уретры и мочевого пузыря, в итоге симптоматика существенно усугубится;
Плавание. Плавать разрешается, но не дольше 10-20 минут. Длительное нахождение в холодной воде (30-50 минут) гарантированно приведёт к местному переохлаждению. В результате охлаждения снизится местный иммунитет, в течение буквально нескольких часов симптомы цистита примут более выраженный характер. Отказаться от плавания рекомендуется не только женщинам, больным острым циститом, но также и тем, кто страдает хронической формой болезни. Долгое плавание в бассейне — прямой путь к рецидиву. Плавание допустимо без ограничений по времени только в бассейнах, где температура воды не опускается ниже 30-35 °C;
Зимние виды спорта. Почти все зимние виды спорта сопряжены с длительным нахождением на холоде. В таких условиях в разы повышается риск развития переохлаждения и усугубления течения заболевания. Людям, увлечённым фигурным катанием, рекомендуется одеваться как можно тёплее, прикрывать область таза и промежности, также ни в коем случае нельзя садиться на лед;
Исключаются активные виды спорта, связанные с повышенными физическими нагрузками и резким повышением внутрибрюшного давления: бокс, борьба, езда на велосипеде и др.
Однако есть ряд видов спорта, которые рекомендуются при цистите. Они равномерно напрягают мышцы тела и не влекут существенного утомления. Это бег трусцой, ходьба, баскетбол, волейбол. Также допускаются танцы. Важно помнить, что и одежда должна быть подходящей. Вредно носить тугую узкую одежду. Спортивный костюм не должен быть облегающим, предпочтение следует отдать лёгкой, но в то же время тёплой одежде из натуральных материалов.
Можно ли при цистите принимать горячую ванну?

В целом, вопрос весьма спорный. Чтобы на него ответить, нужно опять исходить из состояния пациентки на данный момент и течения заболевания. Принимать тёплые (теплые, но не горячие) ванны можно лишь на той стадии, когда цистит ещё не даёт о себе знать специфическими симптомами. В этом случае лёгкое прогревание не только не противопоказано, но ещё и полезно.
Как только проявляется один из следующих симптомов, тепловые процедуры строго противопоказаны:
Спазмы мышц (резкие схваткообразные боли в области нижней части живота и лобка);
Жжение и рези при мочеиспускании;
Кровь или гной в моче.
Если продолжить прогревания после выявления острой симптоматики, есть риск открытия опасного для жизни кровотечения.
В период менструации или осложнённой циститом беременности горячие ванны строго противопоказаны (возможен выкидыш).
Если речь идёт лишь о начальных стадиях болезни, прогревания разрешены, но применять их надо только в разумных пределах:
Прогревание сухим теплом. Соль разогревается в посуде до 38-40 °C, ссыпается в тканевый мешок и прикладывается к больному месту;
Ванны для ног. Таз заполняется тёплой водой, после чего следует принимать ножную ванну в течение 10-20 минут. Затем ноги вытираются насухо и надеваются тёплые носки;
Сидячие ванны. На первых этапах развития цистита можно принимать сидячие ванны с добавлением лекарственных трав. При этом температура воды должна быть не выше 37 °C, а длительность приёма ванны – до 10 минут. Даже тёплая ванна запрещена в тех случаях, когда помимо мочевого пузыря поражены другие органы: почки и др.;
Теплый душ. Оптимальный способ облегчения цистита и проведения гигиенических процедур в период течения заболевания;
Прогревание тёплом рук. На несколько часов в область мочевого пузыря накладывается ладонь;
Прогревающий компресс с эвкалиптовым маслом. Эффективен в отсутствие острой симптоматики. Но противопоказан при аллергии.
Может ли быть задержка месячных при цистите?
Непосредственной причинно-следственной связи между циститом и нарушением менструального цикла не существует. Однако, как было сказано ранее, редко цистит у женщин протекает лишь с поражением мочевого пузыря. Поднимаясь, инфекция часто затрагивает половые органы, в том числе и расположенные в брюшной полости матку и яичники.
Яичники отвечают за выработку эстрогена, специфического женского гормона, который сам по себе способствует нормализации менструального цикла. Когда инфекция распространяется на яичники, происходит снижение интенсивности выработки эстрогена. В итоге цикл нарушается, и тогда возможна задержка месячных.
Записаться на приём к нефрологу
Отдельная страница для записи к нефрологу ➤
Запись к другим врачам: |









