Болезнь Шейермана-Мау
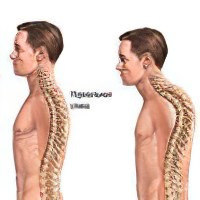
Болезнь Шейермана-Мау – это дегенеративно-дистрофическое заболевание позвоночного столба, проявляющееся в его искривлении. Ещё это заболевание называют юношеским кифозом. Манифестирует болезнь в период полового развития и с одинаковой частотой диагностируется у мальчиков и у девочек. Если на ранних этапах развития заболевания его симптоматика оказывается стертой, то по мере прогрессирования патологического процесса, формируется выраженная сутулость, возможно появление горба.
В 30% случаев болезнь Шейермана-Мау развивается на фоне сколиоза, а грудной кифоз присутствует при этой патологии в 100% случаев. Заметить первые признаки болезни можно ещё в подростковом возрасте, когда ребёнок активно набирает рост. Заболевание относится к распространённым патологиям и диагностируется у 1% детей в возрасте от 8 до 12 лет. Игнорировать его не следует, так как возможно развитие не только внешнего дефекта, но и присоединение неврологических проблем, нарушений в функционировании сердца и лёгких.
Симптомы болезни Шейермана-Мау
Симптомы болезни Шейермана-Мау следующие:
Манифестация патологии приходится на пубертатный период развития ребёнка. Но жалобы в это время у него отсутствуют.
Обнаруживается заболевание чаще всего случайно, когда родители отмечают, что ребёнок начал сутулиться и его осанка стала неправильной.
По мере прогрессирования заболевания у ребёнка появляются боли в спине, которые чаще всего беспокоят после продолжительного сидения.
Боли могут распределяться по всей спине, а могут возникать в межлопаточной области.
Позвоночник становится менее подвижным, начинает развиваться его деформация, которая становится все заметнее.
Ребенок сутулится, при тяжёлом течении болезни быстро формируется горб.
Боли постоянно усиливаются, спина быстро устает, что происходит даже при незначительных нагрузках на неё. Особенно выраженными боли становятся после физических нагрузок, после подъёма тяжестей и ближе к вечеру.
Если позвоночник сильно деформируется, то это негативным образом сказывается на работе всех внутренних органов, в первую очередь, на функционировании сердца и лёгких.
Не исключена компрессия спинного мозга, что сопровождается парестезиями, ухудшением подвижности и чувствительности рук и ног.
Анатомические нарушения при болезни Шейермана-Мау
Меняется внешний вид больного. Так, в норме позвоночник человека имеет 4 изгиба два кпереди (шейный и поясничный) и два кзади (грудной и крестцовый). Именно они позволяют сохранять тело в вертикальном положении и дают возможность переносить нагрузки, так как работает позвоночный столб по типу пружины. Углы этих изгибов составляют от 20 до 40 °C, что является физиологической нормой. Сложен позвоночник из отдельных элементов – из позвонков, которые имеют тело, отростки и дужки. Именно тело принимает на себя максимальные нагрузки, дужка формирует канал позвоночника, а отростки позвонки между собой соединяют. Между позвонками находятся эластичные диски.
При болезни Шейермана-Мау форма позвонков меняется с треугольной на клиновидную. Высота передних отделов позвонков становится меньше, в то время как в норме они должны быть практически равными. Это сказывается на угле изгиба позвоночника в грудном отделе. Он увеличивается с 40 °C до 45-75 °C, что зависит от степени прогрессирования заболевания. Спина ребёнка округляется, что приводит к неравномерному перераспределению нагрузки. Межпозвоночные диски оказывают давление на замыкательную пластину, и выпячиваются в позвонки, расположенные рядом. В итоге, картину болезни Шейермана-Мау дополняют грыжи Шморля. Ухудшает прогноз на выздоровление. Утолщение связок, фиксирующих позвонки, создаёт дополнительное препятствие на пути его естественного роста. Чем сильнее нарушается форма грудной клетки, тем сильнее страдают внутренние органы.
Причины болезни Шейермана-Мау
Медицинской науке точные причины болезни Шейермана-Мау до сих пор неизвестны. Подавляющее большинство учёных придерживается мнения, что данная патология относите к генетически детерминированным заболеваниям.
Кроме того, считается, что пусковыми факторами к формированию искривления позвоночника становятся:
Травмы позвоночного столба, которые были получены в период его ускоренного роста;
Ускоренное развитие ткани кости в заднем отделе позвонков;
Нарушения формирования и развития спинных мышц;
Гормональный дисбаланс, который наблюдается в подростковом возрасте;
Некроз пластинок позвонков;
Нарушения обмена веществ.
Стадии болезни Шейермана-Мау
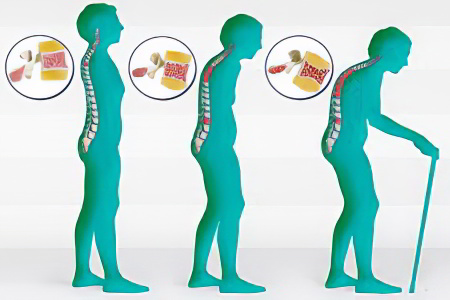
Для полного понимания данной патологии, необходимо рассмотреть стадии болезни Шейермана-Мау.
Всего их выделяют три:
Скрытая стадия. Она развивается в возрасте ребёнка от 8 до 14 лет. Симптомы увидеть невозможно, жалоб ребёнок не предъявляет. Если боли в спине его и беспокоят, то они настолько слабые, что подросток не обращает на них внимания. Часто дискомфортные ощущения появляются после физической нагрузки, чем их больные и объясняют. Тем не менее, позвоночник ежедневно деформируется. Выявить эти нарушения может только внимательный врач при осмотре ребёнка. Специалист должен обратить внимание на слишком ровную спину, с усиленным поясничным лордозом, либо на усиление грудного кифоза. Также ребёнку может быть трудно выполнить просьбу дотянуться руками до стоп. Увеличение угла в грудном отделе позвоночника будет присутствовать даже при попытке спину полностью разогнуть.
Ранняя стадия. Переход на следующую стадию происходит в возрасте от 15 до 20 лет. В позвоночнике возникают боли, которые беспокоят человека всё чаще. Их локализация – поясничный и нижнегрудной отдел спины. Уже на этом этапе часто появляются межпозвоночные грыжи, при тяжёлом развитии заболевания происходит пережатие спинного мозга.
Поздняя стадия. На последней стадии развития болезни формируется остеохондроз, выпячиваются грыжи, развиваются такие осложнения, как спондилоартроз, спондилез, оссифицирующий лигаментоз. Это происходит в возрасте после 20 лет и старше. В результате дегенеративно-дистрофических изменений тканей позвоночного столба нервные корешки оказываются сдавленными. Это отражается на чувствительности и подвижности ног и рук.
Если болезнь поражает нижние грудные и верхние поясничные позвонки, то говорят о пояснично-грудной форме болезни, а если в патологический процесс вовлекаются средние и нижние грудные позвонки, то говорят о грудной форме болезни.
Диагностика болезни Шейермана-Мау
Диагностика болезни Шейермана-Мау начинается с опроса и осмотра пациента. Важно выяснить, имелись ли диагностированные случаи заболевания у близких родственников.
Для уточнения диагноза потребуется выполнение таких инструментальных методов обследования, как:
Рентгенография позвоночного столба. На полученных снимках будет виден грудной кифоз, угол отклонения которого составит более 45 °C, а также клиновидная форма позвонков (3 и более штук). В зависимости от стадии заболевания, визуализируются грыжи Шморля.
По показаниям невролога необходимо прохождение МРТ и КТ позвоночного столба. Эти исследования максимально дополнят имеющуюся картину болезни.
Часто, при обнаружении неврологических нарушений, больного отправляют на электромиографию.
Кроме ортопеда, пациента будет вести нейрохирург (если имеются грыжи), пульмонолог (при обнаружении деформации грудной клетки и при нарушении функционирования лёгких), кардиолог (при нарушении работы сердечно-сосудистой системы).
Лечение болезни Шейермана-Мау

Лечение болезни Шейермана-Мау является процессом длительным. Подход к терапии должен быть комплексным и включать в себя такие методы, как: физиотерапия, массаж, выполнение ЛФК. Из всех перечисленных методов воздействия, лечебной физкультуре отводится ведущая роль. Именно благодаря правильно подобранному комплексу удастся скорректировать осанку и восстановить нормальные изгибы позвоночного столба. На протяжении первых трёх месяцев выполняют упражнения каждый день. После этого времени можно выполнять упражнения через день. Одно занятие не может длиться менее 40 минут. Иногда это время увеличивается до 90 минут. Если человек будет пропускать тренировки, то добиться стойкого положительного результата не удастся.
Лечебно-физкультурный комплекс состоит из нескольких разделов:
Проработка мышц грудного отдела.
Проработка мышц ягодиц.
Снятие тонуса и напряжения с поясничных и шейных мышц.
Растяжка грудных мышц.
Дыхательная гимнастика.
Не стоит отказываться от любой физической активности, но лучше, если она будет целенаправленной. Ведь обязателен учёт имеющихся противопоказаний, а также иных заболеваний и возраста пациента.
Женщинам с болезнью Шейермана-Мау категорически запрещено поднимать во время занятий грузы более 3 кг, а мужчинам более 5 кг. Не следует заниматься прокачиванием мышц грудины, так как они начнут тянуть плечи вперёд, что усугубит патологический процесс. Также под запретом все виды спорта, требующие от позвоночника усиленных проявлений его амортизационных возможностей. Речь идёт о баскетболе, волейболе, прыжках в длину, через шест и пр. Это объясняется тем, что увеличивается риск формирования межпозвоночных грыж. Зато очень полезно плавать, если делать это правильно, без перенапряжения грудных мышц, но с участием мышц спины. Чтобы понять технику такого плавания следует проконсультироваться с профессионалом.
Не стоит также игнорировать такой метод лечения, как массаж. Но выполняться он должен профессиональным массажистом с медицинским образованием. Процедура позволяет усилить приток крови к мышцам, нормализовать их питание, активизировать обменные процессы в них, сделать мышцы более пластичными. Каждый год людям с болезнью Шейермана-Мау необходимо проходить два курса массажа по 10 процедур каждый.
Добиться такого же эффекта, как и от массажа, позволяет грязелечение. Так, для оздоровления позвоночного столба и мышц спины нужно пройти 2 курса лечения в год, каждый курс должен состоять не менее чем из 15 процедур.
Не стоит упускать из виду такой важный момент, как грамотный подбор мебели для работы и для ночного отдыха. Кровать должна быть ровной, застеленной ортопедическим матрасом. Иногда, по рекомендации доктора, можно пользоваться ортопедическим корсетом.
Медикаментозная коррекция, как правило, не нужна. Возможно, что будут назначены препараты для укрепления скелета – это Миакальцик и Алостин. Но назначают их лишь при очень сильной деформации позвоночника, а также при наличии больших грыж Шморля. Дело в том, что эти лекарственные средства имеют очень много противопоказаний, среди которых и возрастные ограничения. Они могут вызывать кальцификацию связок, провоцировать появление камней в почках. Поэтому их самостоятельный приём недопустим.
Не исключено что данное заболевание может потребовать хирургического вмешательства.
Показаниями для его проведения являются:
Кифозный изгиб более чем в 75 °C;
Выраженные боли, которые не купируются консервативными методами лечения;
Нарушения в функционировании лёгких и сердца.
Во время операции больному вставляют импланты из металла, которые дают возможность выровнять позвоночник.