Неврит: виды, симптомы и лечение
Неврит – что это?

Неврит - это воспаление периферических нервов, которое сопровождается болью и снижением чувствительности, возможны параличи и парезы. Кроме того, заболевание характеризуется двигательными расстройствами.
Иннервация – это обеспечение тканей и органов нервами, по которым ЦНС даёт им команду выполнять ту или иную функцию.
Неврит способен стать причиной частичного, либо полного паралича.
Есть нервы, которые страдают от воспаления чаще остальных:
Зрительный.
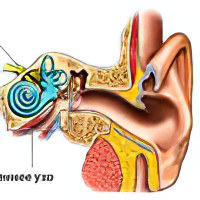
Слуховой.
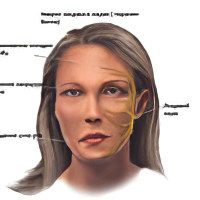
Лицевой.
Тройничный.
Лучевой.
Седалищный.
Если воспаляется нерв только в одном месте, речь идёт о неврите. Когда воспалению подвергается сразу несколько нервов, указывают на полиневрит.
Неврит проявляется такими симптомами, как: ухудшение чувствительности, онемение, нарушение двигательных функций, боль. В тяжёлых случаях движения поражённым участком тела становятся невозможными.
Спровоцировать развитие неврита могут разнообразные инфекции, травмы, растущие опухоли, переохлаждение организма и болезни, не связанные с патогенной флорой, например, остеохондроз или артрит.
Механизм развития неврита
Нервная система позволяет человеку существовать. Она отвечает за механизм дыхания, обоняния, благодаря ей люди двигаются, слышат, видят и т. д. Периферическая нервная система – это огромная внутренняя организация, которая состоит из множества нервов.
Сам по себе нерв – это единица нервной системы. Он представлен сплетениями нервных волокон, которые покрыты миелиновой оболочкой. Нервы обеспечивают связь головного и спинного мозга друг с другом и с другими органами.
Внутри нервов проходят кровеносные сосуды.
Если нервы крупные, то их называют нервными стволами. От этих стволов отходят ответвления. Все нервы имеют разное строение.
Неврит имеет сложный механизм развития. Но на фоне абсолютного здоровья он никогда не возникает. Ему всегда предшествуют какие-либо нарушения: сосудистые, метаболические и пр. Может стать причиной развития неврита полученная травма, либо растущая в организме опухоль.
Патологические факторы разрушают миелин и шванновские клетки, которые отвечают за передачу нервных импульсов. Если нарушение серьёзное, то страдает осевой цилиндр. Пораженный нерв не в состоянии нормально функционировать, что приводит к нарушению в работе органов и тканей.
Чаще всего неврит диагностируют у женщин в пожилом возрасте.
Неврит по МКБ-10
По МКБ-10 неврит имеет код М79.2, а невропатия – G60-G64.
Симптомы неврита

Симптомы локального неврита достаточно типичны. Это стабильно тупые боли с приступообразной иррадиацией по ходу нерва. Также происходит нарушение чувствительности, возникают двигательные расстройства, а в месте поражения – небольшая атрофия мышц. В более сложных ситуациях возможно исчезновение сухожильных рефлексов, однако до параличей доходит редко.
Первые проявления болезни:
Боль, сосредоточенная в области воспаления.
Ухудшение чувствительности поражённого участка, его онемение.
Покалывание больного места.
Симптомы болезни будут различаться, в зависимости от того, какие именно нервные волокна пострадали, а также от того, насколько интенсивно воспаление.
В связи с этим, неврит может проявляться такими признаками как:
Ощущение ползания мурашек по телу, онемение поражённого участка, покалывание. Все эти симптомы возникают в том случае, если воспалению подверглись чувствительные волокна.
Парезы и параличи являются основными симптомами воспаления двигательных волокон. У больного могут атрофироваться мышцы, перестанут работать сухожильные рефлексы.
Потеря волос в области поражения, витилиго, ксеродермия, отёк кожи, ухудшение состояния ногтей, язвенные дефекты, усиление потливости. Все эти симптомы развиваются при поражении вегетативных волокон.
В зависимости от того, какой именно нерв пострадал, симптомы болезни будут различаться:
Воспаление слухового нерва. Этот нерв отвечает за передачу звука к головному мозгу. Его повреждение сопровождается появлением шума в ушах, ухудшением слуха. Часто люди жалуются на головокружение.
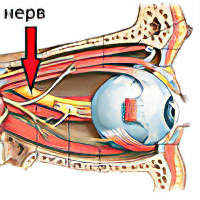
Поражение зрительного нерва. Человек предъявляет жалобы на нарушения со стороны глаз. В первую очередь это касается ухудшения зрения, которое иногда доходит до полной слепоты. У больного могут мелькать мушки перед глазами.
Поражение подкрыльцового нерва. Человек отмечает, что у него снижается чувствительность в области плеча, в 1/3 его верхней части. Сустав в этой области начинает болеть, дельтовидная плечевая мышца постепенно атрофируется. Человеку сложно поднять руку или отвести её в сторону.
Поражение лучевого нерва. В зависимости от того, где именно сосредоточено воспаление, симптомы неврита будут несколько отличаться:
Воспаление подмышечной ямки или воспаление на уровне 1/3 плеча характеризуется болями во время сгибания руки в локтевом суставе. Проблематично становится разогнуть предплечье, кисть и большой палец. Карпорадиальный рефлекс ухудшается. Если человек вытягивает руки вперёд, то кисть поражённой конечности будет свисать. Больной не в состоянии повернуть ладонь вверх.
Если воспаление сосредоточено в средней 1/3 плеча, то локтевой и плечевой сустав не страдает.
Если воспаление сосредоточено в нижней 1/3 плеча, либо в верхнем предплечье, то ухудшается чувствительность тыльной стороны кисти, человеку сложно разогнуть не только кисть, но и пальцы.
Воспаление локтевого нерва. Болезнь имеет некоторые особенности:
Ухудшение чувствительности и парестезии ладони. При этом страдает область 5 пальца, а также половина 4 пальца.
Ухудшение чувствительности тыльной стороны кисти. Страдает половина 3 пальца, 4 и 5 палец немеют полностью.
Нарастает мышечная слабость 4 и 5 пальца, их мышцы атрофируются. Это приводит к тому что рука напоминает вид когтистой лапы. При этом пальцы у основания остаются прямыми, а в области средней фаланги сгибаются.
Иногда неврит данной локализации напоминает клиническую картину туннельного синдрома.
Поражение срединного нерва. Развивается нарушение остро, человек испытывает сильные боли в пальцах рук, а также с внутренней стороны предплечья. Затем ухудшается чувствительность ладони, при этом страдает половина 4 пальца и с 1 по 3 палец. Их человек не может согнуть. Также не сгибается кисть в области лучезапястного сустава. Человек не в состоянии повернуть руку таким образом, чтобы ладонь была направлена вниз. Большой палец атрофируется. Внешним видом рука начинает напоминать лапу обезьяны.
Синдром запястного канала. Клинические проявления воспаления протекают по типу туннельного синдрома, так как пережат будет срединный нерв в области запястья. У больного немеют с 1 по 3 палец. Сперва это чувство возникает время от времени, а затем начинает беспокоить человека на постоянной основе. Боль локализуется в области ладони, а также в 1, 2 и 3 пальце. Она ноющая, набирает интенсивность во время ночного отдыха, может распространяться на локоть и на плечо. Если человек приводит кисть в движение, болезненные ощущения утрачивают свою интенсивность. Когда кисть остаётся в течение 2 минут в согнутом положении, больной начинает ощущать, как у него немеют пальцы (1, 2 и 3). Большой палец утрачивает свою силу, иногда его возвышение подвергается атрофическим процессам.
Плексит или пояснично-крестцовая плексопатия. Нижние конечности теряют свою нормальную силу. Ноги утрачивают чувствительность, начинает болеть поясница и таз в области суставов. Сухожильные рефлексы становятся слабыми, либо вовсе пропадают.
Неврит седалищного нерва. При этом заболевании наблюдаются боли в ягодицах, которые иррадиируют в бедро, в его заднюю поверхность. Болезненные ощущения могут доходить до голени и стопы. Пропадает ахилловый рефлекс. Боль тупая, но время от времени она возникает в виде прострелов. Характерным признаком неврита данной локализации является синдром Ласега, при котором боли усиливаются при попытке поднять тяжёлый предмет ногой в положении лежа на спине.
Воспаление бедренного нерва. У человека возникают трудности при попытке согнуть ногу в колене или в тазобедренном суставе, ухудшается чувствительность бедра в его нижней части. В этой области начинают атрофироваться мышцы, появляются сильные боли, если оказывается давление на точки под паховой связкой или на точку выхода нерва в бедро.
Когда случаи не тяжёлые, выздоровление происходит примерно за 2–3 недели, но чаще всего это занимает больше времени, в частности у людей пожилого возраста, и выздоровление бывает неполным. Для лечения локального неврита применяют симпатические методы.
Осложнения болезни
Неврит может привести к развитию таких осложнений, как:
Причины неврита

К невриту могут приводить такие причины, как:
Полученные травмы. Сюда относятся трещины костей, ушибы мягких тканей, надрывы мышц и сухожилий, переломы, удары током, воздействие радиации и пр.
Воспаление внутренних органов.
Растущие внутри организма опухолевые новообразования.
Инфекции вирусной и бактериальной природы.
Заболевания: корь, грипп, дифтерия, остеохондроз, кифоз, сколиоз, лордоз, артрит, грыжа межпозвоночного диска, ВСД, атеросклероз, гипертония, туннельный синдром, аллергия, сахарный диабет, тиреотоксикоз, уремия, бруцеллез, ревматизм, герпес, сифилис, проказа, малярия, болезни крови.
Дефицит воды в организме.
Переохлаждение.
Интоксикации продуктами питания, спиртосодержащими жидкостями, медикаментами, химическими веществами.
Дефицит витаминов.
Врождённые анатомические аномалии.
Иногда человек испытывает симптомы неврита, если он на протяжении долгого время остаётся в неудобной для него позе. Случиться это может во время ночного отдыха, либо из-за особенностей профессии. От симптомов неврита нередко страдают люди, ведущие малоподвижный образ жизни.
Как отличить неврит, невралгию, невропатию?

Неврит, невралгия и невропатия – это разные заболевания, которые отличаются механизмом своего развития, этиологическими факторами, клинической картиной. Поэтому объединять их в одно понятие неверно.
Неврит – это воспаление нерва, располагающегося на периферии. Заболевание сопровождается поражением самого нервного волокна. Страдает миелиновая оболочка и осевой цилиндр.
Невропатия – это поражение периферических нервов, при этом страдают чаще всего нервные стволы, а не его единичные ответвления. Нерв претерпевает дегенеративные и обменные разрушения. К невропатии могут приводить травмы, нарушения в системе кровоснабжения, метаболические сбои. Симптомами заболевания становятся: ухудшение чувствительности, подавление рефлекторной активности, утрата силы. Невропатия – это понятие, которым апеллируют не только неврологи, но и психиатры. В последнем случае под заболеванием понимают повышенную возбудимость нервной системы на фоне её чрезмерной утомляемости.
Невралгия – это воспаление периферических нервов, но при этом человек не будет страдать от паралича, от парезов или ухудшения чувствительности. Сам нерв повреждается не сильно, его миелиновая оболочка не разрушается, либо деформируется незначительно. Главным признаком невралгии является боль. Она может быть довольно интенсивной, сосредотачивается в области поражённого нерва. У человека может ухудшаться чувствительность, иногда присоединяются вегетативные расстройства.
Классификации неврита

В зависимости от того, сколько именно нервов было вовлечено в патологический процесс, различают мононеврит и полиневрит. В первом случае воспаление происходит только в одном нерве, а во втором случае страдает сразу несколько нервных волокон.
В зависимости от места сосредоточения воспаления неврит зрительного нерва может быть следующих видов:
Ретробульбарный или орбитальный неврит. Зрительный нерв воспаляется за пределами глазного яблока. Страдает тот участок, который располагается от выхода из склеры до хиазмы.
Аксиальный ретробульбарный неврит. Воспаление будет сосредоточено в макулопапиллярном пучке зрительного нерва. Это серьёзная патология, которая может стать причиной слепоты.
Интерстициальный ретробульбарный неврит. Воспалению подвергается оболочки зрительного нерва. Оно распространяется в его глубинные структуры по направлению к столу.
Периферический ретробульбарный неврит. Воспаление берёт начало с оболочки зрительного нерва и переходит на его ткани. При этом типе неврита в субдуральном и субарахноидальном пространстве будет скапливаться жидкость.
Трансверсальный неврит. При этой патологии зрительный нерв страдает на всей его протяженности. Свое начало заболевание берёт в аксиальном пучке, либо на периферии, а затем распространяется на остальные ткани.
Ложный неврит зрительного нерва. Это патология развития зрительного нерва. Симптомы нарушения напоминают воспаление, но сам нерв при этом не атрофируется, зрительная функция не страдает.
Кроме неврита зрительного нерва, различают следующие виды воспаления:
Аксиальный неврит, когда воспаляются осевые цилиндры нервных волокон.
Интерстициальный неврит, при котором страдают соединительнотканные структуры нервных волокон. Патология чаще всего развивается на фоне аутоиммунных процессов в организме.
Паренхиматозный неврит. В первую очередь страдает миелиновая оболочка нерва и его осевые цилиндры, а затем воспаление переходит на его соединительнотканные структуры.
Вегетативный неврит. В этом случае воспалению подвергаются расположенные на периферии нервные волокна.
Восходящий неврит. Развивается такое воспаление чаще всего на фоне полученных травм нижних или верхних конечностей. Затем патологический процесс начинает распространяться к ЦНС.
Кохлеарный неврит. Страдает слуховой нерв в улитковой части. При этом пациент начинает слышать посторонние шумы, у него ухудшается слух.
Классификация по симптомам
Различают три вида неврита:
Неврит Гомбо при котором разрушается миелиновая оболочка, окружающая нерв. Осевые цилиндры в этом случае не страдают.
Гипертрофический неврит Дежерина-Сотта. При заболевании происходит гипертрофия оболочки нервных волокон. Сперва сдавлению подвергается приводящая часть нерва, а затем он начинает разрушаться и утрачивает свою функциональность.
Неврит Россолимо. Это разновидность неврита Дежерина-Сотта. Заболевание то обостряется, то утихает. Чаще всего от такой патологии страдают дети.
По этиологическому фактору
В зависимости от того, что именно стало причиной развития неврита, различают следующие его виды:
Травматический неврит. Болезнь развивается на фоне полученной ранее травмы нервного волокна.
Профессиональный неврит. Патология является следствием особенностей профессии человека. Так, воспаление часто случается у людей, которые контактируют с тяжёлыми металлами, химическими парами. Негативным образом отражается влияние на организм радиации.
Инфекционный неврит. Воспаление нервного волокна происходит из-за поражения организма инфекцией.
Алкогольный неврит. Нервы страдают из-за того, что человек злоупотребляет спиртными напитками. При этом из организма вымывается витамин В, который отвечает за нормальную работу нервной системы. Кроме того, при чрезмерном употреблении алкоголя нервные клетки сами по себе погибают.
Алкогольный неврит

Самый распространённый вид полиневрита – это алкогольный неврит. Очевидно, он связан с нехваткой витамина В, который характерен для людей, страдающих алкоголизмом. Первые признаки заболевания – это онемение, покалывание, слабость в конечностях, а именно в кистях и стопах. С течением времени боль усиливается, чувствительность кожи повышается, она становится гладкой и сухой. Часто наблюдается кератоз (избыточное ороговение) ладоней и стоп. Глубокие рефлексы пропадают, мышечная слабость становится сильнее (иногда и до паралича), при этом функции мочевого пузыря и прямой кишки не нарушаются.
Симптомы обычно бывают двусторонние. Наиболее часто подвержены мышцы, иннервируемые малоберцовым и лучевым нервами. Часто выявляются нарушения тактильной и глубокой чувствительности. Ногти становятся хрупкими, ломаются, деформируются, волосы истончаются. Случаются тяжёлая кахексия (истощение), выраженная атрофия мышц, вазомоторные расстройства. Потребление алкоголя приводит к слепоте. Во время лечения рекомендуется постельный режим, профилактика контрактур с помощью шин и массажа, поддержание обычной температуры больных конечностей, анальгетики и диета, богатая витаминами.
Диагностика неврита

Чтобы подтвердить диагноз неврит, пациента направят на прохождение таких обследований, как:
Электромиография
Электронейрография
Функциональные пробы
Они, в свою очередь, могут быть следующими:
Диагностика лучевого неврита. Человек кладет руку на стол, но при этом он не может положить 3 палец на пальцы, находящиеся рядом с ним. Кисть кладут тыльной стороной на стол и просят человека отвести большой палец. Сделать этого он не сможет. Затем пациента просят встать и опустить руки вниз. В таком положении он не может повернуть поражённую кисть ладонью вперёд и не в состоянии отвести большой палец.
Диагностика неврита локтевого нерва. Больной кладет кисть на стол. В таком положении он не может выполнить царапающие движения мизинцем. Рука продолжает лежать на столе, человека просят развести пальцы в стороны. Особые трудности возникают с 4 и 5 пальцем. Также человек не может сжать их в кулак и не в состоянии будет указательным и большим пальцем держать полоску бумаги. Дело в том, что ни один из них до конца не сгибается.
Диагностика неврита срединного нерва. Человек не может выполнить царапающие движения пальцем по поверхности, на которой лежит его кисть. Больной не в состоянии сжать пальцы в кулак. Особенно это актуально для 1 и 2 пальца, а 3 палец сгибается частично. У человека не получится противопоставить большой палец мизинцу.
Лечение неврита

Чтобы справиться с невритом, необходимо направить усилия на ликвидацию той причины, которая привела к его возникновению.
Основные направления терапии:
Устранение этиологического фактора неврита.
Приём лекарственных препаратов.
Физиотерапевтическое лечение.
Операция.
Справиться с невритом не удастся, если причина, которая привела к его развитию, останется не устраненной. Параллельно нужно направить усилия на лечение хронических заболеваний, если таковые имеются.
Список лекарственных средств

Назначить препараты для лечения неврита может только врач. Самостоятельный приём любых лекарственных средств является недопустимой мерой.
Если неврит развивается на фоне инфекционного процесса, то нужно направить усилия на его устранение. Когда причина болезни – микробы, пациенту назначают антибиотики. Если инфекция имеет вирусное происхождение, то больному назначают противовирусные лекарственные средства.
Подбирают препарат в зависимости от чувствительности к нему патогенной флоры:
Амоксициллин, Ванкомицин, Кларитромицин, Эритромицин, Оксациллин. Эти препараты назначают при стафилококковой инфекции.
Эритромицин, Азитромицин, Доксициклин, Левофлоксацин, Цефтриаксон, Цефотаксим – эти препараты назначают при стрептококковой инфекции.
Сульфамоксол и Сульфаниламид – это препараты из группы сульфаниламидов, которые могут быть применены для лечения неврита.
Бетаферон, Интерлок, Лаферон, Неовир, Реаферон и гамма-глобулины показаны к приёму, если неврит имеет вирусную природу.
Патогенная флора, которая размножается в организме человека, отравляет его. Из-за этого больного может тошнить и даже рвать, у него повышается температура тела, усиливается слабость, ухудшается общее самочувствие. Интоксикация нарастает при массовой гибели бактерий и вирусов.
Чтобы вывести их из организма человеку назначают дезинтоксикационную терапию, которая может быть проведена по следующим направлениям:
Использование сорбирующих средств: Атоксил, Полифепан, Энтеросгель.
Употребление больших объёмов жидкости. Хорошо, если она будет обогащена витамином С.
Приём мочегонных препаратов: Фуросемид и Диакарб.
Внутривенное введение раствора глюкозы, полисахаридов, водно-солевых растворов.
Чтобы уменьшить воспаление и снять боль пациенту назначают препараты из группы НПВС. При тяжёлом течении неврита могут быть использованы глюкокортикостероиды (Преднизолон). Представители НПВС – Ибупрофен, Диклофенак, Нимесил и пр.
Если у ребёнка при неврите повышается температура тела, то его можно обтирать водой с уксусом.
При туннельном синдроме для устранения воспаления выполняют инъекции с Новокаином или Гидрокортизоном. Их вводят непосредственно в поражённый канал. Если болезнь была вызвана нарушением питания нерва на фоне ишемии кровеносных сосудов, то показан приём сосудорасширяющих препаратов. С этой целью может быть использован Эуфиллин или Папаверин.
Неврит сопровождается рядом симптомов, которые способны ухудшать жизнь человека, снижать её качество. Поэтому пациенту показан приём препаратов, направленных на устранение этих симптомов. Так, для того чтобы уменьшить вероятность развития мышечных спазмов, больному назначают Персен или микстуру Бехтерева.
Чтобы повреждённый нерв быстрее восстанавливался, человек должен получать витамины. Поэтому при неврите обязательно назначают витамины группы В, витамин Е, аскорбиновую кислоту, никотиновую кислоту, мильгамму, нейробион, нейрорубин.
Вспомогательными лекарственными средствами, которые могут быть использованы на усмотрение доктора, являются: антигистаминные препараты, антиагреганты, ангиопротекторы, ингибиторы протеолитических ферментов. Также могут быть применены гравитационные методы лечения.
Физиотерапия

Пациентам с невритом могут быть рекомендованы такие методы физиотерапии, как:
Плазмаферез.
Лечение грязями.
Массаж мышц в области воспаления.
Гипербарическая оксигенация.
Лечение токами.
УВЧ.
Электростимуляция мышц.
Ультрафонофорез с гидрокортизоном.
Электрофорез с новокаином, неостигмином и гиалуронидазой.
Часто пациентам с невритом подбирают лечебно-физкультурные комплексы. Упражнения зависят от того, в каком именно месте сосредоточено воспаление. Физиотерапию начинают реализовывать на 6-7 день от старта лечения неврита.
В каких случаях делается операция? Операцию пациентам с невритом назначают в том случае, если он перенес травму, которая привела к воспалению нервов. Помощь хирурга может потребоваться при условии, что медикаментозная коррекция оказалась неэффективной, либо не наблюдается признаков улучшения самочувствия.
Профилактика неврита

Чтобы не допустить развития неврита, необходимо соблюдать такие профилактические меры, как:
Обезопасить себя от получения травм.
Соблюдать правила личной гигиены.
Не допускать переохлаждения организма.
Своевременно лечить все заболевания, не давать им переходить в хроническую форму.
Не принимать препараты, которые не назначал доктор.
Употреблять в пищу продукты, которые богаты витаминами и питательными веществами.
Рекомендации по питанию
Человеку, болеющий невритом, следует полноценно питаться, питание должно богато витаминами, преимущественно группы В, которых больше всего в пивных дрожжах, свинине, крупах – овсяной и гречневой, – горохе, фасоли, пшеничном хлебе; витамин В6 содержится в дрожжах, говяжей печени, почках, мясе, желтке, сыре, молоке.
Больному рекомендуется пить много свежих овощных соков, особенно морковный сок.
Какой врач занимается лечением неврита?
При появлении симптомов неврита необходимо обратиться к неврологу.