Нейтропения: причины, симптомы и лечение
Что такое нейтропения?
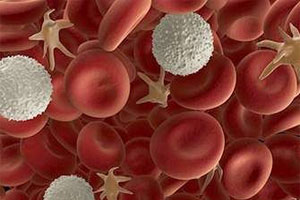
Нейтропения (агранулоцитоз) возникает, когда в крови снижается (становится менее 1500 в 1 мкл) уровень нейтрофилов (нейтрофильных лейкоцитов). Это приводит к повышению восприимчивости к разнообразным бактериям и грибкам, уменьшает сопротивляемость организма к инфекциям, снижает иммунитет.
Это состояние может выступать как самостоятельное заболевание, а также как следствие иных патологий, либо внешних причин, оказывающих воздействие на организм человека. В этом случае нейтропения является осложнением той или иной болезни.
Агранулоцитоз - снижение гранулоцитов в крови в целом. Гранулоциты представлены нейтрофилами, эозинофилами и базофилами (все они относятся к лейкоцитам). Нейтрофилы в этом списке являются самыми многочисленными. Поэтому зачастую врач, говоря об агранулоцитозе, имеет в виду именно нейтропению.
Нейтрофилы уничтожают патогенную флору, попавшую в организм, а также направляются в очаг воспаления и пытаются нейтрализовать его. Гной – это результат уничтожения микробов, он представлен их остатками и мертвыми нейтрофилами.
Синтезируются нейтрофилы в костном мозге, там они созревают, после чего попадают в кровь и ткани.
Нормальный уровень нейтрофилов варьируется в пределах от 45 до 70% от всех лейкоцитов. На нейтропению указывает снижение уровня нейтрофилов менее 1,5*109/л. У темнокожих людей в костном мозге содержится меньше нейтрофилов, чем у белых людей. Поэтому у них на нейтропению указывает падение численности нейтрофилов до 1,2*109/л.
Тяжёлое течение нейтропении наблюдается крайне редко, но это состояние является опасным не только для здоровья, но и для жизни. Чтобы оказать человеку помощь, необходимо уточнить причину снижения уровня нейтрофилов.
Виды и степени нейтропении
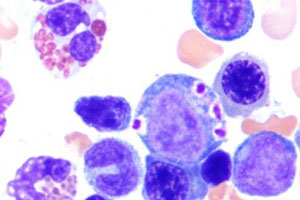
В зависимости от скорости развития, заболевание может быть острым, возникающим за несколько дней, или хроническим, развивающимся на протяжении многих месяцев или лет.
Опасной для жизни человека является только тяжёлая острая форма нейтропении, которая может возникать из-за нарушения образования нейтрофилов.
Норма нейтрофилов в крови составляет 1500/1 мкл. Исходя из этого, по количеству нейтрофилов различают три степени нейтропении:
Лёгкая нейтропения, при которой уровень нейтрофилов снижается до 1.0-1.5х109/л.
Умеренная нейтропения, при которой уровень нейтрофилов снижается до 0.5-1.0х109/л.
Тяжелая нейтропения, при которой уровень нейтрофилов снижается менее 500 нейтрофилов на микролитр крови.
При тяжёлом течении нейтропении риск развития осложнений со стороны здоровья крайне высок.
Различают следующие виды нейтропении:
Аутоиммунная. Этот вид нейтропении развивается при условии, что в организме начинают вырабатываться антитела, которые уничтожают нейтрофилы. Подобная реакция может манифестировать без видимых на то причин, либо развиваться при иных аутоиммунных болезнях. Дети, появившиеся на свет с иммунодефицитом, часто страдают от этого вида нейтропении.
Лекарственная. Этот вид нейтропении чаще всего обнаруживают у взрослых пациентов. Её причины могут скрываться в аллергических реакциях организма на лекарственные препараты. Спровоцировать падение уровня нейтрофилов может приём пенициллинов, цефалоспоринов, хлорамфеникола, нейролептиков, сульфаниламидов и антиконвульсантов. После завершения курса лечения показатели нейтрофилов приходят в норму (через 7 дней).
Противосудорожные препараты чаще остальных вызывают нейтропению. На аллергическую реакцию указывают кожные высыпания и зуд, повышение температуры тела и иные симптомы. Обязательно нужно отменить препарат, на который организм реагирует нейтропенией. Если этого не сделать, то у человека может развиться серьёзный иммунодефицит.
Нейтропения может манифестировать на фоне прохождения химиотерапии или лучевой терапии. В этом случае воздействие оказывается на костный мозг. После начала лечения уровень нейтрофилов будет заметно снижен уже спустя 7 дней. Восстановление численности нейтрофилов происходит не раньше, чем через месяц. В этот период высок риск поражения организма различными инфекциями.
Инфекционная. Инфекционная нейтропения сопутствует ОРВИ и иным острым инфекциям. Чаще всего такая нейтропения длится не долго и самостоятельно проходит спустя, в среднем, 7 дней. Тяжёлое течение имеет инфекционная нейтропения, обусловленная ВИЧ, сепсисом и иными серьёзнымизаболеваниями. При этом происходит сбой в выработке нейтрофилов на уровне костного мозга, а также их гибель в периферических сосудах.
Фебрильная. Фебрильная нейтропения развивается при прохождении лечения опухолей кроветворной системы цитостатиками, но иногда она манифестирует при химиотерапии иных раковых опухолей. В организме развивается тяжёлая инфекция, которая приводит к активному росту патогенной флоры на фоне недостаточности иммунитета. Причём для здорового человека такие патогены чаще всего не несут угрозы жизни (стафилококки, стрептококки, грибки, вирус герпеса и пр.). Однако нехватка нейтрофилов становится для больного фатальной. Его состояние резко ухудшается, а очаг инфекции выявить сложно, так как воспалительная реакция очень слабая. Иммунитет просто не в состоянии вызвать её.
Доброкачественная. Доброкачественная нейтропения является хроническим состоянием, которое диагностируется в детском возрасте. Лечение не требуется. По мере взросления ребёнка уровень нейтрофилов приходит в норму. Врачи связывают развитие такой нейтропении с незрелостью костного мозга у детей младше 2 лет.
Наследственная. Врождённые нейтропении: синдром Костмана, циклическая нейтропения, семейная доброкачественная нейтропения, синдром «ленивых лейкоцитов».
Причины нейтропении
Нейтропения может развиваться как самостоятельная аномалия, так и вследствие различных заболеваний крови. Самой распространённой причиной нейтропении является снижение образования нейтрофильных лейкоцитов под воздействием лекарственных препаратов (противоопухолевых и противосудорожных средств, пенициллина, антиметаболитов и проч.). Иногда заболевание является предсказуемым побочным эффектом приёма ряда медикаментов, а иногда возникает вне зависимости от дозировки и сроков употребления того или иного лекарства.
В редких случаях нейтропения бывает врождённой аномалией. Угнетение выработки нейтрофилов может происходить из-за наследственного агранулоцитоза, семейной или циклической нейтропении, недостаточности поджелудочной железы, почечной недостаточности или ВИЧ. Также причиной нейтропении могут оказаться повреждения костного мозга, онкологические заболевания или даже авитаминоз (недостаточность витамина В12 и фолиевой кислоты).
Симптомы нейтропении

Симптомы, которые указывают на развитие нейтропении, могут быть самыми разнообразными, однако все они развиваются на фоне несостоятельности иммунной системы.
Поэтому признаками нейтропении можно считать:
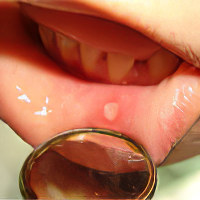
Изъязвления в ротовой полости. Возможно формирование участков некроза.
Дерматологические заболевания.
Воспаление лёгких, кишечника и иных систем органов.
Повышение температуры тела.
Именно стоматит, гингивит и ангина являются базовыми признаками нейтропении. При этом воспаление всегда острое, сопровождается болезненными ощущениями, отёком тканей, кровоточивостью дёсен. Вызывают такие повреждения грибковые микроорганизмы.
Люди с нейтропенией подвержены заболеваниям дыхательных путей, которые имеют тяжёлое течение. Они сопровождаются кашлем, повышением температуры тела, хрипами, болями в области грудной клетки.
Кишечник при нейтропении покрывается язвами и участками некроза. У человека развивается диарея, либо запор. Его преследуют боли в животе. Это состояние опасно перфорацией кишечной стенки и развитием перитонита, что сопряжено с высоким риском летального исхода.
Кожные покровы при нейтропении могут покрываться гнойными высыпаниями. Параллельно происходит повышение температуры тела. Кожные высыпания долгое время не проходят, могут гноиться и изъязвляться.
Если нейтропения имеет лёгкое течение, то она может ничем себя не проявлять. Заподозрить снижение численности нейтрофилов можно по частым вирусным инфекциям. По мере прогрессирования нейтропении больной начинает болеть дольше, лечение становится малоэффективным. Кроме вирусных инфекций человек будет страдать от атак грибковой и бактериальной флоры. Тяжелая нейтропения сопровождается поражением внутренних органов, лихорадочными состояниями, острым воспалением. Возможно развитие сепсиса и летального исхода.
Когда число нейтрофилов в крови снижается до менее 500 на 1 мкл, возникает специфическая опасная форма нейтропении – фебрильная нейтропения. Среди её симптомов – резкое повышение температуры тела до 38 °C, сильная слабость, озноб, сильная потливость, тремор, нарушения сердечного ритма, сердечно-сосудистый коллапс. Данное состояние также является крайне тяжёлым по причине сложностей при дифференциации его от пневмонии или бактериального сепсиса.
Лечение нейтропении
Нейтропению невозможно лечить при помощи одной единственной схемы. Важно определиться с причиной развития этого состояния. На подбор терапевтических мероприятий оказывает влияние возраст пациента и его состояние здоровья.
Лёгкая нейтропения, которая не имеет выраженных симптомов в лечении не нуждается. Если у человека развивается тяжёлая нейтропения, то пациента госпитализируют. Развитие осложнений требует назначения антибиотиков, противогрибковых и противовирусных препаратов. Дозировка лекарственных средств для людей с нейтропенией должна быть выше, чем доза для лечения пациентов без нейтропении.
Выбор препарата базируется на чувствительности к нему патогенной флоры. Если она не идентифицирована, то больному назначают антибиотики широкого спектра действия. Их вводят внутривенно.
Если спустя 72 часа не наступает улучшения, то схему признают неэффективной и меняют лекарственные средства, либо повышают дозу антибиотика.
Когда нейтропения спровоцирована опухолевыми новообразованиями, либо химиотерапией, то антибиотик пациент должен получать до того момента времени, пока уровень нейтрофилов не достигнет отметки в 500 клеток на микролитр крови.
Если при нейтрофилии у пациента диагностируется грибковая инфекция, то кроме антибиотиков ему назначают фунгициды. Их применяют только для лечения микотических поражений, а с профилактической целью не используют.
Для профилактики бактериальных осложнений при нейтропении может быть использован препарат Ко-тримоксазол. Однако его применение сопряжено с риском развития кандидоза различных органов.
Детям с врождённой нейтропенией, а также лицам с тяжёлым течением патологии могут быть назначены колониестимулирующие факторы, например, Филграстим. Причём такое лечение становится все более популярным.
Чтобы повысить иммунитет больного, ему назначают витаминные комплексы с обязательным содержанием витаминов группы В.
Когда нейтропения имеет аутоиммунную природу, пациентам показано введение глюкокортикостероидов.
Ускорить регенерацию тканей и улучшить метаболические процессы позволяют препараты Пентоксил и Метилурацил.
Если нейтрофилов в организме погибает много, то может потребовать удаление селезёнки. Операцию не проводят пациентам с сепсисом или при развитии тяжёлых осложнений нейтропении. Ещё одним радикальным методом лечения нейтропении является пересадка костного мозга от донора.
Людям с нейтропенией необходимо соблюдать определённые профилактические мероприятия. Это позволит не допустить развития тяжёлых осложнений на этапе восстановления уровня нейтрофилов. Обязательно нужно мыть руки с использованием мыла. Следует ограничить контакты с людьми, которые являются распространителями инфекции. Не менее важно избегать различных травм, в том числе, мелких порезов и царапин. Пища должна быть подвержена достаточной термической обработке. Выполнение этих рекомендаций уменьшит вероятность проникновения в организм патогенной флоры на этапе лечения нейтропении.