Опухоль поджелудочной железы
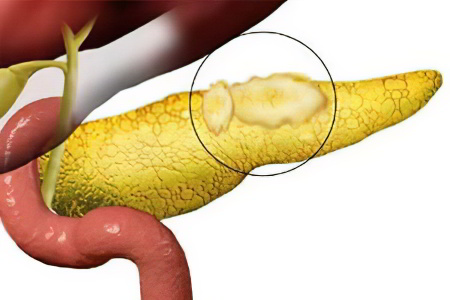
Опухоль поджелудочной железы – это новообразование, берущее своё начало из паренхимы органа или из панкреатических протоков. Болезнь на протяжении длительного времени способна никак себя не проявлять, и даже поздние симптомы опухоли люди часто путают с иными поражениями органов пищеварения. Опасность заключается в том, что опухоль поджелудочной железы склонна к очень быстрому прогрессированию и метастазированию в лёгкие, лимфатические узлы, в кости и печень.
Статистика указывает на то, что ежегодно около 10 человек в мире из каждых 100 000 населения, заболевает опухолью поджелудочной железы. Само заболевание занимает четвертое место по смертности, среди всех онкопатологий и в 1,5 раза чаще диагностируется у мужчин. Риск развития болезни повышается после 30 лет, а к 70 годам набирает своего максимума. Так, 63% всех больных с опухолью поджелудочной железы – это люди, перешагнувшие рубеж в 70 лет.
В 75% случаев опухоль располагается в головке железы, хвост и тело вовлекаются в патологический процесс реже. В 95% в поджелудочной железе формируются аденокарциномы – злокачественные железистые опухоли.
Причины опухолей поджелудочной железы
Причины опухолей поджелудочной железы остаются до сих пор науке точно неизвестными. Поэтому выделены лишь факторы риска, которые способны привести к этой онкопатологии. Тем не менее, до 40% случаев всех опухолей железы так и остаются с невыясненной этиологией.
Все клетки организма постоянно делятся и периодически появляются такие, которые имеют нарушенную структуру ДНК. В это время в работу включаются иммунные механизмы, которые уничтожают атипичные клетки. Если естественная защита по каким-то причинам даёт сбой, то мутировавшие клетки продолжают делиться и дают старт для формирования опухоли. Кроме того, они по мере накопления, запускают особый механизм, который позволяет им скрываться от атак иммунной системы. Когда защита организма всё-таки опухоль распознает, собственных сил уже не хватает, на то чтобы её полностью ликвидировать. Однако, по борьбе организма с патологией, можно заподозрить ранние симптомы опухоли, которые будут описаны далее.
Факторы риска, которые способны спровоцировать развитие опухоли поджелудочной железы можно выделить следующие:
Панкреатит хронического течения. При этом заболевании железа находится в состоянии постоянного воспаления, что является базой для мутации клеток.
Панкреатит, переданный по наследству.
Сахарный диабет приводит к тому, что в крови постоянно поддерживается высокий уровень глюкозы, что увеличивает риск формирования опухоли железы.
Курение, которое способствует постоянной ишемии органа.
Лишний вес.
Язва желудка, которая провоцирует сбой в микрофлоре кишечника. Это, в свою очередь, вызывает избыточное образование токсических элементов, которые приводят к развитию опухоли.
Неправильное питание. Риск онкопатологии поджелудочной железы увеличивается при употреблении мяса, подвергшегося вторичной обработке (колбасы, сосиски, ветчина, бекон и пр.), кофе, газированных напитков, жареного красного мяса, продуктов, содержащих большое количество жирных насыщенных кислот.
Болезнь Крона, неспецифический язвенный колит.
Гиподинамия.
Болезни, имеющие аллергическую природу.
Болезни ротовой полости (пульпит, кариозное поражение зубной эмали, пародонтит).
Интоксикации организма химическими веществами.
Возраст старше 60 лет.
Иные онкопатологии организма (опухоли шейки матки, горла, кишечника, желудка и пр.).
Африканская раса.
Генетические мутации в собственной структуре ДНК.
Опухоль поджелудочной железы у близких родственников.
Мужской пол.
Перенесённые оперативные вмешательства на желудке.
Хронический панкреатит, аденома и киста поджелудочной железы рассматриваются врачами как предраковые состояния.
Симптомы опухолей поджелудочной железы

Симптом опухолей поджелудочной железы на начальных этапах развития онкопатологии никак себя не проявляют.
Однако по мере роста злокачественного образования, больной начинает обращать внимание на следующие признаки:
Боли с локализацией в области поджелудочной железы. Иногда боль может быть опоясывающей, иногда отдаёт в спину, либо в верхнюю половину живота. Характерно её усиление при наклоне тела, а ослабление при прижатии ног к животу. По мере роста опухоли, боли будут становиться все сильнее.
Если опухоль развивается в области головки органа, то у большей части пациентов диагностируется желтуха. Пожелтение кожных покровов сопровождается выраженным зудом, моча при этом становится темнее, а кал светлее.
Стул приобретает зловонный запах, по консистенции он преимущественно жирный и жидкий.
Снижение массы тела – это очень частый симптом, указывающий на злокачественное опухолевое поражение поджелудочной железы. Он наблюдается у 92% пациентов. Объясняется потеря веса тем, что нарушается нормальный процесс всасывания жиров в кишечнике, так как поджелудочная железа не выделяет необходимых для этого процесса ферментов.
Анорексия развивается у 64% больных в случае поражения головки железы. При локализации опухоли в других частях органа, анорексия будет выявлена только у 30% больных.
Рвота – это симптом того, что опухоль передавила двенадцатиперстную кишку или перекрыла просвет желудка.
Вторичный сахарный диабет с увеличением объёмов выделяемой мочи и с выраженной жаждой является частым симптомом данной онкопатологии.
Не исключено варикозное расширение вен пищевода и желудка, которые провоцируют внутренние кровотечения.
Иногда болезнь проявляется симптомами острого холецистита или панкреатита.
Симптомы постепенно нарастают, боль усиливается по мере прогрессирования заболевания. Опухоль склонна к метастазированию. Она посылает атипичные клетки в лимфатические узлы (первыми поражаются узлы, расположенные рядом с поджелудочной железой), в систему кровообращения (так поражаются иные внутренние органы), в брюшину (страдает кишечник и органы малого таза).
Кроме того, сама опухоль способна прорастать в желчные протоки, в желудок, в крупные сосуды. Это, так называемая, пенетрация опухоли.
Стадии опухолей поджелудочной железы
Существует четыре стадии опухолей поджелудочной железы. Однако отдельно можно отметить стадию «рак на месте» или нулевую стадию. Симптомов болезни человек не испытывает, мутации подвергается лишь незначительное число клеток железы. Выявить эту стадию можно только с помощью инструментальных методов обследования (МРТ, УЗИ, КТ).
Основные стадии опухолей поджелудочной железы выглядят следующим образом:
Первая стадия делится на две подстадии – 1А и 1В. На стадии 1А опухоль располагается только в самой железе и не превышает в размере 2 см. Если она не находится рядом с выходом в 12-перстную кишку (в этом случае часто возникает тошнота и понос), то никаких симптомов болезни наблюдать не будет. На стадии 1В опухоль становится больше в размерах, иногда появляются симптомы желтухи, боли, тошнота и рвота.
Вторая стадия также делится на две подстадии - 2А и 2В. Первая из них характеризуется прорастанием опухоли в рядом расположенные органы, в желчевыводящие протоки, а вторая метастазированием в региональные лимфатические узлы. В этом случае уже могут возникать сильные боли в животе, развиваться анорексия, рвота и понос.
На третьей стадии болезни происходит поражение крупных сосудов (печёночной артерии, верхней брыжеечной артерии, чревного ствола, воротной вены, вен толстого кишечника и иных органов).
Для четвертной стадии болезни характерно поражение метастазами иных органов, даже далеко расположенных, например, мозга или яичников. Симптомы набирают своего максимума и во многом зависят от того, какой ещё орган поражается дочерними опухолями.
Прогноз заболевания
Прогноз заболевания чаще всего крайне неблагоприятный. Средняя продолжительность жизни больных со злокачественной опухолью поджелудочной железы составляет от 4 до 6 месяцев. Лишь 3% людей проживают пять и более лет. Это объясняется тем, что опухоль железы чаще всего диагностируется на поздних этапах, а подавляющее число пациентов – это пожилые люди, которым радикальную операцию сделать уже невозможно. Однако, при выявлении опухоли нулевой стадии, эффективность лечения достигает 99%.
Диагностика опухоли поджелудочной железы
Диагностика опухолей поджелудочной железы представляет определённые сложности, так как симптомы болезни чаще всего смазанные. Не более 30% опухолей обнаруживаются в возрасте до 2 месяцев.
Заподозрить онкопатологию позволяют следующие лабораторные исследования:
Общий анализ крови. Растёт СОЭ и количество тромбоцитов, падает гемоглобин.
Биохимический анализ крови указывает на увеличение билирубина в крови, растёт число печёночных ферментов.
Определение онкомаркеров в крови. На возможность проведения операции указывает маркер СА-19-9, который, на ранних стадиях развития опухоли не обнаруживается. У 50% пациентов выявляют маркер СА-125. Для поздних стадий развития онкопатологии положительными будут анализы на маркеры CF-15, CA-494 и пр.
Инструментальные диагностические методики позволяют с большей степенью вероятности определить наличие опухолевого процесса:
УЗИ органов брюшной полости.
КТ и МРТ дают возможность визуализировать опухоль менее 1 см, а также помогают выявить метастазы.
ПЭТ помогает обнаружить злокачественные опухоли, их метастазы.
Ретроградная холангиопанкреатография относится к инвазивным методикам и позволяет обнаружить опухоли, превышающие в размере 2 см.
Биопсия с последующим гистологическим исследование материала проводится при диагностической лапароскопии или непосредственно во время операции.
Лечение опухоли поджелудочной железы
Лечение опухоли поджелудочной железы предполагает её хирургическое удаление. Для этого изменённые ткани органа вырезают. Если противопоказаний к операции нет, то желательно выполнить радикальное удаление новообразования и самой поджелудочной железы. При этом часто вместе с железой из организма убирают желчный пузырь, двенадцатиперстную кишку, часть желудка и кишечника. В течение 5 лет после такой операции живут не более 25% больных. Кроме полной резекции, возможно проведение дистальной и сегментальной резекции.
В некоторых случаях полностью удалить опухоль нет возможности, но операции всё равно проводятся. Их целью является облегчение жизни больных. Для этого могут быть удалены метастазы, устранена непроходимость желчевыводящих путей или кишечника. Возможно удаление части опухоли для того, чтобы она перестала давить на нервные окончания и не причиняла сильных болей пациенту.
Что касается медикаментозного лечения онкопатологии поджелудочной железы, то с этой целью используется химиотерапия. Она направлена на подавление роста атипичных клеток. Используемые для этой цели препараты – Семустин, Фторурацил, Стрептозоцин и пр. Возможно сочетание нескольких лекарственных средств.
Ферментативную недостаточность компенсируют приёмом ферментных препаратов – Креон, Панцитрат, Панкреаза.
Все больные с опухолью поджелудочной железы должны придерживаться диеты с увеличенным содержанием в ней белков и жиров, что позволит препятствовать развитию анорексии.
Лучевую терапию могут назначать перед хирургическим вмешательством для уменьшения размеров опухоли, во время его проведения для профилактики рецидива болезни или в том случае, если операцию провести нет возможности.
Герициум против опухоли поджелудочной железы

Герициум - это гриб, который произрастает на пнях и мертвых стволах деревьев. Восточная медицина использует герициум гребенчатый (научное название гриба) с древних времён. Современные китайские врачи назначают его для лечения злокачественных опухолей, приравнивая эффект от его применения к лучевой терапии или к химиотерапии. Используется герициум и в том случае, если выполнить операцию по удалению опухоли поджелудочной железы уже не представляется возможным.
За счёт вхождения в состав гриба жирных кислот YA-2, фенолов, бета-глюканов и иных полисахаридов, можно помочь организму в борьбе с онкопатологией. Эти же вещества позволяют усилить эффект от проводимой химиотерапии в 2-7 раз.
Японскими учёными был проведен эксперимент с мышами. Грызунам подсадили раковые клетки, а затем сформировавшуюся опухоль лечили герициумом. В итоге, у части мышей рост опухоли прекратился, а у некоторых из них она даже уменьшилась в размерах.
Герициум можно использовать в порошковой форме, или в виде настойки. Приобрести его можно в интернет-магазине или у травников (они чаще всего предлагают уже готовые настойки).
Способы применения гриба следующие:
Порошок (1 г) размешать в стакане тёплой воды и оставить на 12 часов. Затем получившийся настой делят на три части и выпивают в течение дня, за 30 минут до приёма пищи.
Можно приготовить средство аналогичным способом, но употребить его в полном объёме прямо после ночного отдыха натощак.
Можно приготовить настой из 150 мл водки и 10 г порошка. Выдержать такой настой следует в прохладном месте на протяжении 14 дней. С профилактической целью следует принимать по чайной ложке настоя 3 раза в день, а с лечебной целью по столовой ложке 3 раза в день.
Ещё один способ применения герициума: в 150 мл растительного или оливкового масла, подогреваемого на водяной бане, нужно внести 10 г порошка и хорошо перемешать. После этого смесь убирается с огня и выдерживается в тёплом месте на протяжении 3 часов. Затем ещё 5 дней её хранят в холодильнике. Принимать по схеме, описанной в третьем пункте.