Причины и симптомы острого и хронического остеомиелита
Что такое остеомиелит?
Остеомиелит – это инфекционное воспаление всех составляющих частей костной ткани: кости, надкостницы и костного мозга. Однако страдает не только кость, но и костный мозг, самая мягкая составляющая, увеличивается и разбухает. Твёрдая оболочка начинает давить на ткань, вследствие чего пережимаются кровеносные сосуды, и возникает потеря кровотока в повреждённой области. Это, в свою очередь, нередко вызывает разрушительные процессы. А если возбудитель болезни проникает за пределы кости, например, в мышцы, то может развиться абсцесс – наполнение полости гноем.
Симптомы остеомиелита
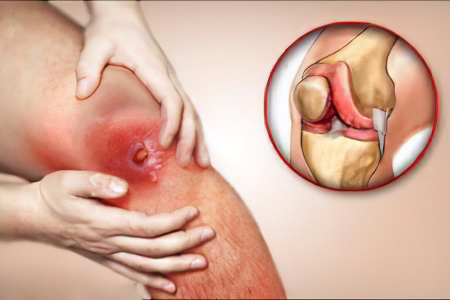
Наиболее опасен остеомиелит, причиной возникновения которого является внутренняя инфекция. Болезнь развивается всего 2 дня. На протяжении этих дней симптомы заболевания мало заметны. Возможно общее недомогание, боль в мышцах, дискомфорт в суставах, человек даже не подозревает, что у него развивается остеомиелит. Затем поднимается температура тела до сорока градусов. Возникает сильная боль в районе поражённой кости. При движении боль усиливается, движение становится ограниченным. Заболевание дальше развивается быстро. Очень часто весь этот процесс сопровождается резким ухудшением, тошнотой и позывами к рвоте.
Главная опасность бессимптомного протекания остеомиелита – отсутствие лечения и возможный переход болезни из локальной формы в генерализованную, из острой стадии в хроническую. Поэтому любые необычные ощущения, повышения температуры тела без других сопутствующих симптомов требуют диагностики и разбирательства.
При остеомиелите с токсической формой заболевания падает давление, ощущаются боли в сердце, возможны судороги и потеря сознания. Лицо становится бледным, глаза западают, кожа желтеет, губы синеют. При появлении травматической формы остеомиелита очень важно сразу обратиться к доктору, иначе человек может умереть.
Для травматического остеомиелита характерны острые симптомы. Возможна и высокая температура, и сильная боль в области травмы, после чего все эти симптомы, сменяются хроническими. Человек чувствует себя более-менее нормально, различные гнойные выделения выводятся сквозь свищевые ходы, которые возникают в области раны и являются первой причиной травматического остеомиелита. Тяжёлая форма остеомиелита может закончиться заражением крови.
По клиническим проявлениям остеомиелит подразделяют на два вида:
локальный;
генерализованный.
Для локального течения болезни характерны следующие симптомы:
Повышение температуры тела до 38,5 °C.
Образование припухлостей, возвышенностей на повреждённом участке.
Ломота, боль, носящая распирающий характер.
Кожа на проблемной зоне нагревается и краснеет.
Появление абсцессов.
Выделение гноя сквозь кожу.
Болезненность и ограниченность движений.
Генерализованная форма проявляется несколько другими признаками:
температура повышается к 39–40 градусам;
боль усиливается, приобретает характер постоянной;
нарастает общая интоксикация (общее плохое самочувствие);
появляется озноб, липкий пот, хриплая одышка;
неврологические поражения (судороги, бред, потеря сознания);
нарушения в работе почек (болезненное и частое мочеиспускание);
бледность кожных покровов.
Причины остеомиелита
Главные возбудители острого остеомиелита – это стафилококки, но возможны и другие бактерии, риккетсии и некоторые грибы, попадающий в костную ткань и провоцирующий начало заболевания.
Основная «вина» лежит на золотистом стафилококке, но также недуг могут вызывать некоторые кишечные палочки, гемолитический стрептококк и синегнойная палочка. Болезнь может вызываться как одним единственным возбудителем, так и группой патогенных микроорганизмов.
Для того чтобы начался воспалительный процесс, необходимы некоторые факторы: предрасполагающие и пусковые механизмы.
К факторам, предрасполагающим к остеомиелиту, относятся:
скрытые инфекции;
ослабление иммунной защиты;
физическое истощение;
длительный период голодания и недостаток питательных веществ в организме.
Механизмы, «запускающие» болезнь:
различные травмы;
ожоговые поражения и обморожения;
ОРВИ;
чрезмерные физические нагрузки;
нарушения общего психоэмоционального состояния (стресс, длительное нервное истощение).
Различают три способа инфицирования:
через кровоснабжение;
прямое попадание болезнетворных микроорганизмов (например, при ожоге, травме);
переход инфекции со смежных участков организма.
К факторам риска относятся:
язва;
травмы;
любые повреждения, вызванные термическими ожогами;
нарушения кровообращения;
инфекционные заболевания носовых пазух, полости рта, стоматологические недуги;
онкологические болезни и их лечение (химиотерапия);
оперативные вмешательства.
У детей грудного и младшего возраста часто встречается гематогенный («порожденный кровью») остеомиелит. Из очага инфекции – например, из больного зуба – микробы проникают в костномозговой канал длинной трубчатой кости руки или ноги. Редко остеомиелит вызывается инфекцией мягких тканей, которая переходит на прилегающую кость. Одной из причин остеомиелита может стать открытый перелом, в этом случае инфекция проникает через рваную рану в кость.
Почему возникает остеомиелит, специалисты не знают до сих пор. Существует три теории относительно механизмов развития болезни (сосудистая, нервно-рефлекторная, аллергическая), но ни одна из них не подтверждена настолько, чтобы считаться истинной.
Острый остеомиелит
В зависимости от того, каким путём проник возбудитель болезни в ткани, острый остеомиелит подразделяют на эндогенную и экзогенную форму. Эндогенный (или гематогенный) тип характеризуется попаданием инфекции через кровеносную систему из других очагов болезни под влиянием пусковых факторов.
К экзогенному виду относятся:
контактный;
посттравматический;
огнестрельный;
послеоперационный.
Острый гематогенный остеомиелит
Способ инфицирования – «классический» занос патогенных бактерий в кровеносные сосуды внутри кости, в результате чего и возникает первичный очаг заболевания. Наиболее подвержены риску дети в возрасте от 3 до 15 лет, но также нередко встречается у новорождённых, людей среднего и пожилого возраста. Гематогенный остеомиелит больше поражает представителей мужского пола и чаще всего в период с весны по осень. Особую «любовь» гематогенная форма испытывает к длинным костям: бедренной, большеберцовой, плечевой.
По характеру протекания болезни выделяют 4 формы гематогенного остеомиелита:
Обрывная, самая благоприятная и лёгкая форма. При таком течении организм активизирует все защитные функции и восстановительные системы и ликвидирует очаг за 2–3 месяца.
Затяжная, которая длится гораздо дольше обрывной, до 6–8 месяцев. Но, хоть процесс выздоровления длительный, болезнь со временем отступает.
Молниеносная, самая тяжёлая и непредсказуемая форма протекания гематогенного остеомиелита. Чаще всего провоцируется стафилококковой инфекцией и характеризуется единовременным выбросом в кровь продуктов распада бактерий (в данном случае – эндогенных). Сила влияния выброса такова, что в считанные минуты артериальное давление снижается практически до нуля. И без оказания срочной, сиюминутной помощи наступает летальный исход.
Хроническая, с длительным течением больше 8 месяцев. Характеризуется рецидивами (всплеск болезни) и ремиссиями (затухание воспаления). Зачастую сопровождается образованием секвестров – особых омертвевших участков ткани, которые пролонгируют воспаление. Формируются свищи, которые открываются согласно рецидивам и закрываются во время ремиссий. Хроническая стадия может привести к атрофии мышц и амилоидозу (нарушению в организме белкового обмена).
Существует ещё одна форма – первично-хроническая, которая всё чаще встречается за последние годы.
Специалисты связывают увеличение числа заболевших людей этой формой остеомиелита со следующими факторами:
с неправильным питанием;
с недостаточным поступлением важных микроэлементов в организм человека;
с ухудшенной за последние десятилетия экологической обстановкой;
с нерациональным и повсеместным использованием антибактериальных средств;
с ограничениями двигательной активности.
Первично-хроническая форма подразделяется на следующие типы:
абсцесс Броди;
альбуминозный;
антибиотический;
склерозирующий.
Первично-хронический остеомиелит отличается довольно вялым протеканием, что затрудняет постановку верного диагноза.
Острый одонтогенный остеомиелит
Одонтогенный тип представляет собой инфекционное поражение челюстных костей с образованием гнойно-некротического процесса. Подавляющее большинство пациентов с этим видом остеомиелита – мужчины в возрасте за 35 лет. Чаще развивается поражение нижней челюсти, до 85%, верхней – до 15%, причём повреждение верхнечелюстных тканей протекает гораздо легче.
Среди причин появления можно выделить:
общее снижение иммунитета;
ошибки при оперативном стоматологическом вмешательстве;
заболевания стоматологического характера (кисты зубов, периодонтит);
нарушение обмена веществ;
резкое увеличение числа условно-патогенных микроорганизмов;
прямое инфицирование вследствие травм и термических повреждений.
Развитие болезни сопровождается формированием мелких кровоизлияний из-за возникновения тромбоза кровеносных сосудов костной ткани. Из-за этого начинают появляться гнойные очаги различных размеров, и провоцируется отмирание отдельных участков тканей. Помимо этого, нередко возникают изолированные очаги некроза, в таком случае говорят о нозологических формах одонтогенного остеомиелита.
Болезнь проявляется острой болью с интенсивной отдачей в область висков, носовых пазух, лба. Начинает болеть та сторона челюсти, на которой находится очаг инфекции. Повышается температура тела, может отмечаться повышенная потливость, озноб и общее нарушение самочувствия.
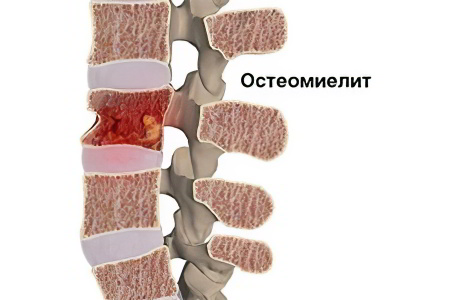
Хронический остеомиелит
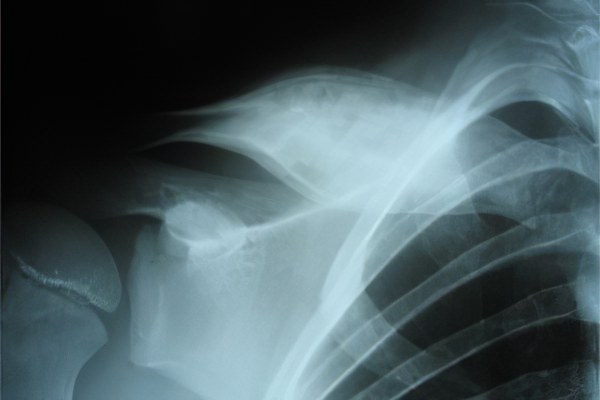
В случае запущенного острого остеомиелита, несвоевременного реагирования возникает подострый период, который превращается в хроническую стадию. Она характеризуется в первую очередь сроком болезни, значительно превышающим 2–3 месяца до 8–12 месяцев, иногда нескольких лет. При хронической форме происходит формирование секвестров и свищей. Наблюдается поочередная смена обострений и затуханий болезни.
Хронический одонтогенный остеомиелит
Ориентировочно через неделю после острого начала одонтогенного остеомиелита развивается подострая стадия, которая через 3–5 дней переходит в хроническое состояние. Причины перехода болезни из острой стадии в хроническую:
общее снижение защитных сил организма;
переохлаждение;
переутомление;
острые респираторные заболевания;
неверные действия при ликвидации острого одонтогенного периода.
Симптоматика:
повышенная субфебрильная (в районе 37,5) температура;
небольшое недомогание и слабость;
образование свищей и секвестров;
выделение гноя и иногда мелких участков омертвевших тканей через свищевые отверстия;
отсутствие сна.
На рентгенографических снимках и результатах компьютерной томографии отчётливо видны чередования здоровых участков тканей с очагами повреждений различной формы и размеров.
Гематогенный хронический остеомиелит
При переходе острой стадии в подострую, а затем в хроническую, температура спадает до субфебрильных показателей, иногда нормализуется. Исчезает выраженная боль. Пораженный участок уплотнен, ограничен в движении и отечен. В той зоне, где был хирургический разрез, образуется свищ, через который выделяется гной. Иногда происходит самопроизвольный разрыв тканей с последующим образованием множественных свищей. Нередко они существуют в течение месяцев и даже лет. Формируются единичные крупные секвестры или небольшие групповые образования омертвевших тканей.
Если гной не находит выхода и скапливается под мягкими тканями, в этой зоне возникает припухлость, кожа становится горячей на ощупь и краснеет, появляется боль и повышенная температура. Когда свищ открывается, и гной выходит наружу, симптомы исчезают.
Для диагностики применяется рентгенография, способная выявить изменения уже на 12–14 день после окончания острой стадии. На данном этапе заболевания очень информативен метод фистулографии, который представляет собой компьютерную томографию с использованием контрастного вещества. Четкое изображение позволяет определять размеры секвестров, их локализацию, общую степень выраженности болезни.
Насколько серьёзен остеомиелит?
После того, как врач поставит диагноз, проведена квалифицированная консультация, больные ошибочно предполагают, что остеомиелит – это несложное воспаление, которое затронуло небольшой участок кости и абсолютно никак не отражается на остальных процессах, происходящих в организме. Поэтому человек не понимает всю серьёзность возникшего у них заболевания, несерьёзно относятся к его лечению, что приводит к тяжёлым осложнениям, а иногда даже к смерти. По этой причине необходимо объяснить больному, насколько это заболевание опасно и к каким последствиям оно может привести.
Особое внимание необходимо уделить тому, что во время остеомиелита ощутимо ухудшается работа печени и почек, происходит общее истощение организма, ухудшается работа иммунной системы. Случается, что человек погибает не от самого остеомиелита, а от заболеваний, которые им вызваны, в особенности, когда поражаются те органы, которые и до этого заболевания были не совсем здоровы.
Диагностика остеомиелита
При осмотре проводят аккуратную пальпацию (ощупывание пальцами) болезненного участка, при этом отмечается состояние кожи (горячая, имеется покраснение и припухлость, образуются волнообразные движения тканей) и общий внешний вид повреждённой зоны (натянутые кожные покровы, «глянцевый» блеск, отечность). С помощью осторожной перкуссии (постукивания) определяют очаг инфекции по усилению боли в конкретном месте припухлости.
Помимо оценки клинических проявлений и ручного осмотра применяются лабораторные методы исследования:
Общий анализ крови с лейкоцитарной формулой в развернутом виде показывает сдвиг влево. Это означает, что воспаление в организме вызвано бактериальной природой. За её подавление отвечают нейтрофилы, которых насчитывается 4 формы (сегментоядерные, палочкоядерные, юные нейтрофилы и миелоциты). При сдвигании формулы влево отмечается рост сегментоядерных нейтрофилов и появление палочкоядерных особей. Чем острее и тяжелее инфекция, тем более юные формы нейтрофилов появляются в анализе. Кроме того, такие параметры, как СОЭ – скорость оседания эритроцитов, показатели уровня гемоглобина и тромбоцитов раскрывают характер протекания болезни.
Общий анализ мочи показывает наличие воспаления и почечной недостаточности (при генерализованных формах болезни) путём появления белка, увеличения некоторых показателей.
Биохимический анализ крови показывает воспалительный процесс и отмечает почечную и печёночную недостаточность. При этом изменяются параметры билирубина, белка, снижается показатель глюкозы, а количество некоторых элементов увеличивается.
Наряду с лабораторными способами используются инструментальные методы обследования:
Ультразвуковое исследование применяют для оценки размеров и формы мышечного поражения.
Инфракрасное сканирование может показать наличие острых скрытых форм остеомиелита, определив участки с повышенной температурой.
Рентгенография – самый распространённый вариант диагностирования остеомиелита. С помощью снимков можно определить локализацию некротических процессов, объём и степень выраженности инфекционного очага. С помощью рентгена можно выявить болезнь на ранних стадиях. По мере роста воспаления изменяется характер изображения на снимках, поэтому время протекания болезни можно обозначить с высокой точностью.
Компьютерная томография – наиболее информативный способ диагностики остеомиелита в любых его проявлениях. С помощью объёмных изображений можно получить не только данные о локализации и интенсивности инфекции, но и создать реконструкцию окружающих мышечных тканей и спрогнозировать течение болезни.
Для точного диагноза, который имеет определяющее значение в лечении остеомиелита, необходимо сочетание лабораторных и инструментальных способов исследования.
Как происходит лечение?
Мероприятия по лечению остеомиелита должны носить всесторонний характер и проводиться своевременно. Необходим постоянный контроль заболевания в динамике, так как протекание часто сопровождается непредсказуемыми осложнениями и вариациями поражений. Для основательной борьбы с любыми формами остеомиелита рекомендуется одновременная медикаментозная терапия, хирургические вмешательства и комплекс физиотерапевтических процедур.
Принципы медикаментозного (консервативного) лечения
Основной момент: лечение остеомиелита только медикаментами без вмешательства хирургической практики не приводит к должному результату. Напротив, недостаточная концентрация антибактериальных препаратов провоцирует мутации болезнетворных организмов, вследствие чего они становятся устойчивыми к медикаментозной терапии.
С помощью внутрикостного вливания смеси физиологического раствора и антибактериальных средств очаг инфекции промывается и вокруг него создаётся некий барьер, который препятствует распространению возбудителя болезни за пределы области поражения. Причём промывание способствует уменьшению давления в костной ткани, удалению гноя и снятию болезненности.
Антибактериальный препарат подбирается тот, к которому вид бактерии-возбудителя чувствителен. Лекарство вводится внутрь костной полости и применяется курсом в 1–2 месяца. В некоторых случаях срок использования антибиотиков удлиняется: до 3–4 месяцев. В целом период антибиотикотерапии определяется тяжестью и характером заболевания.
Важные моменты:
На период лечения рекомендуется провести иммобилизацию (ограничение подвижности) повреждённого участка с помощью специальных приспособлений. И вообще, максимально сократить двигательную активность.
В случае долгого курса лекарственной терапии антибиотиками применяют средства для повышения общей сопротивляемости организма. Для этого проводят инфузионные (внутривенные) вливания особых растворов, используются препараты крови.
В случаях тяжёлого поражения подключают ультрафиолетовое воздействие на кровь.
При возникновении сепсиса проводится ряд мероприятий для очищения крови и лимфатической системы от токсинов.
В процессе лечения необходимо тщательное наблюдение за электролитным балансом организма.
Комплекс лечебно-физкультурных упражнений может применяться только после вывода пациента из острого периода болезни и снятия болевого синдрома. С помощью лечебной физкультуры происходит восстановление функций повреждённых участков, стимулируется деятельность мышечной ткани, зона поражения получает питательные вещества и витамины.
Хирургическое лечение

Оперативное вмешательство невозможно при сопутствующих заболеваниях в декомпенсированой стадии: возможно возникновение осложнений более серьёзных, нежели остеомиелит.
Показания к хирургической операции при остеомиелите:
нетипичная форма;
гнойные процессы;
разлитое гнойное воспаление (флегмона) надкостницы;
сформированные секвестры;
свищи;
неоднократное повторение болезни.
Основное правило – необходимо удалить гнойный очаг вне зависимости от его размеров. Предоперационная подготовка включает в себя дезинтоксикацию, введение препаратов, поддерживающих иммунную систему, проверку обмена веществ и при необходимости применение корректирующих препаратов.
Оперативное вмешательство проводится под общесистемным обезболиванием. Каждая операция включает в себя конкретные этапы проведения в зависимости от конечной цели и желаемого результата.
Но в целом ход хирургического вмешательства выглядит так:
Сначала средствами антисептики обрабатывается видимое операционное поле и проводится проверка инструментов.
Оценивается воздействие анестезии и при удовлетворительном состоянии выполняется первый надрез.
С помощью последующих разрезов хирург добирается до очага инфекции, который в большинстве случаев имеет внутрикостное расположение.
С использованием специальных инструментов открывается костный участок прямо над очагом, соразмерный воспалению. Если имеются признаки гнойного воспаления разлитой формы, то сначала устраняются гнойные образования.
Следующий этап – сверление небольших отверстий, напоминающих по расположению прямоугольник вытянутой формы. Затем с помощью электрического хирургического лобзика отверстия соединяются разрезом, и в итоге получается костная пластина, которую снимают. Открывается дно костномозгового канала, где и сосредоточен очаг остеомиелита.
Канал промывается посредством антисептических растворов, в него вставляется трубка дренажа с боковыми проймами и свободным краем, который фиксируют за пределами разреза.
Заключительный этап – ушивание раны послойно.
После операции с помощью установленного дренажа выполняют промывание полости антибактериальными растворами и оценивают содержимое: если выделения свидетельствуют о чистоте внутрикостной полости, то проводят повторное открытие раны и замену дренажа участком поперечнополосатой ткани с прикрепленным сосудом для питания (хирургическая пластика). Это необходимо для предотвращения рецидивирующего остеомиелита. А дренаж устанавливают уже в мягких тканях. По ходу заживления он удаляется.
Лечение огнестрельного и хронического посттравматического остеомиелита
Во главу угла при лечении остеомиелита огнестрельного происхождения ставится оперативное радикальное вмешательство, в процессе которого ликвидируются инородные предметы, обломки костей и отмирающие ткани. После чего область вокруг раны подвергается «обкалыванию» антибактериальными препаратами, и выполняется при необходимости дренаж. По окончании оперативных действий пациент получает терапию противомикробными средствами, комплекс витаминных вливаний и мероприятия по удалению из организма токсинов.
Хроническая посттравматическая форма остеомиелита чаще всего осложнена дефектами (переломами, укорочением кости, ложными суставами). В основном для устранения свищей и состыковки костных обломков используется метод остеосинтеза, который заключается в чёткой фиксации отломленных участков в правильном анатомическом положении для последующего сращения. В случае формирования флегмоны выполняется вскрытие очага, удаление гноя и некроза, необходимое дренирование полости.
Лечебная физкультура при остеомиелите

После хирургического вмешательства курс ЛФК для повреждённого участка может проводиться не ранее, чем через 20 дней после операции. Однако другие части тела, незадействованные в операции, нуждаются в движении. Поэтому ежедневно два раза в течение 10–15 минут проводится «зарядка» для препятствия образования пролежней и стимуляции кровотока в тканях.
Со временем длительность упражнений постепенно увеличивают, давая все большую нагрузку и плавно перемещаясь к поражённому участку. На конечном этапе лечебной физкультуры акцент делается на возвращении повреждённой зоне правильных двигательных движений.
На этапе выздоровления успешно применяются также физиотерапевтические процедуры: электрофорез, воздействие ультрафиолетовыми лучами и терапия ультравысокочастотными процедурами.
Вопросы питания
Верно подобранный рацион при остеомиелите играет свою, зачастую немаловажную, роль в комплексном лечении недуга. Рекомендуется разделить ежедневное питание на более мелкие и частые приёмы пищи для лучшего усвоения (5–6 раз в день). В рационе обязательно наличие молочных продуктов, мясных изделий, яиц, свежих овощей и фруктов. Жидкости требуется не менее 2 с половиной литров в день. Приветствуется еда с большим содержанием железа, кальция и белка. Если у пациента имеются сопутствующие заболевания, требующие специальной диеты, все вопросы и назначения обговариваются с лечащими врачами.
Прогноз заболевания
В процессе постановки диагноза острого или хронического остеомиелита делается прогноз заболевания, который зависит в первую очередь от формы протекания болезни и состояния пациента до госпитализации. Также играет роль возраст и состояние иммунитета, и, конечно, стадия недуга и своевременность его выявления. Чем раньше начинается комплексное лечение, тем большие шансы на полное выздоровление. Неблагоприятный прогноз более всего возможен у больных с хроническим остеомиелитом в запущенном состоянии и в сочетании с истончением костной ткани.




Сейчас нам уже 8 лет всё ХОРОШО, но диагноз хронический остеомиелит. Ставим на учёте. Каждые пол года обследуемся, слава богу всё хорошо! Он не прошёл, но и не обостряется! Надеюсь всё обойдётся! Ребёнок живёт как и все детки без особых ограничений! Занимаемся танцами!