Рак шейки матки
Что такое рак шейки матки?
Рак шейки матки (цервикальный рак) – вирусозависимое онкогинекологическое заболевание. Первичная опухоль – это перерожденная железистая ткань (аденокарцинома) или плоскоклеточный рак эпителия детородного органа. Болеют женщины от 15 до 70 лет. В возрасте от 18 до 40 лет заболевание является значимой причиной ранней смерти. Данный вид рака возможно профилактировать при помощи вакцинации.
Эпидемиология
Доказана зависимость этого вида рака и вируса папилломы человека (ВПЧ). Лабораторными методами установлено от 80 до 180 (по разным данным) серотипов вируса папилломы человека. Не все ВПЧ провоцируют развитие цервикального рака, хотя установлена связь этого вируса на 99,7% с раком шейки матки. Примерно 25 серотипов приято считать опасными.
На основании способности индуцировать злокачественную трансформацию принято делить серотипы вируса папилломы человека разного онкологического риска:
Низкого (около десяти серотипов, в данном тексте не указаны);
Среднего (около семи серотипов, в данном тексте не указаны);
Высокого (около 25), наиболее значимые:
ВПЧ-16 ассоциируется с 50% случаев заболеваний;
ВПЧ-18 ассоциируются с 10% заболеваний;
ВПЧ-33 ассоциируется с 20% заболеваний;
ВПЧ – 31, 35, 39, 45, 51, 52, 58, 50 и другие, вместе около 20%.
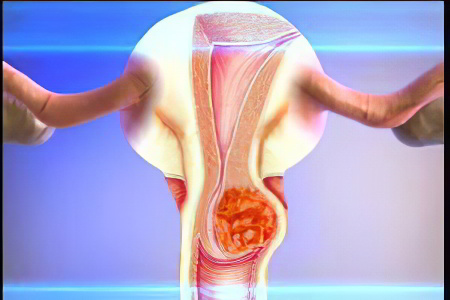
У больных могут также выделять различные сочетания серотипов вируса ВПЧ. Женщины с лабораторно подтверждённой ВПЧ инфекцией должны проходить ежегодный осмотр у гинеколога и лабораторные исследования с целью обнаружения предраковых изменений на стенках половых органов.
К сожалению эта медицинская норма ничем не регламентирована. В России пока отсутствует программа скрининга рака шейки матки. Женщина вынуждена, по своей инициативе, обращаться в диагностическое учреждение для определений заболевания.
Рак шейки матки выявляют примерно у 13 людей на 100 тысяч. Это достаточно много в масштабах страны, рост – 12% в течение пяти лет. В структуре летальности цервикальный рак входит в десятку заболеваний с высоким риском ранней смерти.
Рак шейки матки характеризуется стадийностью. Выделяют в три стадии CIN – cervical intraepithelial neoplasia. Стадии CIN1 CIN2 CIN3 относят к дисплазии (изменению клеток) без злокачественных характеристик. Стадию глубоких повреждений клеток, предшествующих злокачественному (инвазивному) раку шейки матки называют carcinoma in situ.
Российская статистика выявления заболевания в зависимости от стадии онкогенеза:
Предрак – carcinoma in situ диагностируется не более чем у 10% пациенток;
Первая и вторая стадии инвазивного рака шейки матки у 59,0%;
Третья и четвертая стадии инвазивного рака шейки матки у 25-90%.
Низкая выявляемость ранних стадий обусловлена отсутствием:
онконастороженности большей части женского населения, когда признаки недомогания, на уровне субъективных ощущений, расцениваются как вариант нормы или лёгкого отклонения без ущерба здоровью;
клинических симптомов, позволяющих врачу, проводящему профилактические, гинекологические осмотры заподозрить опасные признаки, выдать направление на углубленную диагностику.
В результате сочетания двух факторов – отсутствие онконастороженности и врачебной невнимательности, пациентки поступают на врачебный учёт с ярко выраженной клинической симптоматикой III-IV стадии онкологии.
Медицинским сообществом признается, что рак шейки матки – одно из заболеваний, которое можно и следует контролировать, в результате планомерных скрининговых мероприятий.
Симптомы рака шейки матки
Рак шейки матки - коварное заболевание, с медленным развитием заболевания, возможным регрессом или наоборот быстрыми прогрессом.
Примерно 15-20% ранних стадий рака шейки матки протекают без клинических симптомов.
Начальные стадии предрака (СIN), от клинически значимых, может отделять отрезок жизни в десять и более лет. Все это время женщина не замечает признаки серьёзного недомогания, считает себя здоровой, планирует личную жизнь, рождение ребёнка.
Действительно в период предрака и даже в I, II стадии рака высокая вероятность остановить развитие канцерогенеза. Вирус поддаётся элиминации, без последствий выводится из организма.
Повысить онкологическую настороженность следует женщинам старше 21-25 лет или через три года после первого сексуального опыта, при наличии в анамнезе лабораторно подтверждённого носительства ВПЧ-16, ВПЧ-18, других аналогичных вирусов повышенного онкологического риска.
Дополнительным, условием повышения настороженности является наличие в анамнезе (более трёх-четырёх) нижеследующих неблагоприятных факторов, которые также являются маркерами развития цервикального канцерогенеза:
Инфекционные:
хроническое носительство вирусов герпеса (ВПГ-2, Эпштейн-Бар, Цитомегаловирус), переболевание гепатитами В или С, инфекциями передающимися половым путём;
периодические упорные нарушения вагинальной сапрофитной лакто- и бифидофлоры.
Общеклинические. Лабораторно подтверждённый недостаток витаминов А, С, бета-каротина, фолиевой кислоты, пониженный уровень иммунитета, курение, злоупотребление алкоголем, низкий уровень жизни.
Гормональные. Длительное применение оральных контрацептивов (более пяти лет), несоответствие возраста и гормонального фона (ранний, поздний климакс), тому подобное.
Гинекологические. Ранний возраст начала половой жизни, более двух половых партнёров в год, травмы шейки, в том числе при абортах.
Акушерский. От трёх до семи фактов беременности (по разным данным), без учёта вынашивания плода.
Папилломавирусная инфекция является наиболее значимым фактором онкоконверсии. Клинически проявляется в организме женщины следующими симптомами:
Множественными бородавками, реже единичными, розового, серого цвета. В виде цветной капусты, петушиного гребешка характерны для больных вирусной папилломой человека, в сочетании с сахарным диабетом, иммунодефицитом.
Типичной локализацией. В области половых губ, промежности, преддверии влагалища, на стенках шейки.
Дисплазией эпителия шейки. Выявляется Пап-тестом, под микроскопом, после окрашивания мазка со стенок слизистой, различают СIN1, CIN2, CIN3 изменения, характерные соответственно для дисплазии 1,2,3 степени. Дисплазия не является раком – это ступень в его развитии. Дисплазия 1, 2 стадий лечится относительно легко, поэтому раннее выявление – это значительное увеличение шансов на выздоровление.
Клинические симптомы ранних стадий рака шейки матки связаны с неблагоприятными факторами (инфекционными, общеклиническими, гормональными, гинекологическими, акушерскими), однако они не имеют важного диагностического значения для выявления рака шейки матки.
Наиболее ценные признаки выявляются методами:
гинекологического осмотра – кольпоскопии;
цитологического исследования цервикальных мазков;
вирусологического исследования (типирования).
Причины рака шейки матки

Преимущественно половое распространение вируса папилломы человека – причина многочисленных спекуляций на эту тему.
Между тем канцерогенез значительно сложнее.
Действительно, заболевание практически всегда, диагностируется у женщин, имеющих в анамнезе лабораторно подтверждённый вирус папилломы человека, раннее начало интимной жизни, периодическую смену половых партнёров, либо легкомысленного в сексуальном поведении партнёра.
Правда также то, что миллионы женщин, вступивших в раннюю связь, имеющие большое число партнёров, являющиеся носительницами ВПЧ никогда не болеют раком шейки матки. По многочисленным научным свидетельствам более 60% населения планеты, в разное время жизни, являлись скрытыми носителями вируса папилломы, без последствий для здоровья.
Известны случаи заноса онковируса в организм минуя половые контакты, например, при медицинских манипуляциях, контактным путём (с кожи на кожу) и тому подобное.
Причины рака шейки – это всегда фатальное сочетание многочисленных, не до конца изученных наукой, факторов, наиболее значимые:
поражение организма, онкоагрессивными серотипами ВПЧ-16 и/или ВПЧ-18 (основные, но не единственные опасные серотипы), носителями указанных серотипов является примерно 35% женщин в возрасте от 20 до 60 лет, что значительно превосходит распространённость цервикального рака в женской популяции;
сочетание вируса папилломы с персистенцией (скрытым носительством) в организме вируса простого генитального герпеса второго типа (ВПГ-2), Эпштейн-Барр (ВЭБ), цитомегаловируса (ЦМВ), гепатита В,С;
наличие скрытых половых инфекций аногенитальной зоны (хламидиоз, уреаплазмоз, трихомонадоз);
нарушение кооперации иммунной системы, генетическая предрасположенность, социально-бытовые условия жизни, другие малоизученные, требующие уточнения факторы.
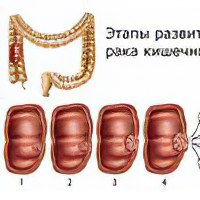
Стадии рака шейки матки
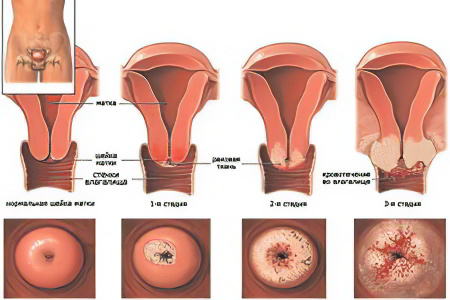
Заболевание, часто, не имеет симптомы, однако выявляется значительно проще, относительно других гинекологических форм рака. Для определения предвестников используют методы определения вируса папилломы.
Стадии дисплазии (до раковая форма патологи) в стенках эпителия матки, обозначаются аббревиатурой CIN и цифрами от 1 до 3, в зависимости от глубины поражения покровного эпителия. Встречается несколько вариантов описания CIN изменений стенок. Применение сокращений упрощает профессиональное общение.
Стадии дисплазии описываются:
нет достаточных оснований для оценки метаплазии, данное состояние обозначается сочетанием букв Тх;
первичная метаплазия не выявляется методами кольпоскопии и цитологией, обозначается сочетанием букв Т0;
Карцинома in situ (предрак) обозначается сочетанием букв Tis.
1 стадия рака матки
Первая стадия может быть описана как:
Опухоль, не выходящая за пределы шейки, или (Т1) – стадия 1;
Изменения на стенках шейки матки выявляются только цитологическими методами, или (Т1а) – стадия 1а;
метастаз выходящий за пределы тела в полость до 3 мм и 7 мм наружу, или (Т1а1) – стадия 1а1;
Метастаз выходящий за пределы стенки на глубину до 5 мм и наружу до 7 мм, или (Т1а2) – стадия 1а2;
Опухоль видимая невооружённым глазом, не выходящая за пределы матки, или большое патологическое образование видимое под оптическим увеличением, или (Т1b) – стадия 1b.
Опухоль менее 4 сантиметров, или (T1b1) – стадия 1b1.
Опухоль более 4 сантиметров, или (T1b1) – стадия 1b2.
2 стадия рака матки
Вторая стадия обозначается в виде сочетания (T2) с добавлением букв, указывающих наличие метастаз в область вокруг матки. Например, Т2а – стадия 2а означает отсутствие, а Т2b – стадия 2b наличие, визуализируемых инструментальными методами, метастаз за пределы матки.
3 стадия рака матки
Третья стадия обозначается в виде сочетания (Т3) с добавлением букв, указывающих на поражение мочеполовых органов.
Например:
Т3 – метастаз распространился на стенку таза, и нижнюю треть влагалища, выявляются признаки снижения функции почек, стадия (3).
Т3а – метастаз в нижней трети влагалища, без повреждения функции почки и не визуализируется на стенке таза, стадия (3а).
Т3b – метастаз на стенках тазовой кости, выявляется повреждение почки, вплоть до выключения её функции, стадия (3b).
4 стадия рака матки
Обозначается в виде сочетания (Т4). Означает, что метастаз поразил мочевой пузырь, прямую кишку и/или поражение отдалённых органов. М1– означает наличие отдалённых метастаз.
Последствия после рака шейки матки

Рак шейки матки, особенно вызывающий заболевание у молодых женщин, отличается агрессивностью. Индивидуальный прогноз исхода заболевания может считаться достоверным только на основании тщательного обследования и консультаций у квалифицированного онколога.
Между тем, статистика свидетельствует, о разных вариантах прогноза:
Высокая вероятность выздоровления на ранних стадиях выявления заболевания – carcinoma in situ, I стадия рака. Известны случаи успешной беременности и родов у больных на этих стадиях заболевания без последствия для здоровья и прогрессирования патогенеза (обязательна консультация онколога).
Сомнительный прогноз. У молодых женщин при наличии провоцирующих рак факторов – герпесвирусы, половые инфекции, низкий социально-бытовой уровень жизни больной, генетическая предрасположенность (наличие подобных заболеваний у кровных предков по женской линии), низкий иммунный статус, в том числе ВИЧ.
Неблагоприятный прогноз. У пожилых женщин, при наличии сопутствующих заболеваний, при диагностике заболевания на III, IV стадии онкогенеза.
Имеются сведения о возникновении рецидивов, через некоторое время после применения лечебных манипуляций (хирургических, химио-или лучевой терапии) по поводу рака шейки матки:
В 10-40% случаях, повторный канцерогенез развивался в близлежащих органах (околоматочной зоне);
В 35% случаях повторный канцерогенез развивался в отдалённых органах (мочеполовые, региональных лимфоузлах и органы лёгочной, костной ткани).
Диагностика рака шейки матки
Наиболее ценные сведения получают в результате расширенной кольпоскопии. С её помощью удаётся выявить признаки рака шейки, а также провести дифференциальную диагностику от:
дисплазии – стадии, предшествующих раку, происходящих под действием вируса папилломы;
эрозивных состояний покровного эпителия – состояний подобных язве виде эктопии, лейкоплакии, часто они не считаются патологией.
Постановка диагноза – сложный процесс. Негативные явления на сводах шейки, выявленные кольпоскопией, не обязательно признаки тяжёлого заболевания, требуется консультация онколога. Однако их наличие должно насторожить пациентку о возможных последствиях, так как выявление первых признаков рака шейки матки на поздних – III, IV стадиях не актуально.
Первые признаки, указывающие наличие отдалённых признаков предракового состояния, определяют в результате расширенной кольпоскопии на стенках покровного эпителия:
Мозаичность стенок слизистой оболочки.
Участки слизистых оболочек белого цвета после обработки стенок слабым раствором уксусной кислоты, указывает на субклиническое поражение покровного эпителия вирусом папилломы человека. Для уточнения делается биопсия и проводится дальнейшее цитологическое исследование мазка в лаборатории под значительным оптическим увеличением;
Участки слизистых оболочек, не окрашивающиеся раствором Люголя (слабый раствор йода на глицерине). Непрокрашенные, светлые, участки на фоне эпителия коричневого цвета свидетельствуют о дисплазии. Для уточнения стадии предрака проводят биопсию.
Выявление атипичных поверхностных кровеносных сосудов на стенках шейки – свидетельство ранних стадий рака.
Ороговение покровного эпителия слизистых оболочек – лейкоплакия, состояние не характерное для нормальных покровов.
Остроконечные бородавки (кондиломы) на стенках шейки матки, являются результатом патологического воздействия вирусного агента на клетки.
Диагностические мероприятия разделяют по на основные и вспомогательные с различными исследовательскими задачами:
I. Основное направление диагностики включает мероприятия в рамках гинекологического осмотра:
Сбор анамнеза для уточнения группы риска.
Расширенная кольпоскопия с целью обследования состояния стенок свода влагалища и шейки. Манипуляция имеет ограничения, с учётом периода месячного цикла, времени, прошедшего после сексуального контакта, наличия беременности.
При необходимости, в период кольпоскопии, дополнительно проводится:
сбор материала с поверхности слизистых оболочек для дальнейшего микроскопического (цитологического) обследования материала после специальной окраски
биопсия – получение кусочка ткани стенки матки для микроскопического (гистологического) обследования.
Типирование вируса с учётом их онкологической агрессии. Наиболее опасные типы ВПЧ-16, ВПЧ-18, родственный 16 типу – ВПЧ-33. В отдельных случаях может быть рекомендована вакцинация с целью создания протективного (защитного) иммунитета к вирусу.
Цитологическое, гистологическое исследование проводится с целью определения вида и стадии патогенеза, предрака, микроинвазивного, инвазивного рака.
УЗИ, МРТ, иногда КТ их модификации для выявления повреждения шейки.
II. Вспомогательные методы включают исследования соседних органов:
Уточнение характера вовлечения в канцерогенез. Обычно исследуют органы дыхательной системы, мочеполовой, костные ткани, а также прямую кишку, используя методы УЗИ, МРТ, КТ.
Лабораторные исследования (общий и биохимический анализ крови, возможно определение некоторых инфекций, другие показанные накануне лечения методы).
Прививка от рака шейки матки

Вирус папилломы – единственный, опасный для человека агент, способный провоцировать канцерогенез. На территории Российской Федерации зарегистрированы две вакцины, соответствующие основным требованиям биологической безопасности, обладающие высокой протективной (защитной) активностью.
Вакцина Гардасил (США). четырёхвалентный препарат, способный вырабатывать иммунитет против ВПЧ-16, ВПЧ-18, ВПЧ-11, ВПЧ- 6. Гардасил содержит адъювант – усилитель выработки иммунитета.
Вакцина Церварикс (Великобритания). Двухвалентный препарат, подавляет активность вирусов ВПЧ-16, ВПЧ-18, также содержит адъювант.
Несмотря на то, что обе вакцины содержат антигены к онкоактивным серотипам, доказана эффективность в отношении филогенетически близкородственных опасных серотипов ВПЧ – 31, 33, 45, других.
Вакцинация может сочетаться с прививками против гепатита В. Безопасность – важное условие использования биопрепаратов в медицинской практике.
Возможны местные и общие реакции организма на обе вакцины в виде:
припухлости, болезненности в месте укола.
кратковременных расстройств желудочно-кишечного тракта.
Доказано, что указанные признаки – это нормальная реакция, на введение чужеродного белка и адъюванта (химический фармацевтический препарат), не имеющая отдалённых последствий для здоровья.
Сдерживающим фактором использования вакцин, являются дефекты кооперации гуморального и клеточного иммунитета у больных раком, которые не поддаются коррекции фармацевтическими иммуностимуляторами.
Нарушение иммунитета – один из факторов возникновения рака шейки матки, когда собственная иммунная система человека не способна элиминировать чужеродный агент – вирус папилломы человека.
Лечение рака шейки матки
Для лечения используют хирургическое удаление опухоли, химио- и лучевую терапию. Обычно используют сочетание указанных методов лечения.
Лучевая терапия при раке матки
Рак тела матки во второй стадии канцерогенеза сочетается с переходом опухоли на шейку матки. Поэтому лучевую терапию рассмотрим с позиций комбинированного воздействия на весь детородный орган.
Наиболее перспективно воздействия на хорошо дифференцированные онкоклетки, в начальных стадиях заболевания.
При этом удаётся достигнуть пятилетней выживаемости пациентов на разных стадиях онкологии, в том числе:
первой стадии – 85-95%;
второй стадии – 65-70%;
третьей стадии – 30%
Перспективы длительной выживаемости после комбинированной терапии на четвёртой стадии невелики. Показаниями лучевой терапии являются:
невозможность выполнения хирургического вмешательства на фоне слабости организма и наличия отдалённых метастаз;
низкодифференцированная опухоль большой протяженности;
Выделяют два основных метода лучевой терапии.
Внутриполостное лучевое воздействие;
Дистанционное лучевое воздействие.
Внутриполостная лучевая терапия
Современный принцип основан на адекватном воздействии источником гамма-излучения непосредственно в области первичной опухоли. Методика позволяет добиваться 85% выживаемости, в течение пяти лет, больных с III стадией рака матки.
Дистанционное лучевое воздействие
Применяют самостоятельно или в сочетании с другими методами. Облучение может быть подвижным или статическим. Метод имеет ограничения и побочные эффекты, однако широко используют в виду универсальности и доступности.
Операция по удалению рака матки
Шейка является начальной частью матки, поэтому обычно решается вопрос об удалении всего органа. Хирургическое удаление показано, если метастазы локализованы в её тканях или непосредственной близости.
Операция противопоказана при:
метастазах в органах расположенных на большом расстоянии;
сопутствующих заболеваниях, существенно снижающих жизненный тонус больного (сахарный диабет, сердечно-сосудистые патологии)
старческом возрасте больной.
Выделяют относительные и абсолютные противопоказания. Решение о целесообразности операции принимает лечащий врач с учётом мнения больного. Операция может быть связана с тотальным удалением или частичным иссечением.
В первом случае операция влечёт бесплодие, во втором – возможно сохранение фертильности.
Удаление матки – гистерэктомия не относится к сложным операциям, возможно проведение в виде полостной или лапаротомической операции:
Полостное вмешательств. Связано со вскрытием брюшной стенки, проводится на органе с большим иссечением тканей – абсолютное показание, либо малом иссечении – относительное показание. Выбор метода связан с желанием пациентки или техническими возможностями хирургического отделения клиники.
Лапаротомическое вмешательство. Вскрытие брюшной стенки через небольшой прокол, проводится при небольшом объёме извлекаемого патологического органа.
Оба метода имеют противопоказания, например после лапаротомии высокая вероятность развития спаек, а при тотальном удалении, одним из осложнений возможно развитие кистозных образований в брюшной полости.
В некоторых случаях гистерэктомия предполагает выполнение пластики мочеполового отверстия, о чём больную обязаны проинформировать до начала операции. Пластика мочеполового отверстия может серьёзно усложнить течение послеоперационного периода.
Ранние послеоперационные осложнения:
кровотечение капиллярное, сосудистое;
посленаркозные состояния (галлюцинации, возбуждение, заторможенность);
слабость.
Поздние послеоперационные осложнения:
нагноение операционной раны;
расхождение швов;
послеоперационные спайки.
Подготовка к проведению операции и послеоперационный уход проводится в условиях клиники, швы по первичному натяжению (без нагноения) снимают на 7-10 сутки после операции.
Смотрите также: Другие методы лечения
Профилактика рака матки
Предупредительные мероприятия в отношении рака включает:
проведение широкомасштабной просветительской работы, с целью повышения онконастороженности;
внедрение плановых скрининговых обследований, начиная с 21-25 лет с целью выявления дисплазии стенок половых органов;
проведение планомерной вакцинации от вируса папилломы человека, в отношении рака шейки, создание системы контроля безопасности вакцинопрофилактики;
совершенствование образа жизни, наиболее реальная рекомендация касается внимательного отношения к нормализации белкового, углеводного обмена




Хочу немного рассказать о своем лечении у профессора Максима Станиславовича Афанасьева.
Примерно в августе 2015г у меня на шейке матки обнаружился СIN2 и местами CIN3, плюс ВПЧ. Из всего этого следовало, что требуется хирургическое вмешательство, которое не дает гарантий на полное излечение.
Не обладая никакой информацией, я стала изучать все эти вопросы.
Хождение по просторам интернета натолкнули меня на статью Максима Станиславовича о методах лечения шейки матки . Решила, что мне точно нужно к нему попасть хотя бы для консультации.
На приеме Максим Станиславович мне все популярно объяснил и предложил сделать ФДТ с радохлорином. Меня предварительно прокапали, а затем провели эту процедуру(радохлорин в течении 4-х часов расходится по клеткам организма и накапливается; далее происходит воздействие тепловым лучом на пораженные ткани). Скажу совершенно точно, что все это довольно легко перенести. Все неудобства (потягивание внизу живота и хождение в темных очках ) ничто по сравнению с непредсказуемыми последствиями операции с участием скальпеля.
Через месяц я пришла к Максиму Станиславовичу на осмотр. Счастью моему не было предела!!!! Даже не верилось, что болезнь отступила. Через два месяца снова 100% положительный результат. Ура!!!!
Всем дамам, которым поставили подобный диагноз желаю не отчаиваться.
Все можно поправить. Главное, мыслите позитивно!!!
Оставляю почтовый адрес : Maxim Afanasyev maxim.afanasyev78@gmail.com Скайп maxim_afanasyev
http://rakshejkimatki.ru/
Типы зоны трансформации- 3Т типа 1;
Общие принципы - размеры области поражения 50%;
Не специфические признаки - окрашивание люголем йодонегативное;
Подозрение на инвазию - атипические сосуды в виде запятых, после обработки уксусной кислотой сокращение сосудов не происходит.
Спасибо!
Но это не значит, что у вас рак шейки матки, это значит, что вам нужно регулярно обследоваться, так как высокий риск.