Ревматизм суставов: симптомы и причины, как лечить ревматизм?
Что такое ревматизм?
Ревматизм – это системное воспалительное заболевание, которое локализуется, в основном, в оболочке сердца. В группе риска находятся люди, имеющие наследственную предрасположенность к этой болезни и возраст от 7 до 15 лет. Ревматизмом страдают обычно подростки и молодые люди, реже – пожилые и ослабленные пациенты.
Ревматическое поражение сердца – это одна из главных причин смертности (в США от этой болезни умирают примерно 50 000 человек каждый год). Часто это заболевание начинается именно в холодное время года, особенно в северных широтах. Ревматизм не относится к эпидемическим недугам, хотя предшествующая ему стрептококковая инфекция может принимать характер эпидемии. По этой причине ревматизм может начаться сразу у группы людей – к примеру, в школах, детских домах, больницах, военных лагерях, в бедных семьях и тесных условиях проживания.
Бактериологические и серологические исследования показали, что ревматизм – это особая аллергическая реакция на инфицирование одним из бета-гемолитических стрептококков группы А.
На протяжении месяца 2,5% перенёсших стрептококковую инфекцию начинают болеть острым ревматизмом. Часто такие заболевания, как ангина, скарлатина, родильная горячка, острое воспаление среднего уха и рожа предшествуют развитию ревматизма. Организм не вырабатывает иммунитет к инфекции, и в ответ на повторное заражение начинается аутоиммунная атака.
Этиология ревматизма
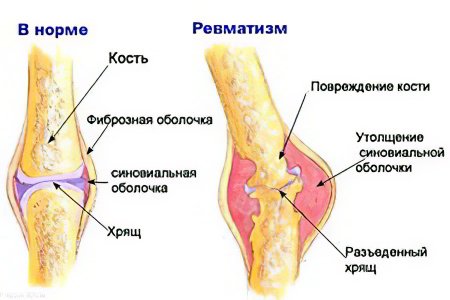
Ревматизм представляет собой комплексный патологический процесс нарушения синтеза соединительной ткани, поражающий в основном опорно-двигательный аппарат и сердце.
Несмотря на то, что в современных исследованиях и практике ревматизм определяется несколькими способами, суть патологического процесса одинакова.
В основе развития ревматической патологии лежат нарушения работы клеток соединительной ткани и деструкция межклеточного вещества. Главное изменение заключается в разрушении коллагеновых волокон, которыми образованы ткани суставов и сердца. По этой причине сильнее всего страдает сердце (в первую очередь клапаны), сосуды и опорно-двигательный аппарат (суставы и хрящи).
Этиология ревматизма сегодня представлена тремя теориями:
Комплексная теория. Исходит из множественности причин формирования ревматизма, среди которых аллергическая реакция и бактериальное поражение (организмами рода стрептококков);
Инфекционная теория. Исходит из того, что главная причина развития ревматизма — бактерия стрептококка;
Бактериально-иммунологическая теория. Суть её заключается в том, что микроорганизм — это триггер заболевания, влекущий иммунную реакцию и в итоге — разрушение веществ соединительной ткани.
Комплексная теория
Согласно комплексной теории, ревматизм — полиэтиологический процесс, включающий в себя несколько аспектов. В отличие от бактериально-иммунологической теории, здесь речь идёт о микроорганизме, как о самостоятельной причине, а не триггере.
В основе этой концепции лежит представление о становлении болезни в результате проникновения стрептококковой инфекции в ткани организма и дислокации бактерий в сердце и суставах (они разносятся с током крови).
Однако необходимое условие — неоднократный контакт с возбудителем, который ведёт к повышению чувствительности организма. В результате организм становится менее устойчивым к воздействию конкретного штамма стрептококка, и иммунная реакция не способна полностью подавить развитие инфекции.
Концентрация антител, тем не менее, достаточно высока, чтобы деструктивно действовать на клеточные структуры и межклеточное вещество самого организма. Тем же эффектом обладают вещества, вырабатываемые стрептококком.
И бактерия, и антитела одинаково пагубно воздействуют на организм, провоцируя ревматизм. В подтверждение теории, зачастую при исследовании сданных больными ревматизмом образцов (анализов) обнаруживается стрептококк.
Инфекционная теория
Исходит из единственной причины болезни — бактериального поражения. Во взятой у больных ревматизмом жидкости из плевральной полости или перикарда обнаруживаются специфические болезнетворные частицы, что и служит подтверждением теории.
Бактериально-иммунологическая теория
Отдаёт иммунитету главенствующую роль в механизме развития болезни. Причина в том, что в крови больных обнаруживается высокая концентрация антител к стрептококку, но пробы на сам стрептококк также остаются положительными. Следовательно, иммунная реакция организма выступает в данном случае разрушительным фактором.
В рамках этой теории микроорганизм не оказывает существенного влияния на человека и является только триггером.
Таким образом, все теории указывают на комплексную природу заболевания, основу которой составляют инфекционное поражение и иммунный ответ.
Причины ревматизма
Основных причин, вызывающих ревматизм, три:
Перенесённые стрептококковые инфекции (ангина и т.д.);
Иммунная (аллергическая) реакция;
Генетическая предрасположенность.
Перенесённые заболевания
Как было сказано, на формирование болезни влияют только стрептококки (стрептококк группы А, бета-гемолитический) и только при неоднократном взаимодействии, в результате которого происходит снижение защитной способности организма.
Поскольку в рамках группы микроорганизмов есть и серологические подгруппы, важно сказать, что взаимодействие должно осуществляться со стрептококком одной и той же подгруппы. Этим объясняется, почему не после любого перенесённого простудного заболевания развивается ревматизм.
Риск развития ревматизма выше и при однократном контакте, если больной не получает необходимого лечения. Болезнь переходит в хроническую форму, а у пациента разрастается бактериальный очаг, способный в любой момент спровоцировать ревматизм и другие тяжёлые осложнения.
Аллергическая реакция
Тяжелую аллергическую реакцию может вызвать как сам стрептококк, так и выделяемые им вещества (токсины и белки-ферменты). Поскольку с током крови возбудитель распространяется по всему организму, иммунный ответ может быть системным, но сильнее всего он проявляется поражениями сердца и суставов.
Согласно исследованиям, бактерии ответственны за развитие острого ревматизма с вовлечением в процесс суставов (это классическая форма болезни).
Однако хронический ревматизм не связан со стрептококковым поражением, поскольку по результатам анализов ни антитела к стрептококку, ни сам стрептококк не выявляются. Отсутствует также и эффективность профилактических мероприятий против рецидивов ревматизма. Эти доводы говорят в пользу неизученного аллергического или аутоиммунного процесса.
Генетика
Болезнь не передаётся генетически, однако по «наследству» переходит предрасположенность к болезни. Это обусловлено, в первую очередь, схожестью иммунных систем родителей и ребёнка, а поскольку ревматизм преимущественно иммунное заболевание, механизм его развития и причины схожи с иными аллергическими патологиями (тиреодит Хашимото, бронхиальная астма и т.д.).
Симптомы ревматизма

Ревматизм – не единичное заболевание. Часто он «соседствует» с иными патологиями по той причине, что вредные вещества, выделяемые стрептококком, и антитела иммунитета повреждают многие органы и системы, и все эти проявления могут рассматриваться, как формы ревматизма.
Первые симптомы ревматизма не позволяют диагностировать заболевание. Они проявляются через 2-3 недели после повторно перенесённой инфекции верхних дыхательных путей (фарингит, ларингит, ангина) с установленным стрептококковым поражением. Картина выглядит, как рецидив простудного заболевания. Симптомами острого ревматизма считаются повышение температуры тела иногда до 40 °C, учащение пульса, озноб, повышенная потливость, упадок сил, опухшие и болезненные суставы. В первую очередь страдают наиболее крупные и активно используемые суставы.
Далее воспаление распространяется на остальные суставы, нередко симметрично. Суставы сильно опухают, краснеют, на ощупь горячие, при надавливании и при движении ощущается боль. Обычно воспалительный процесс не приводит к стабильным изменениям в суставах. Пульс частый, аритмичный, отмечается боль в груди, дилатация (расширение) сердца, иногда прослушивается шум трения перикарда – это свидетельствует о поражении сердца.
Общие симптомы ревматизма:
Гипертермия. Температура тела повышается до угрожающих отметок (38.0-40.0 °C). Симптом связан с развитием острой иммунной реакции против возбудителей;
Вялость. Как описывают пациенты, тело становится «ватным», постоянно хочется спать;
Головная боль. Локализуется в области лба.
Специфические симптомы ревматизма:
Боли в суставах. В первую очередь, поражаются крупные суставы (коленные, локтевые), боли тянущего характера, тупые и длительные. Для ревматизма характерно быстрое развитие процесса, и такое же стремительное исчезновение воспаления и боли в суставах с восстановлением их функций;
Боли за грудиной. Боли в области сердца тупого или ноющего характера. Симптом проявляется не сразу, а спустя день или несколько дней;
Сосудистые нарушения. Ломкость сосудов, носовые кровотечения и другое;
Аннулярные высыпания. Проявляются не более чем в 4-10% всех случаев. Выглядят как сыпь розового цвета, образующая округлости с неровными краями. Никак не тревожит больного;
Ревматические узлы. Образуются на поражённых суставах. Выглядят как подкожные образования от 5 мм до 2-3 см в диаметре, плотные и неподвижные, но безболезненные. Проявляются крайне редко и сохраняются около 2-х месяцев с момента начала течения болезни.
Специфическая симптоматика появляется только спустя 1-3 дня. Изредка встречаются симптомы поражения органов брюшной полости (боли в правом подреберье и т.д.), что свидетельствует о тяжёлом течении болезни и требует немедленной госпитализации).
Ревматизм у детей протекает в более мягкой форме или хронической, без особых симптомов. Отмечаются общее недомогание, учащённый пульс и боли в суставах, при движении болезненность не ощущается (т. н. «боли роста»). Если нет признаков поражения сердца, то болезнь редко заканчивается смертью, хотя при развитии кардита средняя продолжительность жизни заболевших в дальнейшем оказывается значительно сниженной.
Признаки ревматизма

К другим признакам ревматизма можно отнести:
Вторичность. Заболевание формируется в результате развития хронического очага уникальных стрептококков бета-гемолитиков. Поэтому проявления болезни возникают не сразу, а спустя определённый срок (несколько недель);
Полиэтиологичность. Болезнь вызывается как антителами лимфоцитов, так и токсинами, а также ферментативными веществами стрептококка;
Склонность к рецидивирующему течению. После первого протекания ревматизма в острой форме заболевание даже при успешном лечении переходит в хроническую форму с частыми рецидивами;
Монопатологичность. Для ревматизма, независимо от его этиологии, характерен специфический единый комплекс симптомов, свидетельствующих о поражении сердца, сосудов, хрящей и суставов. Сильнее всего страдает сердце, ткани которого разрушаются под воздействием антител. Механизм поражения также един;
Множество сопутствующих патологий. Некоторые врачи называют сопутствующие заболевания формами ревматизма. Это не совсем точно, к тому же проявляются они не у всех пациентов и не всегда. Среди них хорея (нервное заболевание), узловая эритема и другие;
Самостоятельное устранение симптоматики. Симптомы острого ревматизма проходят самостоятельно и так же стремительно, как и возникли (исключение составляют случаи тяжёлого течения, когда наблюдается острая сердечная недостаточность);
Непредсказуемость. Симптомы спадают спустя некоторый срок, но точно предсказать его невозможно. Даже на фоне курса лечения возникают рецидивы. Частота рецидивов также варьируется. Болезнь может «затихнуть» на долгий срок, а затем проявиться вновь, а может давать знать о себе каждый месяц. Длительность рецидива не поддаётся точному прогнозу;
Стремительность. Первые специфические симптомы развиваются стремительно и все разом;
Сложность диагностики. Ревматизм имеет схожие с другими заболеваниями проявления. Поскольку яркие симптомы, указывающие на патологию, встретить можно очень часто, ревматизм легко «проморгать». Например, при поражении суставов, с ревматоидным артритом, но это абсолютно другое заболевание, не имеющее отношения к ревматизму.
Диагностика ревматизма

Со стопроцентной точностью ни одна из диагностических манипуляций не укажет на наличие ревматизма. Только оценив в комплексе полученные данные, опытный специалист может сделать вывод о существовании болезни. Тем и сложна диагностика этого заболевания.
Диагностические мероприятия включают в себя ряд лабораторных и инструментальных исследований:
УЗИ-диагностика;
Кардиография (ЭКГ);
Анализы крови.
УЗИ
Ультразвуковое исследование сердца (также известное как ЭХОКГ) позволяет оценить состояние клапанов, а также способность к сокращению. По мере развития ревматизма растут изменения в деятельности сердца. Благодаря ЭХОКГ можно на ранних стадиях выявить пороки и вовремя предпринять необходимые действия.
Кардиография (ЭКГ)
Исследование позволяет уточнить степень обеспеченности питанием сердечной мышцы. ЭКГ выявляет малейшие нарушения сердечной деятельности и отображает их графически с помощью специального датчика. Эффективнее всего провести ряд кардиографических исследований в течение нескольких дней, потому как ревматизм — постоянное нарушение, и лучше всего изменения в работе сердца видны в динамике.
Изменения работы сердечной мышцы встречаются у подавляющего большинства пациентов с ревматизмом (до 90%).
Анализы
Для диагностики ревматизма производится забор венозной крови. Насторожить врача должны следующие показатели:
Лейкоцитоз – повышенное содержание лейкоцитов;
Белковые нарушения состава крови;
Наличие антител к стрептококкам;
Обнаружение антител к веществам-ферментам стрептококков (АСЛ-О);
Выявление специфического C-реактивного белка;
Снижение показателя гемоглобина;
Увеличение СОЭ.
Также врач при первичном осмотре может обнаружить симптомы полиартрита (отечность суставов, покраснение, суставы горячие на ощупь). В комплексе указанные диагностические манипуляции позволяют с высокой точностью установить диагноз «ревматизм».
Для постановки диагноза важно, чтобы имел место один из следующих комплексов симптомов:
Нарушение работы сердца (кардит) и выделение из крови больного антител против стрептококка;
Нарушение работы сердца и наличие двух лабораторных показателей, указывающих на ревматизм;
Нарушение работы сердца и ярко-выраженные внешние проявления (отечность суставов и др.);
Два специфических признака в анамнезе (воспаление суставов, нарушения работы сердца, малая хорея, кожные высыпания, ревматические узлы) и один неспецифический (нарушения сердечного ритма, гипертермия, изменения в лабораторных анализах по типу, указанному выше и др.);
Один специфический признак и три неспецифических.
Формы ревматизма и его классификация

Основная классификация, принятая врачами-ревматологами, включает в себя два вида ревматизма.
Острый ревматизм
Ревматизм в острой фазе чаще всего проявляется у молодых людей до 20 лет. Возбудитель — стрептококк. Сопряженность болезни с перенесённой инфекций верхних дыхательных путей заключается в запоздалом проявлении симптоматики (14-21 день).
Развивается острый ревматизм стремительно. Сначала проявляются симптомы общей интоксикации, как при простуде, что не позволяет сразу определить болезнь, затем спустя день-два появляются специфические симптомы (полиартрит, кардит, кожные высыпания и очень редко — узелки). Острая фаза длится, в среднем, до 3-х месяцев. Возможно и более длительное течение (до полугода). Наиболее опасно при остром ревматизме поражение сердца (кардит), т.к. в 1/4 всех случаев он способствует образованию порока сердца.
Хронический ревматизм
Для хронической формы характерно частое рецидивирующее течение, даже на фоне терапии. Обострения происходят в любое время года. Особенно часто в холодные сезоны (осень, зима). Такому же эффекту подвержены больные, проживающие в сырых или холодных квартирах. Обострения — несколько раз в год. Большинство пациентов (порядка 85%) — лица младше 40 лет.
Поражаются суставы и сердце. Течение заболевания тяжёлое и существенно снижает качество жизни. Пациент испытывает постоянные боли в суставах и сердце. После того, как острая фаза (рецидив) проходят, вялое течение может длиться несколько месяцев, а то и годами.
Классификация ревматизма
Ревматизм подразделяются на формы по критерию поражённой системы или органа:
Сердечная форма ревматизма. Иначе — ревмокардит. В данном случае поражаются мышечные структуры сердца. Может беспокоить пациента сильными болями, а может едва проявляться. Но разрушительные процессы всё равно будут идти. На первых стадиях течение практически незаметно и выявляется только с помощью ЭКГ. На поздних этапах формирования вызывает тяжёлые поражение сердца и острую сердечную недостаточность на фоне снижения питания мышц органа и, как следствие, упадка сократительной способности. Проявляется нарушениями сердечного ритма (тахикардия) и выявляется посредством УЗИ (ЭХОКГ);
Суставная форма ревматизма. Может существовать, как самостоятельное клиническое проявление ревматизма, или в совокупности с поражением сердца. При этой форме болезни страдают крупные суставы. На поздней стадии в процесс вовлекаются и мелкие суставы. При ревматизме под воздействием антител лимфоцитов и ферментов стрептококка разрушается суставная сумка и сам хрящ. Поэтому диагностика проблем не представляет: сустав выглядит сильно распухшим и красным. Пациент не может двигать поражёнными конечностями, поскольку возникают сильные боли. Для острой фазы суставной формы характерно повышение температуры тела до 38-39 °C;
Поражение нервной системы. Неврологическая форма встречается несколько реже. При этой форме болезни происходит поражение клеток-нейронов коры мозга, отвечающих за двигательную активность. Их непроизвольная стимуляция активными веществами приводит к тому, что у больного возникают спонтанные неконтролируемые мышечные движения. Проявляется это подергиванием конечностей и гримасами. Форма крайне неприятна, поскольку усложняет социальную жизнь человека и мешает самообслуживанию в быту. Симптомы длятся от 2 до 4 недель. Во сне проявления отсутствуют;
Лёгочная форма. Проявляется в комплексе с поражением суставов и сердца, однако присутствует крайне редко (около 1-3% общего числа клинических случаев). Развивается в форме плеврита или бронхита;
Кожная форма. Проявляет себя кожными высыпаниями, либо ревматическими узелками. Встречается не более чем в 5% случаев;
Офтальмологическая форма. Диагностируется только в комплексе с «классическими» симптомами ревматизма. Заключается в поражении сетчатки (ретинит), либо иных структур глаза (ирит, иридоциклит и т.д.). Может стать причиной полной, либо частичной потери зрения.
Осложнения ревматизма
Осложнения перенесённого ревматизма включают в себя:
Хроническое рецидивирующее течение. Заболевание можете перейти в хроническую форму;
Развитие сердечных пороков. Формирование пороков встречается в 25% случаев перенесённой острой фазы патологии. Порок затрагивает основные мышечные структуры сердца и приводит к снижению качества работы органа;
Хроническая сердечная недостаточность. Сердце, будучи поражённым ревматизмом, перестаёт справляться со своими функциями. Могут иметь место диффузные изменения, снижение сердечной сократимости и нарушения ритма;
Тромбоэмболические и ишемические нарушения. В результате могут возникать очаги разрывов или закупорки (инсульты) кровеносных сосудов, в том числе сетчатки глаза, почечных артерий и т.д.;
Воспаление сердечных оболочек. Носит инфекционный характер и может представлять непосредственную опасность жизни больного.
Как лечить ревматизм?
Бициллин
Ревматизм — патология, имеющая смешанную иммунно-бактериологическую природу. Поэтому она сложна в лечении и полностью практически не излечивается. Поскольку первоисточником болезни выступает стрептококковая бактерия (а иммунная реакция вторична и является ответом на «атаку» чужеродного организма), основная задача лечения состоит в устранении бактерий и скорейшем выведении продуктов их жизнедеятельности и распада.
Главным (и основным) препаратом для борьбы с возбудителем заболевания является бициллин (представляет собой антибиотик пенициллинового ряда, обладает более длительным действием, чем обычный пенициллин).
Первая (активная) фаза антибактериальной терапии длится от 10 до 14 дней. Как показывают исследования, меньший срок нецелесообразен, поскольку инфекция сохраняется, а больший — неэффективен, поскольку стрептококк начинает вырабатывать вещества, разрушающие антибиотик, а антибиотик становится пагубен для самого пациента.
Следом начинается вторая (пассивная) фаза. Спустя три недели с момента окончания перорального приёма бициллина пациенту внутримышечно вводится этот же препарат. Такое лечение должно продолжаться в течение 5-6 лет (1 инъекция каждые 3 недели) для снижения вероятности рецидива и предотвращения возможных осложнений на сердце.
Гормональные препараты
При лечении тяжело протекающих форм ревматизма применяется преднизолон в максимально допустимой дозировке, по назначению врача.
Общие рекомендации
Если заболевание протекает легко, назначается полупостельный режим сроком до 10 дней. Если имеет место тяжёлое течение, необходимо исключить любую двигательную активность, потому как она усугубляет процесс. Назначается постельный режим сроком до месяца.
Для оценки эффективности лечения прибегают к лабораторным анализам. Как только показатели приближаются к нормальным значениям, постельный режим можно отменять. Если болезнь проходит тяжёло, с выраженными нарушениями сердечного ритма, болями в суставах, необходимо стационарное лечение, которое длится до двух месяцев.
Инвалидность при ревматизме

Единого перечня заболеваний, при которых больному гарантированно будет установлена степень инвалидности, нет.
Врачебные комиссии определяют группу инвалидности, исходя из трёх основных критериев:
Способности к самостоятельному бытовому обслуживанию;
Общего состояния здоровья и качества жизни;
Трудоспособности и возможности трудоустройства.
В зависимости от тяжести течения ревматизма, способность к самообслуживанию, как и к самостоятельному движению, может резко упасть. Многие факторы труда способны вызвать обострение у пациентов, например, работа, связанная с физическими нагрузками или высокой двигательной активностью. Качество жизни определяется частотой рецидивов и тяжестью их протекания.
Исходя их этих критериев, медицинские комиссии назначают больным либо третью, либо вторую группу инвалидности. Существуют редкие случаи назначения первой группы.
III группа назначается, если ярко выраженные функциональные нарушения отсутствуют, больной способен сам себя обслуживать, а проявления рецидивов случаются не более 3-х раз в год. Ограничения трудоспособности в этом случае минимальны и касаются только физических нагрузок и иммобилизации в периоды обострений.
II группа может быть назначена, если у больного наличествуют яркие проявления ревматизма. Обострения частые (более 3-х раз в год), способность к самообслуживанию снижена в периоды обострений. Трудоустройство допустимо на места, где не требуется постоянная физическая активность, отсутствуют сырость и холод.
I группа назначается в случае тяжёлых функциональных нарушений. Обострения частые и носят затяжной характер. Даже в периоды ремиссии симптомы сохраняются и проявляются в форме болей в суставах и сердце. Трудоспособность существенно нарушена, периоды невозможности работать составляют от 3-х месяцев до полугода.
Профилактика ревматизма
Предупреждение начальной стрептококковой инфекции – это единственно возможная мера профилактики ревматизма. Если своевременно начать лечение антибиотиками, то вероятность развития заболевания сводится к минимуму.
Профилактические мероприятия позволяют снизить вероятность заболевания:
Повышение иммунитета. Основная причина возникновения ревматизма — проникновение стрептококковое инфекции с током крови к органам и системам. Чаще всего, причиной беспрепятственного проникновения инфекции является сниженный иммунитет, неспособный вовремя подавить активность возбудителя. Для укрепления иммунной системы требуется правильный витаминизированный рацион и правильный отдых;
Избегание контакта со стрептококком. Следует соблюдать правила личной гигиены и по возможности стараться реже болеть инфекционными заболеваниями. Также следует исключить контакт с заражёнными стрептококковой инфекцией людьми;
Своевременное лечение простудных заболеваний. Формированию ревматизма способствует не только неоднократный контакт с бактерией-возбудителем, но и длительный период без лечения. При первых симптомах простуды нужно срочно обращаться к врачу. Тем более эта рекомендация касается лиц с подтверждённым стрептококковым поражением или уже перенёсших болезнь ранее;
Профилактическая санация после контакта с возбудителем. Рекомендован приём бициллина в адекватной дозировке (1,5 млн. единиц однократно, внутримышечно).
Таким образом, ревматизм имеет комплексный характер, как в плане этиологии, так и в плане симптоматики. Болезнь недостаточно хорошо изучена, поэтому существуют сложности с постановкой верного диагноза, а также излечивается она не полностью.
Однако современные методы лечения позволяют устранить негативные проявления патологии, минимизировать опасность для жизни и вредные последствия, а также обеспечить высокое качество жизни больных ревматизмом.






