Сиалоаденит: причины, симптомы и лечение
Что такое сиалоаденит?
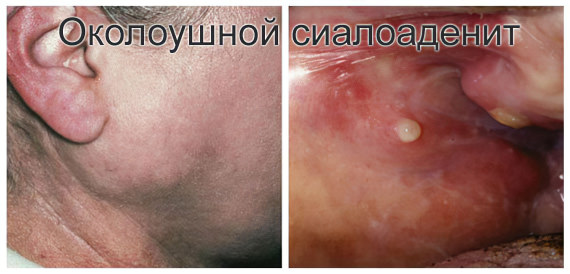
Сиалоаденит – это воспаление слюнных желёз (одной или нескольких). Процесс сопровождается отечностью лицевых тканей, гиперемией устья поражённой железы, болью и рядом других симптомов. Отсутствие терапии или её неверный подбор приводит к нагноению, уплотнению и сужению протока, формированию опухоли.
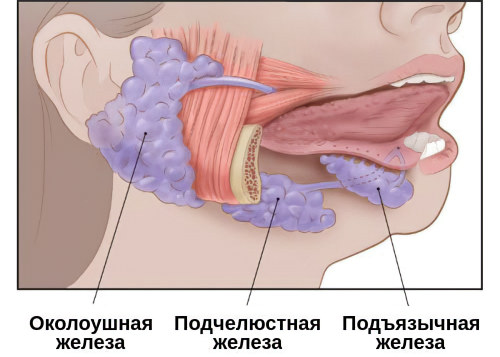
Сиалоаденит не имеет возрастных ограничений. Его диагностируют как у детей от года и старше, так и у пожилых людей. Заболевание встречается часто, на его долю приходится от 42% до 54% всех патологий слюнных желёз. В первую очередь страдают железы, расположенные около ушей и под челюстью, реже – под языком.
Причины сиалоаденита
Различают сиалоадениты специфические и неспецифические.
Провокаторами специфического воспаления становятся:
Микобактерии туберкулёза;
Актиномицеты – лучистые грибы, возбудители актиномикоза;
Бледные трепонемы – возбудители сифилиса.
Неспецифические сиалоадениты могут иметь бактериальную и вирусную природу:
Бактериальное поражение слюнных желёз происходит при распространении патогенной флоры из инфекционного очага (острого или хронического). Это может быть кариес, периодонтит, пульпит, пародонтит и пр. Высеиваемые бактерии: стрептококки, стафилококки, колибактерии, анаэробная флора. Спровоцировать сиалоаденит может воспаление миндалин или лёгких, пневмония, расположенные на лице карбункулы и фурункулы, конъюнктивит, абсцесс ротовой полости. Бактерии из основного источника попадают в слюнные железы гематогенным или лимфогенным путём.
Если воспалённая область располагается рядом со слюнной железой, то может развиться контактный сиалоаденит. Его провокаторами становятся флегмоны в области лица и шеи или воспалённые лимфатические узлы.
Вирусный сиалоаденит. Его вызывают следующие инфекционные агенты: вирус Эпштейн-Барр, цитомегаловирус, герпесвирусы, аденовирусы. Вирусы проникают в ткани железы через её выводной проток. Факторами риска становятся: снижение защитных сил организма, застой слюной жидкости, её высокая вязкость.
-
Инородное тело также может стать причиной сиалоаденита, которое нарушает процесс выделения слюны. Это могут быть косточки, семечки, зёрна. Отдельным заболеванием является сиалолитиаз, при котором в слюнных железах формируются камни, закупоривающие протоки.
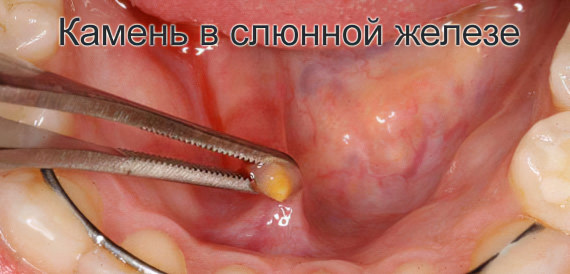
Эпидемический паротит. Сиалоаденит может быт осложнением данного заболевания. Возбудителем свинки является парамиксовирус, который провоцирует воспаление не только околоушных, но и других желез: семенников, поджелудочной и пр.
Факторы риска
Факторы, способные спровоцировать сиалоаденит:
Прохождение химио- и лучевой терапии;
Ксеростомия – симптом сухости во рту;
Вынужденный постельный режим, которого человек придерживается из-за болезни;
Перенесённые операции;
Нарушение обменных процессов в организме, сопровождающееся образованием камней, способных затруднять отхождение слюны.
Симптомы сиалоаденита требуют обращения к специалисту. Самолечение недопустимо.
Симптомы
Клинические проявления болезни зависят от того, какая именно железа подверглась воспалению. В организме есть 2 типа желез: малые и большие. Первые находятся в слизистых тканях неба, щек и губ. Ко второму типу относятся железы, расположенные под челюстями и языком, а также около ушей.
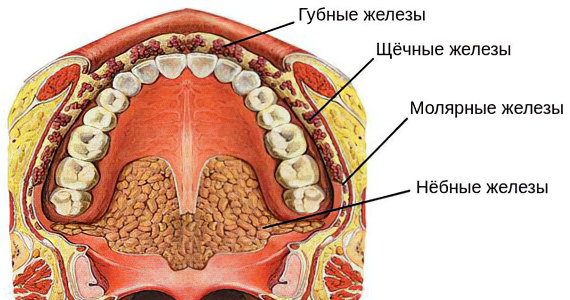
Если воспаляются железы, находящиеся под челюстью, симптомы будут следующими:
Увеличение поражённой железы, что внешне проявляется в виде отёка тканей;
Боль под челюстью. Она становится интенсивней во время еды;
Гипертермическая реакция (возможно её отсутствие);
Привкус гноя или соли.
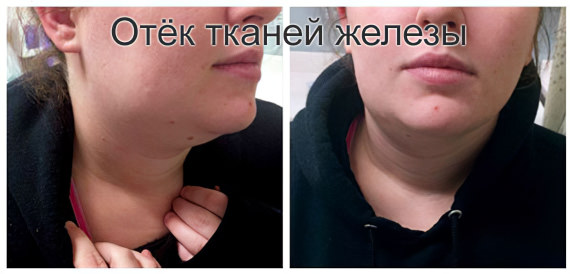
Пальпация поражённой области позволяет прощупать железу, даёт представление о месте её расположения. Если ранее пациент уже страдал от сиалоаденита, то железа двигаться не будет, так как она спаяна с расположенными вокруг неё тканями. Рядом можно обнаружить воспалённые лимфатические узлы. Видимая часть протока, отвечающего за выведение слюны, краснеет, отекает, отзывается болью при нажатии.
При воспалении железы, расположенной под языком, симптомы практически не отличаются. Иногда пациенты отмечают более интенсивные болевые ощущения, но видимые симптомы поражения могут отсутствовать, за исключением покраснения и отёка места выходных протоков.
Если поражению подвергаются железы, расположенные рядом с ушами, клинические проявления болезни будут следующими:
Лицо становится асимметричным, отекает;
Кожа в воспалённой области краснеет;
Повышается температура тела;
Слизистые оболочки ротовой полости пересыхают;
При пальпации поражённой зоны человек жалуется на боль;
Выходное отверстие протока красное, отечное (располагается оно с внутренней стороны щеки в проекции первого жевательного зуба). Возможно отхождение слизи с гноем;
При нажатии на железу во рту появляется слюна, которая утрачивает прозрачность, может содержать гнойные массы.
Стадии
Особенности развития сиалоаденита можно представить на примере сиалолитиаза. Болезнь всегда претерпевает 3 стадии:
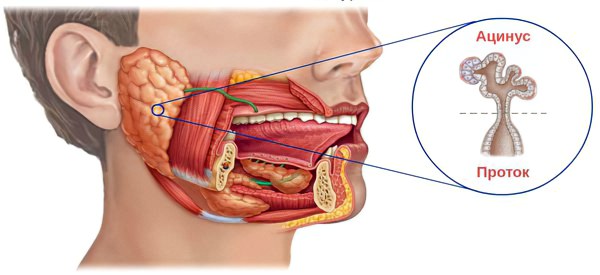
Первая стадия не сопровождается выраженной симптоматикой. Однако отёчность тканей присутствует уже в этот период. Рядом с протоками лимфа застаивается, ткани становятся рыхлыми, набухают. Сосуды наливаются кровью, увеличиваются в размерах. На этой стадии концевые отделы железы (ацинусы) не повреждены, но воспалены. Расположенные внутри неё ходы расширяются. На фоне патологического процесса коллагеновые волокна приобретают повышенную плотность.
Вторая стадия имеет более выраженную симптоматику:
Ацинусы, отвечающие за продукцию слюны, страдают от нарушения питания, уменьшаются в размерах;
В остове железы скапливаются клеточные элементы, содержащие кровь и плазму;
В области выводных протоков разрастается плотная соединительная ткань. Чем дольше сохраняется воспаление, тем интенсивнее фиброзные изменения;
Протоки закупориваются отмершим эпителием и погибшими лимфоцитами.
Третья стадия характеризуется атрофией железы, происходит замещение её клеток соединительными волокнами, появляются новые сосуды. Часть протоков расширяется, преобразуясь в кисты, а часть становится уже, так как на них давят огрубевшие ткани.
Осложнения заболевания
Отсутствие лечения может стать причиной развития следующих осложнений:
Формирование абсцесса – гнойного очага с локализацией в железе. Развивается осложнение при присоединении пиогенной флоры.
Склероз тканей, при котором железистые клетки трансформируются в соединительнотканные. Толчком к этим изменениям становятся регулярные обострения болезни. Железа, претерпевшая перерождение тканей, перестаёт секретировать слюну, что становится причиной сухости и дискомфорта во рту.
Формирование опухолевого новообразования: карциномы в плеоморфной аденоме, аденокистозного или мукоэпидермоидного рака.
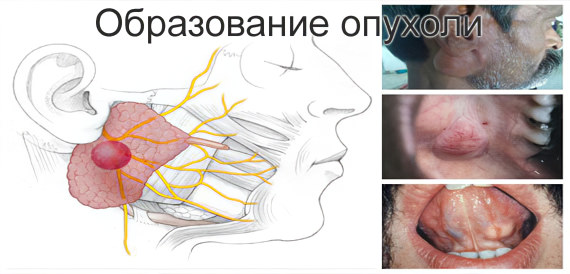
Спровоцировать развитие опухоли, как злокачественной, так и доброкачественной, может хронический сиалоаденит. Данные, с достоверностью 100%, что рак развивается именно на фоне воспаления, отсутствуют. Однако учёные не исключают, что заболевание может стать толчком к перерождению клеток.
Доброкачественные новообразования
Плеоморфная аденома встречается чаще остальных железистых новообразований. Излюбленным местом её локализации являются большие слюнные железы:
75% случаев – железы околоушные;
13% случаев – железы под челюстями и под языком.
Лишь в 12% случаев в патологический процесс вовлекаются малые железы, преимущественно те, которые локализуются на верхнем небе. Опухоль узловая, может быть мягкой или плотной. Диаметр новообразования варьируется в пределах 1-6 см. При вскрытии внутри обнаруживается беловатая масса со слизью и частичками хрящевой ткани.
Миоэпителома представлена зрелыми миоэпителиоцитами – сократительными элементами, схожими по функции с мышечными клетками.
Диагностируют данный тип опухоли редко – не чаще, чем в 4% случаев. Новообразование узловатое, имеет неправильную форму. При вскрытии внутри обнаруживаются ткани белесоватого цвета.
Аденолимфома достаточно распространена в общей структуре опухолей слюнных желёз. Её особенностью является локализация в железах, расположенных около ушных раковин. Она узловая, имеет чёткие границы. Новообразование покрыто капсулой, размеры достигают 20-50 мм в диаметре. При вскрытии визуализируются кисты бело-серого цвета, внутри которых находится серозный экссудат.
Онкоцитома встречается редко, локализуется в железах, расположенных около ушей. Чаще всего опухоль представлена одним узлом, хотя встречаются и такие, которые состоят из нескольких кист. При вскрытии обнаруживаются ткани буро-коричневого окраса.
Злокачественные новообразования
Мукоэпидермоидный рак встречается чаще остальных новообразований. Он представляет собой один из подвидов карциномы слюнных желёз. Локализуется преимущественно в железах, расположенных около ушей, либо в области неба. Опухоль имеет чёткое ограничение, иногда заключена в капсулу. Внутри неё находятся многочисленные кисты. Текстура узла варьируется. Он может быть плотным, мягким, хрящеобразным и даже каменистым. Чаще всего узел круглый или овальный, но встречаются и бугристые новообразования.
На цилиндрому (аденокистозный рак) приходится 1-10% всех случаев карцином слюнных желёз. Преимущественно она развивается из клеток нёбных и околоушных слюнных желёз, реже страдают железы, расположенные под челюстью и ушами.
Опухоль узловая. В размере она достигает 1-5 см. При вскрытии обнаруживаются сероватые или серовато-жёлтые клетки. Четкого ограничения у новообразования нет.
Плеоморфная аденокарцинома – это самостоятельная смешанная опухоль, представленная несколькими узлами, с размытыми границами.
Диагностика
Клинические методы
Врач опрашивает пациента о его жалобах, собирает анамнез, выясняет, имеются ли у него другие заболевания. Зачастую именно они становятся провокаторами первичного или повторного воспаления слюнных желёз. Важно выяснить, страдали ли от сиалоаденита кровные родственники пациента.
Затем доктор осматривает воспалённый участок, определяет интенсивность отёка, форму и размеры поражённой железы, сравнивает её со здоровой. Если пациент ранее уже страдал от сиалоаденита, железа спаяна с окружающими тканями, хуже выполняет свою функцию.
Следующим пунктом становится осмотр выводного протока. Возможно обнаружение камней, перекрывающих его устье. Уточняются изменения, которым подвергся проток. Необходимо определить, есть ли у слюны возможность выходить в ротовую полость. Для этого выполняют массаж железы и оценивают особенности выделяемой жидкости.
Лабораторная диагностика
Предполагает сдачу крови, мочи и слюны на анализ. На воспаление указывает повышение лейкоцитов. Следует оценить уровень сахара в крови, а также количество солей в урине.
Увеличенное значение лейкоцитов можно обнаружить в слюне. Иногда в ней высеиваются бактерии и песок. Невооруженным глазом можно увидеть гной. Изучение слюны имеет решающее значение в диагностике сиалоаденита.
Инструментальная диагностика
Предполагает проведение сиалографии – рентгенограмма слюнных желёз. С её помощью выявляют камни в структуре органа или в протоках. Также применяется сиалография с контрастным веществом. Она даст информацию не только о наличии камней, но и о размерах протока, сформировавшихся кистах и иных новообразованиях.
Дигитальная динамическая сиалография является передовым методом исследования. Она позволяет определить, имеется ли наложение костных частей челюсти, определить состояние мягких тканей железы, проследить ток слюны по протокам. Преимуществом этого метода является сниженная лучевая нагрузка на организм.
КТ или МРТ позволяет обнаружить небольшие камни.
УЗИ позволяет получить информацию о структуре слюнных желёз, выявить участки, подвергшиеся склерозу, визуализировать инородные тела и конкременты, уточнить место их расположения.
Термосиалография используется для оценки изменений температуры железы. Этот метод служит для оценки динамики состояния пациента на фоне проводимой терапии.
Биопсия назначается в тех случаях, если были обнаружены кисты в структуре железы. Процедура проводится под контролем УЗИ.
Сиалоэндоскопия считается одной из широко применяемых методов диагностики. Врач получает возможность оценить состояние железы и её протоков, не только крупных, но и мелких. Зачастую удаётся осмотреть протоки 4-5 порядка. Преимуществом метода является то, что во время его проведения врач расширить суженный проток, промыть его, осуществить забор материала для дальнейшего изучения. Визуализация цвета и эластичности стенок протоков, обнаружение причины воспаления – всё это даёт ценную информацию, позволяющую назначить эффективное лечение. При использовании эндоскопа во время операции, можно устранить причину сиалоаденита с минимальным ущербом для здоровья и самочувствия пациента.
Лечение сиалоаденита
В зависимости от состояния пациента, определяется тактика его дальнейшего ведения. Терапия может проводиться как в амбулаторных условиях, так и в стационаре. Возможно применение консервативных методов лечения и проведение оперативного вмешательства.
Консервативные методы лечения
Базовые мероприятия:
Активизация защитных сил организма. Пациенту подбирают витаминно-минеральные комплексы, дают рекомендации по коррекции образа жизни, составляют рацион. Важно нормализовать режимные моменты, уделять достаточно времени на сон. Возможно назначение растительных препаратов (сок подорожника, настойка календулы, сироп шиповника и пр.).
Нормализация обменных процессов в железистой ткани, сохранение её неповреждённых клеток. С этой целью применяют бактериофаг – стафилококковый анатоксин. Для восстановления повреждённых клеточных стенок используют альфа-токоферол. Нормализовать метаболизм в органе помогают новокаиновые блокады А. В. Вишневского. Для лучшего результата их сочетают с компрессами на основе гепарина натрия и диметилсульфоксида. Такой комплекс позволяет снять боль, уничтожить микробную флору, ускорить восстановление тканей. Для быстрого и эффективного лечения раствор димексида в концентрации 30% вводят непосредственно в проток. При паренхиматозном типе сиалоаденита применяют раствор пирогенала. Его использование препятствует спаечному процессу и не даёт тканям рубцеваться. Параллельно происходит нормализация выделения и оттока слюны.
Лечение сопутствующих заболеваний. Это является важной мерой, позволяющей остановить прогрессирование сиалоаденита и предупредить рецидив.
Физиотерапия. Действенным методом является электрофорез с раствором лизоцима или аскорбиновой кислоты в концентрации 1%. Использование лазеротерапии способствует улучшению питания тканей железы, предотвращает рецидивы. Максимального положительного эффекта удаётся добиться при внутрипротоковом применении лазера.
Гирудотерапия. Этот метод направлен на повышение защитных сил организма, на снятие воспаления, на уменьшение отёка, растворение тромбов, нормализацию кровяного давления. Его применяют с целью остановки склерозирования тканей. Он эффективен при интерстициальном сиаладените. Пациентам с хроническим паренхиматозным воспалением слюнной железы и с синдромом Шегрена гирудотерапию назначают с осторожностью.
Приём антибиотиков является обязательным условием при остром и хроническом сиалоадените в стадии обострения. Препаратами выбора становятся пенициллины. Они не оказывают на организм токсического влияния, хорошо изучены их противопоказания и побочные эффекты, что позволяет добиться желаемого результата без вреда для здоровья пациента.
Если человек жалуется на сильную боль, ему назначают нестероидные противовоспалительные средства.
Операция
Если консервативная терапия не позволяет решить проблему сиалоаденита, прибегают к хирургическому вмешательству.
В ходе операции врач может удалить камень или другое инородное тело, мешающее нормальному оттоку слюны.
Вмешательство при неосложнённой форме болезни проводится в условиях амбулатории стоматологом-хирургом. В качестве обезболивающего средства используют местную анестезию. После удаления камня выполняют антисептическую обработку. Затем пациенту назначают антибиотики, обезболивающие и другие препараты, направленные на полноценное восстановление. Пациента наблюдают на протяжении нескольких дней после операции. Иногда назначают повторную процедуру, направленную на расширение протока (бужирование).
Эндоскопия является приоритетным методом оперативного вмешательства. С помощью современных эндоскопов удаётся добиться минимальной травматичности, даже при проработке самых мелких протоков железы. С их помощью врачи досконально осматривают орган, берут материал для дальнейшего изучения, дробят и удаляют камни. Несомненным преимуществом метода является сохранение эстетики шеи и лица, отсутствие на них видимых дефектов после операции.
Удаление органа возможно в крайних случаях. Если заболевание неоднократно рецидивирует, ткань железы претерпевает необратимые изменения. Её клетки замещаются соединительными тяжами, происходит отмирание некоторых участков. Чаще всего необходимость в резекции возникает при формировании конкремента в теле железы. Однако современные методики в большинстве случаев позволяют отказаться от её полного удаления.
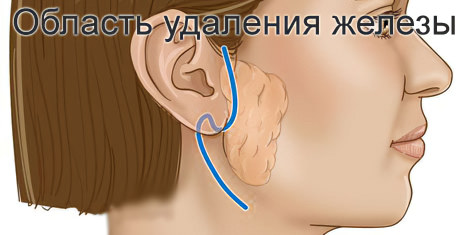
Профилактика и прогноз
Если пациент вовремя обращается за медицинской помощью и получает правильное лечение, то полноценное выздоровление гарантировано. Однако от рецидивов на 100% застраховаться невозможно. Обострения могут случаться до 2 раз в год, чаще всего осенью и весной.
Профилактика сиалоаденита предполагает ведение ЗОЖ, занятия спортом, правильное питание, отказ от алкоголя и табака. К специфическим мерам предупреждения болезни относят своевременное лечение инфекций ЛОР-органов и ротовой полости. Именно они являются главными провоцирующими факторами воспаления слюнных желёз. В целом, необходимо санировать все очаги хронической инфекции в организме, что позволит избежать снижения иммунитета. Здоровому организму намного легче справиться с воспалением, чем ослабленному. Следует избегать переохлаждения и стрессов. Осенью и весной можно принимать витамины.
Ощущение сухости во рту, боль в области слюнных желёз и другие симптомы, сопровождающие сиалоаденит, требуют обращения к врачу. Промедление влечёт за собой прогрессирование болезни и развитие осложнений.







