Эндопротезирование тазобедренного сустава: преимущества и недостатки, виды
Содержание:
- Структура тазобедренного сустава
- Зачем нужно эндопротезирование?
- Противопоказания к операции
- Виды и типы эндопротезов
- Цементное и бесцементное эндопротезирование
- Подготовка к операции
- Что происходит во время операции?
- Возможные осложнения
- Реальные результаты
- Реабилитация после энопротезирования
- Этого нельзя делать никогда!
Эндопротезирование тазобедренного сустава – это один из самых современных методов оперативного лечения заболеваний опорно-двигательного аппарата. В ходе операции патологически изменённые ткани структур, входящих в состав тазобедренного сочленения, заменяются искусственными протезами.
Структура и функционирование тазобедренного сустава
Тазобедренный сустав считается самым крупным сочленением костей человеческого организма. Нагрузки, которые ему приходится испытывать в процессе жизнедеятельности, очень большие. Ведь он соединяет обе нижние конечности с тазом.
В образовании тазобедренного сустава участвуют:
Головка бедренной кости – шарообразный верхний конец бедра;
Вертлужная впадина – углубление тазовых костей в виде воронки, в которой зафиксирована головка бедра;
Суставной хрящ – мягкая хрящевая ткань с желеобразной смазкой, облегчающая выполнение движений;
Внутрисуставная (синовиальная) жидкость – желеобразная масса, осуществляющая питание хряща и смягчающая трение между суставными поверхностями;
Связочный аппарат и капсула сустава – плотная соединительная ткань, удерживающая суставные поверхности и обеспечивающая стабильность тазобедренного сустава.
Мышцы и их сухожилия, крепящиеся в области тазобедренного сустава, сокращаясь, обеспечивают движения в нём. Здоровый тазобедренный сустав достаточно мобильный, и производит движения практически во всех плоскостях и направлениях. Этого объёма движений достаточно, чтобы адекватно обеспечить функцию опоры, ходьбы и выполнения силовых упражнений.
Почему может потребоваться эндопротезирование?
Вполне естественно, что к выполнению замены тазобедренного сустава искусственным протезом должны быть весомые показания. В их основе лежит такое разрушение компонентов сочленения, при котором человек либо испытывает мучительную боль, либо не в состоянии выполнять элементарные движения поражённой конечностью. Другими словами, сустав перестаёт соответствовать своему физиологическому предназначению и становится ненужной частью организма, так как резко ухудшает качество жизни. В таких случаях эндопротезирование является единственным выходом их ситуации.
Среди заболеваний, способных спровоцировать деструктивные изменения суставных структур, чаще всего встречаются:
Деформирующий остеоартроз тазобедренного сочленения (коксартроз), возникающий одновременно с обеих сторон при 2 и 3 степени заболевания;
Коксартроз 3 степени с деформацией одного сустава;
Односторонний деформирующий артроз тазобедренного сочленения 2-3 степеней в сочетании с анкилозом (полной обездвиженностью) коленного или голеностопного сустава поражённой конечности;
Поражение одного тазобедренного сустава коксартрозом 2-3 степени в сочетании с анкилозом такого же сочленения с противоположной стороны;
Одно- и двухсторонний анкилоз тазобедренных суставов при болезни Бехтерева и ревматоидном артрите;
Разрушение головки бедренной кости (асептический некроз), обусловленный травмами или нарушением кровообращения;
Травматические повреждения головки и шейки бедренной кости в виде перелома или ложного сустава у лиц старше 70-летнего возраста;
Злокачественные опухоли в области голеностопного сустава, требующие оперативного лечения. После резекции опухоли выполняется одномоментное эндопротезирование.
Производить замену тазобедренного сустава искусственным протезом целесообразно только в том случае, если структура и функции сустава настолько нарушены, что двигательная активность и ходьба становятся практически невозможными. При этом обязательно должны учитываться фактические возможности выполнения и польза от операции в каждом конкретном случае!
Противопоказания к операции

К сожалению, людям, нуждающимся в эндопротезировании тазобедренного сустава, далеко не всегда можно выполнить такое вмешательство.
К основным ограничениям можно отнести:
Клинические случаи, когда человек по любым причинам неспособен к самостоятельному передвижению. Выполненное эндопротезирование у них не ликвидирует имеющийся дефект и поэтому считается нецелесообразным;
Хроническая патология, находящая в стадии декомпенсации (сердечная недостаточность, тяжёлые пороки сердца и аритмии, нарушения мозгового кровообращения с неврологическим дефицитом, печёночно-почечная недостаточность). Операция сопряжена с высоким риском усугубления имеющихся проблем;
Хроническая патология лёгких, сопровождающаяся выраженной вентиляционной и дыхательной недостаточностью (астма, пневмосклероз, бронхоэктатическая болезнь, эмфизема);
Любые воспалительные процессы кожи, мягких тканей или костей в области тазобедренного сустава;
Очаги хронической инфекции в организме, требующие санационных мероприятий;
Септические состояния и реакции. Операция не выполняется даже тем больным, которые в течение нескольких лет перенесли сепсис, так как существует высокий риск нагноения протеза;
Парез и паралич конечности, подлежащей эндопротезированию;
Выраженный остеопороз и недостаточная прочность костной ткани. Такие пациенты даже после идеально выполненной операции могут сломать бедренную кость или кости таза в процессе обычной ходьбы;
Выраженная перекрестная аллергия на различные медикаментозные средства;
Патологические состояния, сопровождающиеся отсутствием в бедренной кости костномозгового канала.
Виды и типы эндопротезов
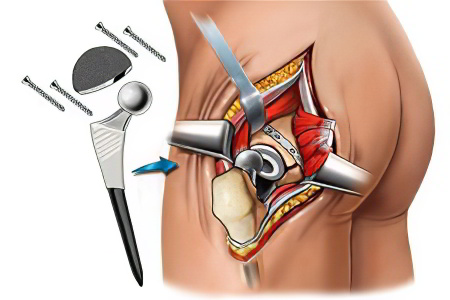
Эндопротез, которым будет замещен патологически изменённый тазобедренный сустав, должен обладать достаточной прочностью, надёжностью фиксации, высокими функциональными способностями и быть достаточно инертным по отношению к тканям человеческого организма. Всем этим требованиям отвечают изделия, изготовленные из высококачественных металлических сплавов, полимеров и керамики. Как правило, один эндопротез содержит в себе сочетание всех этих материалов. Это связано с тем, что по своему внешнему виду и качествам изделие должно напоминать тазобедренный сустав человека.
Его компоненты представлены:
Чашкой эндопротеза. Это та часть, которая должна замещать вертлужную впадину тазовых костей. Её обычно изготавливают из керамики. Но существуют чашки из полимерных материалов;
Головкой протеза. Она представляет собой металлическую шарообразную деталь, покрытую полимером. Таким способом удаётся достичь максимально мягкого скольжения при вращении головки в чашке протеза во время выполнения движений конечностью;
Ножкой протеза. Она изготавливается исключительно из металла, поскольку испытывает самые большие нагрузки по сравнению с другими частями эндопротеза. Если головка протеза имитирует головку бедренной кости, то его ножка замещает шейку и верхнюю треть бедренной кости.
Ещё одной принципиально важной рубрикой в классификации изделий для протезирования тазобедренного сустава является их разделение на однополюсные и двухполюсные. Первый вид представлен исключительно ножкой и головкой, которыми замещаются соответствующие структуры бедренной кости. В этом случае сустав будет представлен искусственной нижней частью и естественной вертлужной впадиной. Такие вмешательства широко выполнялись раньше. В связи с плохими функциональными результатами и большим числом разрушений вертлужной впадины с проваливанием эндопротеза в полость таза современными ортопедами практически не выполняются такие операции.
Двухполюсные эндопротезы чаще называют тотальными. Это значит, что состав изделия представлен не только той частью, которая протезирует бедренную кость, но и чашкой, выполняющей роль вертлужной впадины. Такие эндопротезы отлично фиксируются в костных тканях и максимально адаптированы, что значительно повышает результативность операции и уменьшает количество осложнений. Особенно это актуально при выполнении эндопротезирования у пожилых людей с явлениями остеопороза и у молодых физически активных лиц.
Срок службы и потенциальной эксплуатации тазобедренного эндопротеза зависит от качества материалов, из которых он изготовлен. Наиболее крепкими считаются металлические эндопротезы, которые служат около 20 лет. Но они обладают менее впечатляющими функциональными результатами в отношении двигательной активности поражённой конечности. Самые оптимальные протезы по соотношению двигательная активность/срок службы – это тотальные эндопротезы, которые изготавливаются из металла, полимеров и керамики.
Цементное и бесцементное эндопротезирование
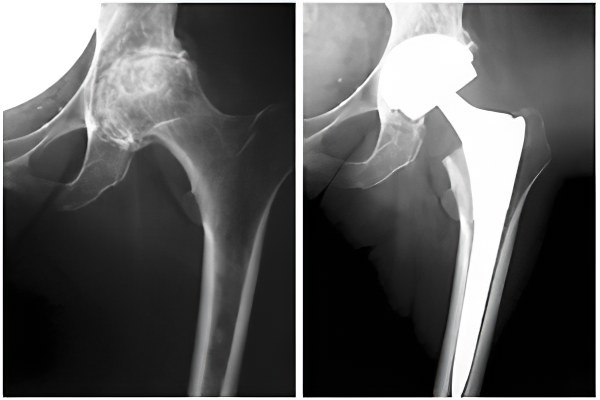
Очень актуальным вопросом, как для специалистов, так и для их пациентов, считается выбор способа фиксации эндопротеза. В этом отношении всё не так просто. Ведь металлические и керамические материалы должны быть прочно соединены с костями. Только при соблюдении этого условия возможно выполнение функций опоры и ходьбы больной конечностью.
Определив правильный тип эндопротеза и его размер, врач осуществляет выбор метода соединения протеза с тканями в ходе оперативного вмешательства, руководствуясь такими тактическими решениями:
Фиксация эндопротеза при помощи цемента – специального биологического клея, который после застывания будет прочно соединять костные ткани со структурами эндопротеза;
Бесцементная фиксация. Эти изделия имеют специальную конструкцию и устроены таким образом, что на их поверхности есть множество мелких выступов, углублений, неровностей и отверстий. Со временем костная ткань прорастает в них, и протезированная кость становится единым целым с эндопротезом;
Гибридная или смешанная фиксация. Предполагает сочетание цементного и бесцементного способов. При этом ножка фиксируется в бедренной кости при помощи цемента, а чашка ввинчивается в вертлужную впадину.
Многолетние наблюдения специалистов за больными после подобных вмешательств позволили сделать такие практические выводы:
Цемент при остывании создаёт очень высокую температуру. Это приводит к ускорению деструкции окружающих костных тканей, что может стать причиной несостоятельности протеза и его проваливания в полость таза;
Цементная фиксация ускоряет реабилитацию и сокращает сроки восстановления больных, но её использование ограничено у больных с остеопорозом и пожилых людей;
Бесцементное эндопротезирование сопряжено с удлинением сроков полноценной реабилитации. Больные намного дольше должны соблюдать ограниченный двигательный режим в связи с высоким риском нарушения стабильности протеза;
Самым оптимальным считается эндопротезирование сочетанными способами фиксации разных частей изделия. Это правило является золотым стандартом лечебной тактики для пациентов всех возрастных групп.
Подготовка к операции
Все пациенты, нуждающиеся в эндопротезировании, и прошедшие необходимые исследования по определению состояния тазобедренного сустава (рентгенография, МРТ, УЗИ), обязаны пройти ещё и комплексное обследование. Это нужно для того, чтобы исключить наличие возможных противопоказаний.
Комплекс диагностических мероприятий включает в себя:
Общеклинические анализы крови и мочи;
Определение уровня глюкозы крови, а для лиц с сахарным диабетом – гликемического профиля;
Биохимическое исследование крови;
Определение электролитов крови (калий, магний, натрий, кальций, хлор);
Исследование свёртываемости крови (коагулограмма, протромбиновый индекс, время свёртывания и длительность кровотечения);
Определение группы крови и резус-фактора;
Анализ крови на РВ и австралийский антиген;
ЭКГ;
Исследование функций внешнего дыхания;
Рентгенографическое исследование лёгких;
Консультации узких специалистов при наличии соответствующей хронической патологии.
Специальных подготовительных мероприятий перед тазобедренным эндопротезированием не требуется. Если в ходе обследования не будет установлено противопоказаний, назначается дата операции. Накануне вечером разрешается лёгкий ужин, но не раньше, чем за 8 часов до вмешательства. Утром тщательно бреется кожа в области тазобедренного сустава и бедра. Принимать пищу и пить воду запрещается. Перед транспортировкой пациента в операционную выполняется эластичное бинтование голеней, вводится профилактическая доза антибиотика и производится премедикация.
Что происходит во время операции?
После доставки больного в операционную и укладывания на операционный стол выполняется обезболивание. Обычно метод анестезии выбирается пациентом совместно с врачом-анестезиологом. Поскольку длительность операции составляет от 1,5-2 до 3-3,5 часов, оптимальным считаются либо спинальная анестезия, либо полноценный комбинированный наркоз с управляемым дыханием и полным расслаблением мышц. Первый метод менее вреден, поэтому предпочтителен для пожилых пациентов.
После обезболивания хирурги обрабатывают операционное поле и осуществляют доступ к тазобедренному суставу. Размеры разреза, который проходит через центральную часть сочленения, около 20 см. Затем вскрывается капсула сустава и в рану выводится головка бедренной кости. Выполняется её резекция по чрезвертельной линии до обнажения костномозгового канала.
Кость моделируется в соответствии с формой эндопротеза, который фиксируется в ней одним из оптимальных способов (чаще всего при помощи цемента). Затем дрелью со специальной насадкой обрабатывается вертлужная впадина с целью полного удаления из её поверхности суставного хряща. В подготовленную воронку устанавливается и фиксируется чашка протеза.
Протезированные поверхности сопоставляются и укрепляются путём сшивания рассечённых тканей. В рану устанавливается активный аспирационный дренаж, по которому будет вытекать отделяемое. Накладывается повязка.
Возможные осложнения
Эндопротезирование тазобедренного сустава относится к обширным и сложным вмешательствам.
Его осложнениями могут быть:
Кровотечение из послеоперационной раны;
Образование тромбов в венах нижних конечностей с миграцией в сосуды лёгких и тромбоэмболией лёгочной артерии;
Нагноение послеоперационной раны и эндопротеза;
Гематома оперированной области;
Несостоятельность эндопротеза и его отторжение;
Проблемы со стороны сердца и головного мозга при наличии хронической патологии (ИБС, атеросклероз, дисциркуляторная энцефалопатия и т.д.);
Вывих эндопротеза.
Правильно определённые показания и противопоказания к выполнению эндопротезирования в сочетании с тщательностью подготовки к вмешательству и последовательностью его выполнения минимизируют риск возникновения послеоперационных осложнений. Но исключить их полностью нельзя даже при соблюдении всех правил и рекомендаций.
Реальные результаты
Согласно статистическим данным, основанным на длительном наблюдении за оперированными пациентами и личном опыте ведущих специалистов, занимающихся эндопротезированием тазобедренных суставов, большинство больных удовлетворены результатами лечения. Если операция выполнена у соматически здоровых лиц сравнительно молодого возраста, не имеющих сопутствующих болезней, функциональные способности тазобедренного сустава практически полностью восстанавливаются. Это позволяет человеку ходить и заниматься физической культурой. Спорт и движения, связанные с силовым напряжением нижних конечностей, невозможны. Больные либо не в состоянии выполнять их, либо в ходе выполнения возникает нарушение целостности эндопротеза.
Как и любая операция, эндопротезирование не обходится без осложнений и неудовлетворительных результатов. В основном они связаны с пожилым возрастом, сопутствующими заболеваниями и несоблюдением больными лечебного режима в раннем и позднем послеоперационном периоде. Более 20% прооперированных больных ожидали от эндопротезирования более высоких результатов по сравнению с теми, которые были получены.
Эндопротезирование методом MIS - отзыв пациентки
Реабилитация после эндопротезирования тазобедренного сустава

Реабилитационные мероприятия по восстановлению двигательной активности после эндопротезирования тазобедренного сустава начинаются с первых часов после операции. Они включают в себя ЛФК, дыхательную гимнастику, раннюю активизацию. Оперированная конечность должна находиться в состоянии функционального покоя, но движения обязательно нужно выполнять. Они могут быть активными, когда больной самостоятельно сокращает мышцы, и пассивными, выполняемыми при помощи медицинского персонала или родственников. Главное правило послеоперационного и восстановительно-реабилитационного периодов – последовательность наращиваемых нагрузок.
Первый день после операции
Большинство больных проводят его в условиях реанимационного отделения. Это нужно для того, чтобы круглосуточно мониторить основные жизненно важные показатели и мгновенно реагировать на любые патологические изменения. Уже через несколько часов после вмешательства человек может находиться в положении сидя с опущенными вниз голенями. Движения в коленном и голеностопном суставе не ограничиваются.
Протезированный тазобедренный сустав нельзя сгибать более чем на 90 °C, так как это может привести к нарушению его конструкции и фиксации в костях. Садиться лучше под присмотром медицинского персонала или родственников. Они смогут помочь переместить оперированную конечность и оказать помочь в случае возникновения головокружения (такое иногда бывает при переходе человека из горизонтального положения в вертикальное). Больным с отягощенным анамнезом в отношении сопутствующих заболеваний и нарушением общего состояния обязательно проводится профилактика образования пролежней (изменение положения тела, лёгкий массаж кожи спины и в области костных выступов, обработка камфорным спиртом, контроль над состоянием белья).
Что касается объёма разрешённых движений, то пациенту можно:
Выполнять движения здоровой конечностью в любом объёме;
Вставать с кровати с опорой исключительно на здоровую ногу разрешается только молодым людям без сопутствующих заболеваний, если общее состояние позволяет это сделать;
Шевелить пальцами и выполнять лёгкое сгибание в коленном суставе оперированной ноги;
Поднимать вверх оперированную выпрямленную нижнюю конечность, отрывая её от постели настолько, насколько это возможно;
Выполнять активные движения верхними конечностями в любом объёме;
Ходить в первые сутки не рекомендуется;
Не стоит укладываться на бок.
Можно укладывать пациентов полубоком, проложив между коленями подушку или большой тканевый валик;
Когда можно вставать с кровати?
Самостоятельно вставать с кровати после тазобедренного эндопротезирования в течении первых суток категорически не рекомендуется. Опора на здоровую ногу без дополнительных приспособлений противопоказана в течение нескольких недель. В качестве вспомогательных средств реабилитации используются костыли, трости и прочие ортопедические изделия. Если общее состояние после операции не нарушено, вставать можно на следующий день. Большинство больных чувствуют себя ослабленными и отказываются от ранней активизации.
Когда можно ходить?
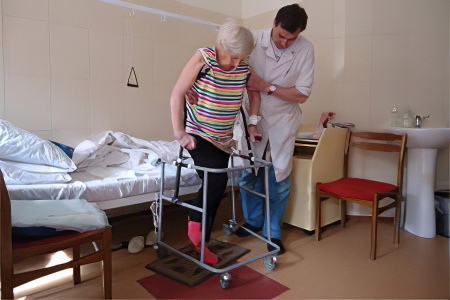
Ходьба разрешается через 2-3 дня после операции. Обязательно должны быть соблюдены все условия при переходе в вертикальное положение. Это, в первую очередь, перемещение оперированной конечности при помощи рук или здоровой ноги, после чего она свешивается с кровати. Опираясь на здоровую ногу и костыли, можно вставать. Больная нога должна при этом находиться в подвешенном состоянии, так как любые попытки опоры на неё категорически запрещены в течение месяца. Использование костылей при ходьбе рекомендуется в течение не менее 3-х месяцев.
Если восстановительный период протекает без осложнений, в дальнейшем можно использовать простую трость в качестве вспомогательного средства для опоры. Опираться на больную ногу разрешается через месяц. Ни в коем случае нельзя наваливаться на неё всем весом. Начинать нужно с упражнений в виде отведения ноги в сторону с последующим приведением, а также её поднятием-опусканием, находясь в положении стоя. Нагрузка должна начинаться с лёгкой опоры, которая в течение 2-х месяцев не может превышать половины веса пациента без учёта массы, обусловленной ожирением. Полноценная ходьба без использования поддерживающих средств возможна через 4-6 месяцев.
Любое увеличение интенсивности нагрузок и объёма движений должно происходить постепенно. Оптимальный срок перехода от одного типа реабилитационных приспособлений к другому составляет 5-6 дней!
Как правильно питаться?
Одним из важнейших элементов послеоперационного периода является правильное питание пациентов. Рацион должен быть обогащен достаточным количеством белка, витаминов, микроэлементов и других питательных веществ. Поскольку двигательная активность пациентов ограничивается, не стоит увеличивать калорийности пищи. Избыток энергетического субстрата, который не будет расходоваться организмом, превратится в жировые отложения и увеличит сроки восстановления. Лучше отказаться от изделий из сдобного теста, жаренных и жирных блюд, копчёностей, маринадов и приправ. Основной акцент делается на нежирные сорта мяса, птицу, рыбу, овощи и фрукты в сыром и отварном виде, яйца, крупы. Категорически исключаются любые алкогольные напитки, крепкий кофе и чай.
Сроки лечения
В стенах медицинского учреждения большинство больных находится в течении 2-3 недель. Это нужно для того, чтобы проконтролировать заживление послеоперационной раны. В типичных случаях послеоперационные швы снимаются через 9-12 дней. Дренаж из раны удаляется по мере прекращения выделений (в среднем через 2-3 дня). Целесообразность пребывания в стационаре после снятия швов обусловлена необходимостью обучения больного и родственников правилам поведения и элементарным реабилитационным навыкам. По прошествии 3 месяцев обязательно выполняется рентгенографическое исследование тазобедренного сустава. Это нужно для того, чтобы определить состояние фиксации эндопротеза и костных образований, в которых он расположен.
Сколько длится реабилитация?
После выписки из стационара целесообразно проконсультироваться с врачом-реабилитологом, который составит план индивидуальной реабилитации. Под контролем этого плана восстановительный период будет максимально коротким и безопасным. Большинство активных пациентов возвращаются к привычному для них образу жизни через 6 месяцев. До этого времени лучше использовать средства реабилитации, которые минимизируют нагрузки на оперированную конечность и протезированный тазобедренный сустав.
Этого нельзя делать никогда!
Независимо от срока послеоперационного периода нельзя:
Пользоваться слишком низкими стульями или унитазом;
Перекрещивать нижние конечности, находясь в положении лежа на спине или на боку;
Резко поворачивать туловище при фиксированных конечностях и тазе;
Укладываться на бок, не поместив валик между коленями.
Все приведенные действия могут вызвать вывих эндопротеза, который потребует вправления в условиях медицинского учреждения.
Эндопротезирование тазобедренного сустава – прекрасное достижение современной медицины. Его эффективность зависит как от правильности выполнения операции, так и от соблюдения больными условий реабилитационного периода.