Боль в тазобедренном суставе
Что делать, если появилась боль в тазобедренном суставе?

Тазобедренный сустав располагается в месте соединения бедренной кости с тазом. Он устроен таким образом, что обеспечивает свободу движений ноги во всех плоскостях. Тазобедренный сустав является самым крупным суставом организма и играет решающую роль в обеспечении прямохождения. На него приходится давление всей верхней половины тела.
Все эти особенности приводят к тому, что он очень часто подвергается различный повреждениям. Любое неблагополучие в тазобедренном суставе проявляет себя в виде болевого синдрома. Болезненным изменениям могут подвергаться все его составные части: кости; мышцы, окружающие место соединение бедра и таза; суставные хрящи; сухожилия; сосуды и нервы, оплетающие сустав.
Самыми распространёнными причинами болей в тазобедренном суставе являются:
Инфекционное воспаление, или гнойный артрит
Одно из наиболее часто встречающихся в практике врача заболеваний тазобедренного сустава.
Причины
Гнойное воспаление в суставе может быть:
первичным;
вторичным.
Первичное гнойное воспаление развивается при непосредственном проникновении микробов в полость сустава, например, при ранении в области тазобедренного сустава (удар ножом, падение на острый предмет).
Вторичный инфекционный артрит является результатом заноса микроорганизмов в полость сустава с кровью при сепсисе или из окружающих тканей в том случае, если рядом имеется очаг гнойного воспаления (флегмона бедра, фурункул, абсцесс).
Симптомы
Как и любое другое гнойное воспаление, септический артрит характеризуется 5 классическими признаками:
покраснение над областью сустава;
боль;
отек;
нарушение функции.
Начинается гнойный артрит с резкого повышения температуры до 38—40 C и появлением озноба. Развиваются симптомы общей интоксикации: слабость, головная боль, тошнота. Область сустава отекает, кожа над ним приобретает пунцовый оттенок. Анатомические границы сустава сглаживаются, он увеличивается в размерах. Боль при инфекционном артрите резкая, беспокоит больного как при движении, так и в покое. Она обусловлена скоплением в полости сустава гнойного содержимого. Из-за болевого синдрома движения в тазобедренном суставе становятся невозможными: больной лежит, ни сидеть, ни стоять он не может.
Диагностика
Врач может заподозрить гнойный артрит при выслушивании жалоб и осмотре области тазобедренного сустава. Прояснить диагноз помогает наличие у больного общего инфекционного заболевания или очагов гнойного воспаления тканей рядом.
Подтвердить подозрение поможет рентгенография тазобедренного сустава в прямой и боковой проекциях.
Лечение
Основой лечения гнойного артрита тазобедренного сустава является мощная антибактериальная терапия. Применяется сочетание 2—3 антибиотиков разных групп. Как правило, вводятся они в виде внутривенных систем. Если инфекция попала в сустав из очага воспаления в окружающих его мягких тканях, то производится иссечение гнойников, установка дренажей.
Важным моментом лечения является обеспечение полного покоя больной ноге. Это достигается наложением шины или гипсовой повязки.
Если в полости сустава скопилось много гнойного содержимого, то производится его пункция и промывание антибиотиками.
После того окончания острой фазы воспаления назначается физиотерапия: ультразвук, УВЧ. В период восстановления для предотвращения развития внутрисуставных спаек и ограничения движений в тазобедренном суставе назначается комплекс упражнений лечебной физкультуры.
Оперативное лечение может понадобиться в том случае, если медикаментозная терапия не имела успеха или развились серьёзные осложнения. Во время операции вскрывается полость сустава и очищается от гнойных масс. Самыми серьёзными осложнениями септического артрита является гнойное расплавление головки бедренной кости. В этом случае после стихания воспаления производят замену тазобедренного сустава на эндопротез.
Остеоартрит, или коксартроз
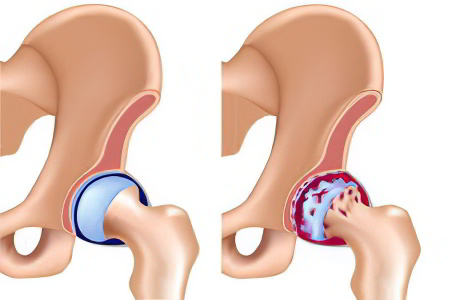
Является самым частой причиной развития инвалидности среди всех заболеваний тазобедренного сустава.
Причины
В основе коксартроза лежат дегенеративные (разрушение) и дистрофические (нарушение питания) процессы в тазобедренном суставе. В результате сустав перестаёт выполнять свои функции – нарушаются движения ног.
Остеоартрит тазобедренного сустава может поражать людей в любом возрасте, но чаще он встречается в возрастной группе «старше 40». Хотя все механизмы развития болезненных изменений при коксартрозе до конца не изучены, можно выделить основные этапы развития заболевания.
Тазобедренный сустав подвергается огромным ежедневным нагрузкам. С возрастом суставной хрящ, покрывающий головку бедренной кости, начинает терять свою упругость и эластичность, в нём снижается содержание воды, замедляются процессы замены старых клеток на новые. Все это приводит к тому, что хрящ под действием нагрузок постепенно истирается, становится тоньше и уже не может обеспечивать гладкое движение головки бедренной кости в вертлужной впадине. Болезненный процесс усугубляется тем, что одновременно с истончением хряща уменьшается выработка внутрисуставной жидкости, которая играет роль смазки. Трение кости о кость приводит к развитию асептического (неинфекционного) воспаления в полости сустава. В ответ на это по краям суставных поверхностей начинают появляться костные выросты, которые являются защитной реакцией организма и уменьшают объём движение в больном суставе. Происходит деформация сустава.
Кроме того, развитию остеоартрита тазобедренного сустава способствуют нарушение осанки, плоскостопие, спортивные травмы, врождённый подвывих бедра, сахарный диабет, употребление гормональных препаратов, перенесённый гнойный артрит.
Симптомы
Артроз в отличие от артрита никогда не развивается внезапно. Его симптомы проявляются в течение длительного времени. В зависимости от тяжести тех изменений, которые произошли в суставе, различают 3 стадии коксартроза.
Для 1 стадии характерны боли в тазобедренном суставе, возникающие во время чрезмерных нагрузок: ходьба по лестнице с грузом в руках, пешие прогулки на расстояние более 2—3 километров, бег. Болевые ощущения стихают после непродолжительного отдыха. В покое пациента ничего не беспокоит. При осмотре форма сустава неизменена, движения в нём неограничены.
На 2 стадии коксартроза боли начинают отдавать в пах, внутреннюю и переднюю сторону бедра, нередко опускаясь до колена. Возникают они после обычной ежедневной нагрузки, но в покое не беспокоят. После продолжительной ходьбы больные начинают прихрамывать. На этой стадии нарушается вращательные движения ноги в тазобедренном суставе внутрь и отведение её сторону. Подобное вынужденное положение приводит к нарушению работы мышц бедра, ягодиц – снижению тонуса и силы.
При 3 стадии боли в тазобедренном суставе беспокоят пациентов даже в покое, ночью. Заметна выраженная хромота, которая вынуждает использовать трость. Нога на больной стороне укорачивается, мышцы ягодиц и бедра уменьшаются в размерах – атрофируются.
Диагностика
В большинстве случаев диагностика коксартроза не вызывает затруднений. Она производится на основании жалоб больного, объективного осмотра больной ноги и подтверждается на рентгеновских снимках.
Лечение
Выбор методов лечения артроза тазобедренного сустава зависит от тяжести изменений, произошедших в суставе. 1 и 2 степень болезни может лечиться, как правило, консервативно. Назначаются противовоспалительные средства, хондропротекторы, лекарства, улучшающие кровообращение в суставе, физиопроцедуры, лечебную гимнастику.
2 степень коксартроза может лечиться и хирургическими методами. Целью операций является улучшение устойчивости тазобедренного сустава и удаление костных разрастаний.
3 стадия лечится только с помощью операций. Тем пациентам, которые могут по состоянию здоровья перенести замену сустава на искусственный, проводят эндопротезирование тазобедренного сустава. Больным с тяжёлыми сопутствующими заболеваниями (сердечная, почечная недостаточность, запущенные формы сахарного диабета) или очень пожилого возраста, которым противопоказана установка протеза, выполняются паллиативные (вспомогательные) операции.
По теме: 10 натуральных средств от артрита, эффективность которых научно подтверждена
Вывих
Вывих бедра чаще всего возникает у детей.
Причины
Вывих тазобедренного сустава по происхождению подразделяется на врождённый и приобретённый. Врождённый вывих бедра возникает внутриутробно из-за неправильного формирования костей таза.
Приобретённый является результатом травмы. Может возникнуть при падении на бедро с высоты, удара по нижней половине тела при согнутых в коленных и бедренных суставах ногах, например, во время автомобильной аварии. Также самопроизвольные вывихи тазобедренного сустава наблюдаются у больных с параличом нижних конечностей после инсульта, травмы позвоночника или полиомиелита.
Симптомы
Врождённый вывих бедра
Выявляется у новорождённых, как правило, при первом осмотре в роддоме. Для него характерна несимметричность складочек кожи под ягодицами, укорочение ножки на больной стороне. При попытке развести в стороны согнутые в коленях ноги возникает резкая боль в тазобедренных суставах, которая заставляет новорождённого плакать.
Травматический вывих бедра
Главный признак вывиха бедра – резкая боль в тазобедренном суставе, которая не позволяет совершать движения, больной не сидит и не встает. Сразу после травмы развивается отёк тканей над суставом, появление кровоизлияний. В случае если головка бедренной кости выскальзывает из вертлужной впадины кпереди, то больная нога вывернута наружу и длиннее здоровой. При заднем вывихе происходит разворот ноги внутрь и её укорочение.
Диагностика
Врождённый вывих бедра
Определяется врачом-педиатром или ортопедом при осмотре. Уточняется с помощью ультразвуковой диагностики тазобедренного сустава и рентгеновских снимков.
Травматический вывих бедра
На него указывает особенности получения травмы и информация, полученная при осмотре области сустава. Подтверждается вывих бедра путём рентгенологического исследования сустава в 2 проекциях.
Лечение
Врождённый вывих бедра
Может лечиться как путём наложения ортопедических конструкций для удержания ножки в правильном положении, так и путём операций. Выбор метода зависит от тяжести заболевания.
Самыми распространёнными ортопедическими приспособлениями для исправления врождённого вывиха бедра служат:
шины-распорки;
стремена Павлика;
подушка Фрейка.
Все они фиксируют ножки ребёнка в согнутом и разведенном положении.
При отсутствии успеха от консервативного лечения могут быть применены хирургические методики. Они направлены на оперативное вправление головки бедренной кости и исправление недостатков формы тазобедренного сустава.
Травматический вывих бедра
Производиться его вправление с применением местной анестезии и препаратов, снимающих тонус мышц, или же под общим наркозом в том случае, если произошло сильное смещение бедренной кости по отношению к тазу.
По теме: Вся информация об вывихах
Переломы
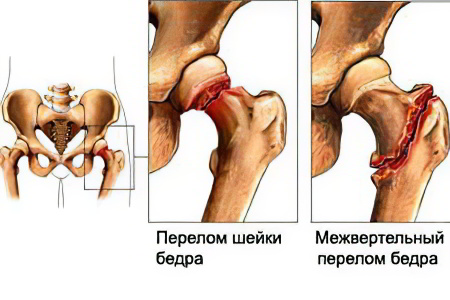
К самым распространённым переломам, приводящим к болям в тазобедренном суставе, относится перелом шейки бедра.
Причины
Перелом шейки бедра возникает как осложнение снижения прочности костей при остеопорозе. Чаще всего развивается у женщин после 60 лет. В 90% случаев перелом возникает при неудачном падении с высоты своего роста, например, при гололеде.
Симптомы
Резкая боль в тазобедренном суставе при движении и надавливании на него, отдаёт в пах, внутреннюю поверхность бедра. Быстро развивается отёк, может образоваться синяк над областью тазобедренного сустава. Нога вывернута наружу. Больной не может поднять выпрямленную ногу из положения лежа на спине, произвольно повернуть её вовнутрь. Отмечается укорочение ноги на стороне перелома.
Диагностика
Заподозрить перелом шейки бедра позволяют возраст больного, факт травмы (падения), данные полученные при осмотре больной ноги. Подтверждается диагноз на основании рентгеновских снимков.
Лечение
В распоряжении врача ортопеда-травматолога имеется как консервативные методики лечения перелома шейки бедра, так и хирургические техники. Неоперативные методы лечения обладают очень низкой эффективностью и применяются только у больных, которые по состоянию здоровья не могут перенести операцию. К таким методам относится наложение гипсовой повязки на больную ногу от поясницы до пятки. В связи с тем, что восстановительные после 60 лет проходят медленно, срастание бедренной кости происходит в очень редких случаях. Кроме того, подобная повязка заставляет пожилых больных проводить большую часть времени лежа, что способствует развитию дыхательной и сердечной недостаточности, пролежней.
Поэтому предпочтение отдаётся оперативным методикам. Самыми распространёнными методиками являются:
остеосинтез, когда головка скрепляется с телом кости с помощью хирургических винтов или штифта;
полная замена сустава на протез.
По теме: Вся информация о переломах
Асептический некроз головки бедренной кости
Если перелом шейки бедра характерен для женщин пожилого возраста, то асептический некроз головки бедренной кости поражает, как правило, молодых мужчин. Большее число случаев приходится на возраст 20—45 лет.
Причины
В основе асептического некроза лежит нарушение кровоснабжения головки бедренной кости, в результате чего костные клетки, лишённые питания, начинают отмирать. Со временем процесс распространяется на всю головку, нарушая функцию тазобедренного сустава.
Это может происходить:
спонтанно, без каких-либо видимых причин (1/3 случаев);
после больших доз алкоголя;
на фоне приёма кортикостероидных гормональных препаратов;
после лучевой терапии;
застарелых травм.
Симптомы
Главным признаком асептического некроза является резкое появление болей в тазобедренном суставе на фоне полного здоровья. Боль отдаёт в пах, переднюю поверхность бедра, может распространяться и область поясницы. Она бывает настолько сильной, что больной не может опереться на больную ногу, сидеть. Такое состояние продолжается несколько дней, затем болезненные ощущения постепенно стихают.
При прогрессировании заболевания болевые атаки повторяются всё чаще, начинают происходить видимые изменения мышц бедра: они уменьшаются, теряют силу. Появляется хромота.
При отсутствии лечения атрофия опускается до мышц голени. Боли не оставляют пациента даже в покое, во время сна. Резко нарушается походка.
Диагностика
Асептический некроз головки бедренной кости относиться к наиболее трудно диагностируемым заболеваниям суставов. Чаще всего его путают с коксартрозом. Помочь поставить правильный диагноз позволяет тщательный расспрос больного: характерным для некроза кости является внезапное появление болей без каких-либо предвестников. Вспомогательными методами являются: рентгенография, МРТ (магнитно-резонансная томография), обмер окружности конечностей.
Лечение
Проводится, как правило, с помощью медикаментозных средств. Целями лечения являются:
восстановление нормального кровотока в головке бедренной кости;
скорейшее рассасывание омертвевших участков;
предотвращение атрофии мышц;
сохранение полного объёма движений в тазобедренном суставе.
Для этих целей применяются противовоспалительные препараты, витамины, рассасывающие средства, лекарства, улучшающие текучие свойства крови (антитромботические), сосудорасширяющие, физиолечение, комплексы лечебной гимнастики, массаж, ортопедическая обувь и опора на трость во время ходьбы.
Хороший лечебный эффект показали малоинвазивные хирургические методики. К ним относится декомпрессивная операция: в головке бедренной кости просверливают несколько узких отверстий. Это стимулирует врастание в кость новых кровеносных сосудов и улучшает кровоснабжение. Кроме того, этот метод снижает внутрикостное давление, что полностью снимает болевой синдром у 70% пациентов.
В тех случаях, когда некроз распространился на значительную часть головки бедренной кости и восстановление нормального строения суставов медикаментозными средствами невозможно, применяется полная замена сустава на эндопротез.
Воспаление околосуставной сумки, или бурсит
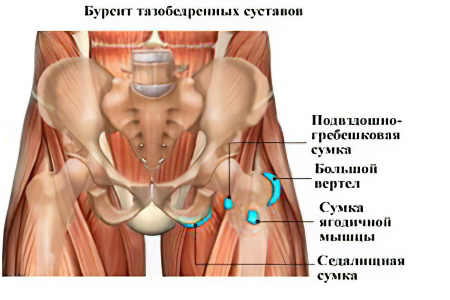
Является самой «безобидной» причиной болей в тазобедренном суставе.
Причины
Воспаление оболочки, которая покрывает сустав, может возникать из-за следующих причин:
непосредственного попадания микроорганизмов в ткани сумки во время проникающего ранения;
перейти воспалительного процесса с окружающих тканей или с током крови;
после операции по протезированию тазобедренного сустава;
нарушения осанки, походки;
профессиональный велоспорт;
остеоартрит тазобедренного сустава с образованием костных разрастаний и отложением солей в сухожилиях мышц, к бедренной кости в области околосуставной сумки.
Симптомы
Главным симптомом бурсита является боль, которая распространяется вниз к колену по внешней стороне ноги. Болезненным является и ощупывание бедра в проекции большого вертела. В начальный период заболевания боль острая, резко усиливается во время попыток движения ногой в тазобедренном суставе. Для бурсита характерно быстрое нарастание симптомов: от первых признаков до острой боли может пройти не более 1 суток.
Болевые ощущения связаны с накоплением в сумке воспалительной жидкости и возникающему трению сухожилий о поверхность бедренной кости.
Может отмечаться увеличение окружности бедра за счёт отёка, повышение температуры тела.
Диагностика
Диагноз бурсит ставится только после того, как другие причины развития болей в тазобедренном суставе исключены.
Распространение болей по наружной поверхности ноги и болезненность в месте расположения больного вертела на бедренной кости помогают установить диагноз. Подтверждается он с помощью рентгенологического исследования.
Лечение
Целью лечения является снятие болевого синдрома и устранение воспаления. Для этой цели используют медикаментозные методы: нестероидные противовоспалительные препараты в виде инъекций курсом. В острый период заболевания необходимо ограничение подвижности в тазобедренном суставе в виде постельного режима.
Сильные боли являются показанием для введения кортикостероидных препаратов внутрь околосуставной сумки. Таким образом достигается быстрый противовоспалительный эффект.
При гнойном воспалении проводится хирургическое вскрытие сумки и очищение её полости с установлением дренажа. Это позволяет предотвратить переход воспаления непосредственно на сустав.
При безуспешности попыток консервативного лечения может встать вопрос об оперативном удалении всей видоизменённой околосуставной сумки. Чаще всего для этого используют эндоскопические методики.
По теме: Вся информация о бурсите
Неинфекционное воспаление при аутоиммунных заболеваниях соединительной ткани

Самым частым из этой группы заболеваний является ревматоидный артрит тазобедренного сустава.
Причины
В основе всех артритов, вызванные аутоиммунными заболеваниями, лежит повреждение соединительнотканных оболочек, окружающих сустав. Ревматоидный артрит никогда не бывает гнойным, он является мощным провоцирующим фактором развития коксартроза.
В основе этого заболевания лежит повреждение синовиальных оболочек сустава аутоиммунными комплексами, которые представляют собой антитела, выработанные организмом на свои собственные клетки. Другими словами, организм принимает нормальную ткань сустава за болезненный объект и стремиться уничтожить.
Спровоцировать ревматоидный артрит могут:
генетическая особенность иммунной системы, при которой в организме постоянно присутствует повышенная готовность к аутоиммунным реакция;
инфекционные заболевания, в основном вирусной природы (корь, краснуха, ретровирус);
запустить аутоиммунные реакции могут стресс, переохлаждение, перегревание (пляж солярий), некоторые медицинские препараты.
Симптомы
Ревматоидный артрит тазобедренного сустава может быть 3 стадий:
1 стадия характеризуется начальным повреждением синовиальных оболочек. Это выражается в отёке, припухлости в месте проекции сустава, болях в тазобедренном суставе при ходьбе. Может наблюдаться местное повышение температуры над местом расположения сустава. 1 стадия может протекать с обострениями и ремиссиями и продолжаться в течение нескольких лет.
Для 2 стадии характерны разрастания соединительных волокон в синовиальной оболочке сустава, за счёт чего она становится утолщенной, теряет эластичность, «заковывает» сустав в панцирь. На этой стадии больного беспокоят скованность суставов по утрам, которую приходится «расхаживать» в течение 20—30 минут. Могут появляться спонтанные боли в покое или во сне.
3 стадия проходит как коксартроз с деформацией суставов, разрастанием костных выступов, нарушением движения в тазобедренном суставе.
Ревматоидный артрит, как правило, поражает сразу два сустава одновременно.
Диагностика
Отличить ревматический артрит от других заболеваний, вызывающих боли в тазобедренном суставе не так просто. Для диагностики используется биохимический и общий анализ крови с обнаружением ревматоидного фактора, уровня СОЭ, лейкоцитов. Подтверждается ревматоидный артрит с помощью рентгенологических снимков.
Лечение
На сегодняшний день не разработано единственно эффективного препарата от ревматоидного артрита. Однако существует схема лечения, которая позволяет замедлить прогрессирование болезни и сохранить подвижность в тазобедренном суставе. Чем раньше начато лечение, тем больше шансов на успех в борьбе с ревматоидным артритом.
Медицинский стандарт включает:
нестероидные противовоспалительные препараты;
противоревматические средства;
глюкокортикостероиды;
цитостатики.
Применение их должно начинаться поэтапно и замена одного средства на другое проводится только при неэффективности более «лёгкого» препарата. Начинать лечение следует с назначения нестероидных противовоспалительных средств второго поколения.
Самыми сильными лекарствами, которые можно применять только при абсолютной неэффективности остальных трёх групп – это цитостатики.
Хирургические методы при ревматоидном артрите применяются на самых последних стадиях заболевания, когда происходит сильное ограничение подвижности в тазобедренном суставе. Применяется эндопротезирование или фиксация сустава (артродез).
Туберкулёзный артрит
Занимает особое место среди причин болей в тазобедренных суставах у детей.
Причины
Развивается под действием микобактерий туберкулёза. Может быть первичным, в этом случае очаг туберкулёза сразу локализуется в суставе, или вторичным, когда бациллы заносятся в тазобедренный сустав с током крови из лёгких или других поражённых органов. Чаще всего возникает у ослабленных детей.
Симптомы
Для туберкулёзного артрита характерно медленное прогрессирующее течение. В начальных стадиях ребёнок жалуется на быструю утомляемость, мало бегает. Затем присходит сглаживание ягодичной складки и постепенная атрофия мышц бедра. Появляется ограничение движений в тазобедренном суставе. В дальнейшем происходит усиление болей, нога на больной стороне кажется длиннее здоровой. В полости сустава накапливается воспалительная жидкость, которая нагнаивается. Растворяя синовиальную оболочку тазобедренного сустава, гной вытекает между мышцами и формирует холодный абсцесс.
Диагностика
Проводится полное обследование ребёнка на выявление очагов туберкулёза в других органах. Установить степень разрушения головки бедренной кости поможет рентген.
По теме: Вся информация о туберкулёзе
Лечение
У детей показано консервативное лечение. Оно включает ограничение подвижности в тазобедренном суставе путём наложения высокой гипсовой повязки, захватывающей тело от груди до ступни. Назначается комбинация противотуберкулёзных препаратов.
Хирургическое лечение проводится в случае образования абсцесса в мягких тканях. Его вскрывают и устанавливают дренаж.
Боли, возникающие в тазобедренном суставе, могут быть проявлением совершенно разных заболеваний. Чтобы не упустить время и вовремя начать лечение, необходимо обратиться к врачу-ортопеду при первых признаках неблагополучия в этом суставе.
Другие причины
Есть несколько провоцирующих факторов, которые могут вызывать боль в бедре ночью:
Возраст. Остеоартрит, и вертельный бурсит чаще встречаются у пожилых людей [1] . Женщины в постменопаузе, также подвергаются большему риску болей в бедре ночью.
Избыточный вес и ожирение. Люди с избыточным весом или ожирением чаще страдают остеоартритом, поскольку их суставам приходится сталкиваться с большим давлением из-за большого веса тела [2].
Травма. В случае падения на бедро или вывиха бедра, у вас может быть боль по ночам.
Методы лечения
Обезболивающие препараты и мероприятия
Если ваша боль незначительна, то возможно, что вам не потребуется посещение врача. Попробуйте эти советы: [4]
НПВП. Приём нестероидных противовоспалительных препаратов может уменьшить боль. Вы можете попробовать втирать противовоспалительные мази, но некоторые проблемы с бедром настолько глубоко внутри сустава, что это может не помочь.
Лёд. Нанесите лёд на бедро после тренировки, чтобы предотвратить боль и отёк.
Прогревание. Через пару дней можете начать прогревать больное место, используя грелку или бутылку с горячей водой.
Массаж. Массаж может расслабить мышцы спины и бёдер.
Упражнения
Ваша боль в бедре может уменьшиться после нескольких дней отдыха, но как только боль начнёт ослабевать, начните лёгкие упражнения, чтобы ваши мышцы начала разрабатываться и перестали напрягаться. Как пишет Versus Arthritis, если вы не будите делать упражнения, то ваше бедро может ослабнуть и потерять гибкость, и вам в будущем будет сложнее передвигаться и вести полноценную жизнь [3].
Начните с самых простых и лёгких упражнений и постепенно наращивайте нагрузку. Если после выполнения упражнений вы чувствуете боль в мышцах - это нормально, если она проходит через 1 день. Но если боль не проходит быстро, то вам следует прекратить тренировки.
Такие вещи, как ежедневная прогулка или плавание, помогут улучшить общее состояние здоровья и снять нагрузку с бедра, укрепляя другие мышцы тела.
Иногда люди перестают заниматься физическими упражнениями, как только их боль проходит, но когда они это делают, они часто начинают снова испытывать проблемы. Даже если вы чувствуете себя лучше, важно регулярно заниматься спортом, чтобы боль не возвращалась.
Положение тела во время сна
Спать нужно стараться лёжа на спине. Эта позиция приводит к меньшему сжатию между бедрами.
Если не можете лежать долго на спине, то лёжа на боку, поместите подушку между ног, чтобы держать ноги параллельно и поддерживать бедра, таз и позвоночник.
Ссылки на источники
The global burden of hip and knee osteoarthritis: estimates from the global burden of disease 2010 study.
https://www.ncbi.nlm.nih.gov/pubmed/24553908How Fat Affects Arthritis
https://www.arthritis.org/living-with-arthritis/comorbidities/obesity-arthritis/fat-and-arthritis.phpHip pain
https://www.versusarthritis.org/about-arthritis/conditions/hip-pain/Hip pain
https://www.mayoclinic.org/symptoms/hip-pain/basics/definition/sym-20050684