Тромбофлебит глубоких вен нижних конечностей
Что такое тромбофлебит?
Тромбофлебит – это воспаление венозных сосудов, которое сопровождается формированием тромба в их просвете. Тромб представляет собой сгусток крови. Если тромб только начал формироваться, а венозная стенка ещё не подверглась воспалению, это заболевание носит название флеботромбоза.
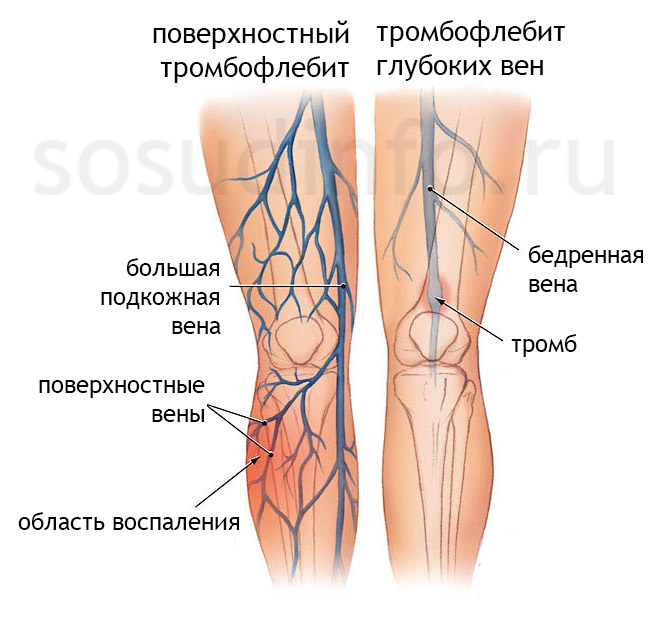
Тромбы способны формироваться не только в поверхностных, но и глубоких венах, но чаще всего страдают именно поверхностные вены. Это заболевание носит название поверхностного тромбофлебита. Спровоцировать развитие болезни может полученная травма сосуда. Дело в том, что вены не имеют мышц, поэтому тромбы, сформировавшиеся однажды, продолжают в них расти, не отрываясь. При этом определённый участок нижней конечности будет страдать от нарушения кровообращения.
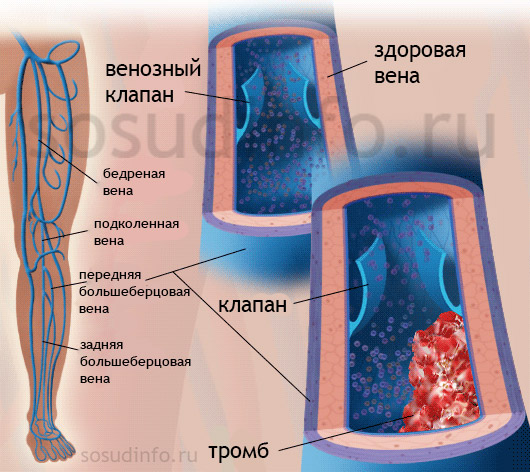
Если тромб формируется в глубоких венах, то существует риск его отрыва, так как на состоянии таких сосудов сказываются перепады давления. Это может привести к тому, то оторвавшийся тромб начнёт «путешествие» по системе вен, будет распадаться на мелкие частицы, которые способны закупоривать сосуды, располагающиеся в головном мозге, лёгких, сердце. Такой тромбоз приводит к тяжёлым последствиям для здоровья и может стать причиной гибели человека от эмболии.

Симптомы тромбофлебита
Тромбофлебит поражающий поверхностные вены начинается не остро. Сперва у больного появляется уплотнение и незначительная гиперемия на определённом участке ноги. Затем воспалённый участок становится всё больше, захватывая поражённую вену. При этом можно прощупать болезненное уплотнение, которое повторяет форму сосуда. Также возможно вовлечение в процесс воспаления небольших сосудов, в этом случае поражённые вены будут выглядеть как сеть паука.
Иногда даже при тяжёлом развитии болезни симптомы слабовыраженные. Проявления поверхностного тромбофлебита могут сводиться к покраснению определённого участка кожи, который становится горячей на ощупь и при пальпации отдаёт болью.
Страдают от тромбофлебита чаще всего ноги. В области воспаления возникает покраснение и гипертермия. Венозный рисунок становится более выраженным. Иногда тромб способен сильно нарушать кровообращение в поражённой ноге. В этом случае её кожа становится синей.
Боль в ноге начинает беспокоить не только во время движения, но и во время полного покоя. В месте воспаления появляется кожный зуд. Боль имеет жгучий и пульсирующий характер. Она становится сильнее при резкой перемене положения ног, например, когда человек долго лежал, а затем быстро встал.
По мере прогрессирования заболевания, начинает увеличиваться температура тела, которая чаще всего держится на уровне не более 38 °C. На такое повышение температуры нужно обязательно обращать внимание женщинам в первые 10 дней после рождения ребёнка. Именно в этот период риск развития тромбофлебита считается высоким.
Если воспалённый участок вены инфицируется, то боли становятся невыносимыми, кожа сильно краснеет, возможно развитие абсцесса с нагноением.
Симптомы тромбофлебита глубоких вен можно выделить следующие:
Красная кожа над воспалённым участком вены. Иногда она может приобретать синий оттенок или становиться бледной.
Местное повышение температуры тела.
Отечность конечности.
Боли в области поражения.
Если пострадали глубокие вены, то отёк будет сильно выраженным. Сравнение двух конечностей (больной и здоровой) позволит оценить степень интенсивности отёка. Мышцы больной ноги при этом будут сильно напряжены.
Симптомы острого тромбофлебита
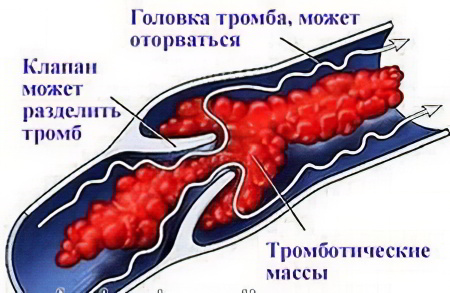
Острая форма тромбофлебита проявляется ярко выраженными симптомами. В первую очередь человек испытывает сильную боль в области поражённой вены. Кожа становится цианотичной, кровеносные сосуды расширяются, становятся. Температура тела в целом повышается, а нога может оставаться холодной на ощупь. Боль распирающая, чтобы уменьшить её, человек приподнимает ногу вверх.
Если у человека появляются симптомы тромбофлебита, необходимо как можно быстрее обратиться к доктору. Сам больной до приезда медиков должен оставаться в постели. Предпринимать какие-либо меры, направленные на устранение симптомов заболевания категорически запрещено. Наложение мазей, растирание поражённой конечности, использование компрессов – все эти манипуляции недопустимы. В противном случае, можно спровоцировать отрыв тромба, что часто влечёт за собой гибель больного.
Острый тромбофлебит сопряжен с риском развития осложнений, которые могут начаться довольно быстро. К ним относят синюю и белую флегмазию, ишемический тромбофлебит и гангренозный тромбофлебит. Боль усиливается с каждой минутой, отёк растёт «на глазах». Кожа сперва становится бледной, заем фиолетовой. Чем быстрее пострадавший получит врачебную помощь, тем легче будут последствия перенесённого воспаления.
Симптомы хронического тромбофлебита
Хронический тромбофлебит зачастую протекает скрыто. Боли в нижних конечностях возникают время от времени, способны усиливаться после физической нагрузки. В состоянии покоя боль может не беспокоить человека вовсе. Отёк поражённой конечности не слишком интенсивный, может быть едва заметным, поэтому больной за врачебной помощью обращаться не спешит.
Терапия хронической формы болезни сводится к использованию специальных мазей. Больному следует носить эластичные чулки, заниматься лечебной гимнастикой, проходить физиотерапевтическое лечение.
Причины тромбофлебита

Повреждение сосудистой стенки грозит развитием тромбофлебита. К травмам вен может приводить постановка катетера или иглы для выполнения внутривенных вливаний. Тромбофлебит ног может стать следствием варикозной болезни.
Причины глубокого тромбофлебита могут быть следующими:
Низкая физическая активность человека. Если гиподинамия – это привычный образ жизни, то не стоит удивляться постановке такого диагноза, как тромбофлебит. Чем дольше человек находится без движения, тем больше будет становиться кровяной сгусток. В дальнейшем он приведёт к серьёзным нарушениям в процессе кровообращения конечностей.
Венозная стенка может быть поражена катетером, иглой, в результате полученной травмы мягких тканей, на фоне инфекционных заболеваний, либо химическими веществами.
Нарушения в процессе свёртываемости крови. Эти нарушения могут быть приобретёнными, либо врождёнными.
Факторы риска развития тромбофлебита:
Длительное сидение с ограничением подвижности нижней части тела. Часто тромбы начинают формироваться во время продолжительных поездок, при авиаперелетах, у лежачих больных.
Избыточная масса тела.
Приём гормональных препаратов и курение. Если эти два фактора воздействуют на организм одновременно, то риск формирования тромбов увеличивается.
Вынашивание ребёнка. Матка, по мере своего роста, пережимает вены малого таза. Это повышает риск формирования тромба.
Получение травмы нижних конечностей.
В 2004 году были проведены исследования с участием женщин, которые принимали комбинированные гормональные препараты в период постменопаузы и женщинами, которые аналогичную терапию не получали. Удалось установить, что на фоне гормонального лечения риск формирования тромбов увеличивается в 2 раза.
Группы риска

Существуют определённые категории людей, которые входят в группу риска по развитию тромбофлебита вен нижних конечностей.
Среди таковых:
Люди, чья работа связана с длительным сидением. Например, это касается водителей.
Люди, которые обездвижены после операции или по причине иного заболевания.
Люди с варикозным расширением вен.
Женщины, недавно родившие ребёнка.
Люди с фосфолипидным синдромом или ГГЦ при которой кровь сворачивается быстрее нормы.
Больные с ожирением.
Люди в старческом возрасте, которые ведут малоподвижный образ жизни.
Тромбофлебит во время беременности

Варикозное расширение вен и тромбофлебит – это два заболевания, которые часто манифестируют именно во время вынашивания ребёнка. Причиной для старта этих болезней является повышение внутрибрюшного давления и изменения в составе крови. Опасно, если тромбофлебит развивается в послеродовой период. Дело в том, что во время родов сосуды испытывают колоссальную нагрузку, что может привести к отрыву тромба.
Внутрибрюшное давление во время родов повышается в 2-3 раза.
Во время прохождения по родовым путям, ребёнок головкой прижимает вены таза. При этом вены, которые пронизывают нижние конечности, теряют тонус, что приводит к их расширению. Нарушение кровотока влечёт за собой формирование тромбов.
Если у женщины имеется склонность к варикозу, то первые признаки заболевания она сможет обнаружить во время второго триместра беременности, когда идёт значительная прибавка в весе. Сперва на коже проступают сосудистые звездочки, которые располагаются на бедрах, лодыжках, голенях. Затем вены начинают увеличиваться в размерах, к вечеру ноги становятся отечными, возможно возникновение судорог.
Если беременная замечает у себя подобные симптомы, то ей необходимо получить консультацию доктора. Заболеваниями вен занимается флеболог. Врач осмотрит пациентку и даст ей рекомендации, которые позволят избежать тяжёлых осложнений со стороны здоровья в будущем.
Осложнения и последствия
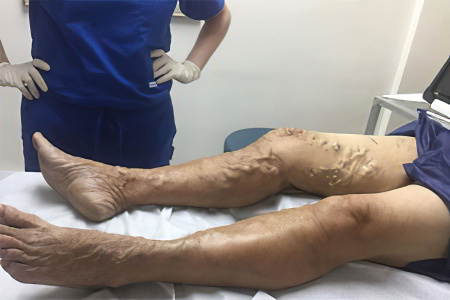
Тромбофлебит глубоких вен нижних конечностей может осложняться развитием хронической венозной недостаточности. Ноги будут постоянно отекать, страдать от нарушения питания. Как итог, возможно развитие таких состояний, как: экзема, липодерматосклероз, трофическая язва (одна или несколько). Также тромб может стать причиной сепсиса.
Самым грозным осложнением тромбофлебита глубоких вен является тромбоэмболия лёгочной артерии. При этом состоянии кусочки оторвавшегося тромба с током крови распространяются по системе вен, достигают лёгочной артерии и перекрывают её просвет. Это осложнение носит название тромбоэмболии лёгочной артерии. При нарушении кровотока в лёгких, у больного быстро развивается сердечная и дыхательная недостаточность, что может стать причиной его смерти. Если частица тромба попадает в мелкую ветвь лёгочной артерии, то развивается инфаркт лёгкого.
Чтобы не допустить отрыва тромба и его проникновения в лёгкие, людям с диагностированным тромбофлебитом устанавливают специальные ловушки тромбов. Они носят название кава-фильтров. Такие фильтры представляют собой проволочную конструкцию, имеющую форму зонтика. Он раскрывается в том месте вены, где это необходимо и остаётся там навсегда. Вводят фильтр по системе вен. Это устройство призвано задерживать тромбы крупных размеров. Однако установка кава-фильтров сопряжена с рядом рисков. Ловя тромб, фильтр сам может подвергнуться закупорке, что приведёт к распространению отёка на вторую нижнюю конечность. В результате, больной пострадает от выраженной венозной недостаточности обеих ног, что грозит развитием посттромботической болезни с дальнейшим образованием трофических язв. Иногда тромбоз может распространяться выше того места, где установлен кава-фильтр.
Поэтому через полгода после перенесённого эпизода острого тромбофлебита больному показана операция по удалению тромбов. Она носит название тромбэктомии. Если её выполнили качественно, то посттромботическая болезнь человеку не грозит.
В чём разница между варикозом и тромбофлебитом?
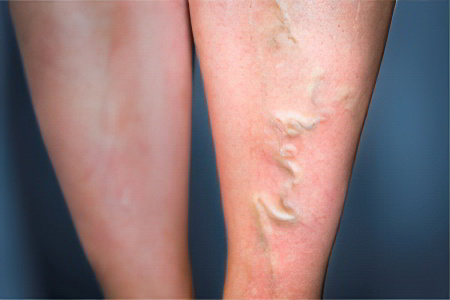
Тромбофлебит по варикозному типу является одной из самых распространённых болезней. При этом человек страдает от выраженных болей, а покраснение кожи над венами нижних конечностей может пронизывать ногу по всей её длине, достигая паховой зоны. При этом нога сильно отекает, повышается тонус её мышц. По мере формирования тромба, отёк распространяется на глубокие вены, что является состоянием, угрожающим развитием серьёзных осложнений. Во время ходьбы человек испытывает боль. Дискомфортными ощущениями отдаётся любое прикосновение к ноге. У человека повышается температура тела, усиливается слабость.
Варикоз и тромбофлебит – это два заболевания, которые имеют тесную взаимосвязь. Варикозная болезнь может стать причиной формирования тромбов в глубоких венах и в поверхностных венах нижних конечностей. Тромбофлебит может являться осложнением варикоза, так как при последнем заболевании кровь течет по венам медленно. Тромбофлебит, в свою очередь, способен вызывать гораздо более серьёзные осложнения, такие как: тромбоэмболия лёгочной артерии и посттромбофлебитный синдром.
Для терапии тромбофлебита, который развился на фоне варикоза, больному назначают противовоспалительные препараты. Они не только уменьшают воспалительную реакцию, но и позволяют устранить боль в ногах. Для этой цели применяют мази с гормональным компонентом, полуспиртовые компрессы, свечи с НПВС в составе.
Чтобы тромбофлебит поверхностных вен не распространился на глубокие вены, больному следует пользоваться эластичными чулками и колготами, либо заматывать ноги эластичными бинтами. Препараты Детралекс и Антистакс позволяют уменьшить степень выраженности отёка и снять воспалительную реакцию.
Диагностика тромбофлебита
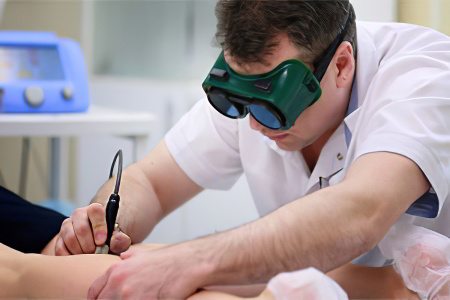
Современная медицина обладает достаточными возможностями, позволяющими точно диагностировать тромбофлебит. Для начала, больной должен посетить флеболога, который осмотрит пациента, поведёт жгутовые пробы, маршевую пробу. Эти исследования позволят ему предположить наличие у человека тромбофлебита.
Чтобы оценить кровоток в глубоких венах, возможно использование таких методов, как:
Дуплексное сканирование.
Флебография.
УЗГД вен нижних конечностей.
Радионуклидное сканирование.
Для оценки микроциркуляции крови выполняют реовазографию нижних конечностей.
Лечение тромбофлебита

Тромбофлебит поверхностных вен нижних конечностей не требует какого-либо глобального лечения. Заболевание нередко проходит самостоятельно. Главное контролировать его развитие, что несложно делать в домашних условиях.
При остром тромбофлебите пациенту назначают противовоспалительные препараты, а также необходимо поддерживать нижнюю конечность в приподнятом положении. Чтобы повысить сосудистый тонус, уменьшить отёк и улучшить кровоснабжение ноги, можно воспользоваться специальными мазями. Также на ноги можно прикладывать согревающие компрессы.
Аспирин, Ибупрофен или иной препарат из группы НПВС позволяет снять боль и не даёт крови свёртываться. Кроме перорального приёма этих средств, можно использовать мазей на их основе. К таковым относятся Фастум гель, Диклофенак, Ортофен и пр. Обязательно при поверхностном тромбофлебите рекомендуется носить эластичные чулки.
Ношение эластичного белья и повязок позволяет поддерживать вены в тонусе и не допустить прогрессирования заболевания. Чулки оказывают давление на вены, не давая им расширяться, а тромбам отрываться.
В зависимости от того, где именно располагается тромб, могут быть использованы чулки разной длины. Они дают возможность не допустить развития тромбоза глубоких вен, а значит, риск тромбоэмболии минимален. За несколько недель ношения эластичного белья и получения противовоспалительного лечения, тромб растворится.
Антибактериальные препараты назначают лишь в том случае, когда выявлен факт присоединения инфекции. В противном случае, антибиотики способны нанести вред здоровью.
Кроме мазей с НПВС, для лечения тромбофлебита применяют препараты с Гепарином. Это может быть Лиотон или Гепатромбин. Иногда нанесение таких мазей позволяет отказаться от инъекционного введения препаратов на основе Гепарина. В составе препарата Гепатромбин имеется также противовоспалительный компонент, поэтому его использование оказывает комплексный эффект.
Тромбофлебит глубоких вен требует проведения антикоагулянтной терапии. Пораженная конечность на протяжении всего процесса лечения должна находиться в приподнятом положении. Первоочередной задачей становится недопущение развития тромбоэмболии лёгочной артерии. Для проведения терапии больного госпитализируют.
Как показывают проведённые исследования, назначение Гепарина, а затем низкодозированного Варфарина позволяет не допустить развития осложнений заболевания. В значительной мере снижает риск их возникновения применение нового антикоагулянта под название Ксимелагатран. Лечебный эффект от его использования развивается в течение нескольких суток.
Иногда кроме применения антикоагулянтов врачи назначают больным с глубоким тромбофлебитом препараты-тромболитики, которые призваны рассосать тромб. Время проведения терапии в этом случае значительно сокращается, но риск отрыва тромба увеличивается. Если имеется необходимость в использовании тромболитиков, то больному подкожно или внутривенно вводят Эноксапарин (Ловенокс), который быстро рассасывает тромб.
Чтобы контролировать проводимое с помощью Варфарина лечение, требуется отслеживать показатель МНО, который определяют во время проведения коагулограммы крови. Он характеризует свёртывающие возможности крови. Забор анализа осуществляется ежедневно, пока больной находится в стационаре.
Препаратами для вспомогательного лечения являются ангиопротекторы – Венорутон и Троксевазин. Также можно использовать венотоники – Флебодия и Детралекс. Их применение позволяет остановить дальнейшее поражение сосудистой стенки, снять воспаление и предупредить прогрессирование тромбофлебита. Препараты из этой группы рекомендуется принимать в форме таблеток, так как мази способны раздражать кожу.
Оперативное лечение
Когда консервативными методами лечения не удалось остановить прогрессирование заболевания, то больному назначают операцию. Если от неё отказаться, болезнь будет прогрессировать и приведёт к поражению глубоких вен с дальнейшей эмболией лёгочной артерии.
Как показывает ретроспективный анализ, при условии, что больные с тромбофлебитом не получают адекватной терапии, в 1/4 всех случаев их истории заканчивались летальным исходом.
Если флеботромбоз сформировался в паховой области, в том месте, где происходит слияние глубоких и поверхностных вен, то риск эмболии повышается. При этом тромбы способны отрываться и приводить к эмболии вен и артерий жизненно важных органов.
Хирургическое лечение сводится к удалению, либо к перевязке вен, что позволяет предотвратить развитие осложнений болезни. Если проводится перевязка вен, то операцию выполняют под местным наркозом. Вернуться к своей привычной жизни человек может в этот же день.
Современные аппараты позволяют точно установить место расположения тромба, что даёт возможность удалить его, оставив сосуд нетронутым. В дальнейшем больному можно провести операцию по удалению варикозных узлов, которые могут приводить к рецидиву болезни.
Технология Aspirex Straub

Часто тромбоз осложняется сильными болями в ногах и грозит ампутацией нижней конечности. Основным методом для устранения закупорки вен является рентгенэндоваскулярная хирургия, которая позволяет восстановить просвет сосуда с помощью введенного в него баллона или стента. Доставляется он туда через прокол в артерии. Этот метод эффективен в том случае, если у больного случается сужение сосуда, но при тромбозе эта методика не помогает. В этом случае требуется выполнить гибридную операцию: удалить тромб через разрез артерии зондом Фогорти. Лишь после этой процедуры выполняют дилатацию сосуда с помощью зонда или стента. Провести данный вид вмешательства можно лишь в операционной, которая оснащена специализированным оборудованием.
Инновационная технология Aspirex Straub позволяет удалить как застарелые, так и свежие тромбы, а также устранить окклюзию артерий. С помощью этой методики можно убрать атеросклеротические бляшки, тромбы, а затем выполнить ангиопластику и стентирование артерий. Эта процедура способна заменить аорто-бедренное шунтирование при развитии синдрома Лериша. Причём объём вмешательства будет намного меньше. Это особенно актуально для пожилых людей, которые могут не перенести открытую операцию.
Технология Aspirex Straub представляет собой малоинвазивную методику, которая позволяет удалять тромбы из вен и артерий. Она основывается на расщеплении сгустка и его одновременного отсасывания из сосуда с помощью специального спирального механизма, который располагается в эндоваскулярном зонде.
Благодаря этой методике теперь стало возможно лечить даже самые тяжёлые сосудистые патологии без разрезов, через небольшой прокол. Аппарат можно вводить в сосуды разного диаметра. При этом риск повреждения сосудистой стенки минимален. Это позволяет спасать жизни даже тем больным, у которых уже случилась массивная тромбоэмболия лёгочной артерии.