Геморрагический васкулит
Васкулиты – это целая группа болезней, которые сопровождаются повреждением сосудистой стенки. Васкулиты различаются в зависимости от причины их возникновения и механизма развития.
Около 40% всех пациентов с диагностированным васкулитом – это люди в возрасте до 20 лет. Геморрагический васкулит у детей обнаруживают в период от 5 до 14 лет. Чаще всего от болезни страдают мужчины.
Геморрагический васкулит – что это?
Геморрагический васкулит – это приобретённое заболевание, которое сопровождается повреждением капилляров, венул и артериол. Воспаление имеет асептическое течение, но всегда приводит к повреждению стенки сосуда и способствует быстрому формированию тромбов. При геморрагическом васкулите страдают сосуды, которые питают кожу и паренхиматозные органы. Воспаление приводит к тому, что на дерме появляются элементы сыпи. Поэтому васкулит называют ревматоидной пурпурой или аллергической пурпурой.
Заболевание было впервые описано 2 века назад врачами Шенлейном и Генохом. Поэтому геморрагический васкулит иногда называют болезнью Шенлейна-Геноха.
Причины геморрагического васкулита
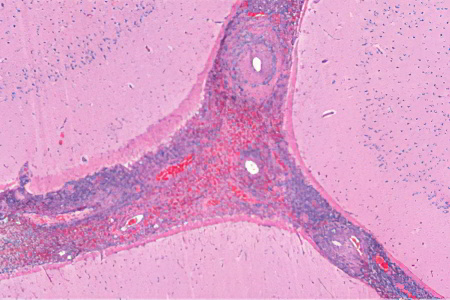
О причинах развития геморрагического васкулита учёные продолжают спорить. Есть мнение, что заболевание чаще всего развивается у людей, склонных к аллергии. Под воздействием ряда факторов, иммунитет стимулирует организм на выработку иммунных комплексов. Они находятся в крови, накапливаются в сосудах, питающих кожу и внутренние органы. Эти комплексы повреждают стенки сосудов, элементы крови просачиваются через эти повреждения и остаются в окружающих тканях. Поэтому у больного на коже появляется геморрагическая сыпь.
Васкулит геморрагического типа может возникать по следующим причинам:
Перенесённые инфекции. Опасность представляют вирусы герпеса, гриппа, ОРВИ, бактерии микоплазмы, туберкулёзная микобактерия, стафилококки и стрептококки, паразиты (трихомонады и гельминты).
Постановка вакцин.
Введение сыворотки.
Укусы насекомых.
Аллергия на продукты питания.
Ожоговая болезнь.
Переохлаждение организма.
Повышают вероятность развития васкулита такие факторы риска, как:
Преклонный возраст.
Период вынашивания ребёнка.
Частые инфекционные заболевания.
Склонность к аллергии.
Полученные травмы.
Классификация геморрагического васкулита
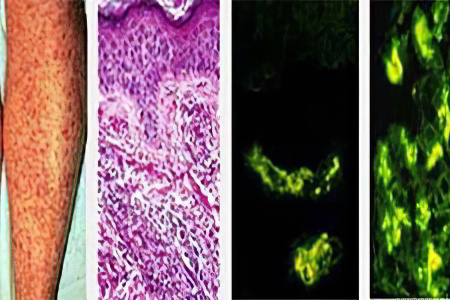
В зависимости от симптомов, которые даёт васкулит, различают следующие его разновидности:
Простая форма (кожный васкулит).
Кожно-суставной васкулит.
Почечная форма болезни.
Абдоминальный васкулит (превалируют нарушения со стороны органов пищеварения).
Смешанная форма болезни.
Течение болезни может различаться:
Васкулит острого течения. За месяц болезнь проходит.
Подострое течение васкулита. В этом случае болезнь продолжается 3 месяца.
Затяжной васкулит, который длится 6 месяцев.
Рецидивирующий васкулит. При этом за несколько лет у больного случается 3-4 эпизода воспаления.
Васкулит хронического течения. Периоды ремиссии при этой форме болезни сменяются периодами затишья.
Молниеносное течение болезни. Такая форма васкулита развивается у детей до 5 лет. Длится заболевание несколько дней.
В зависимости от тяжести течения патологии различают:
Васкулит первой степени. Человек чувствует себя нормально, температура тела не повышается, либо может подниматься, но незначительно. Сыпь не интенсивная, другие симптомы болезни отсутствуют. В анализе крови увеличен показатель СОЭ, но не более чем до 20 мм/час.
Васкулит второй степени. Самочувствие больного нарушено, сыпь интенсивная, температура тела повышается до 38 °C. Больной жалуется на головную и мышечную боль, появляется сильная слабость. У человека диагностируют нарушения со стороны пищеварительной и мочевыделительной системы. СОЭ может достигать 40 мм/час. Уровень альбуминов крови падает, а количество эозинофилов и лейкоцитов растёт.
Васкулит третьей степени. Интоксикация организма выражена сильно. Наблюдается патологическая симптоматика со стороны суставов, почек, органов ЖКТ. Часто в воспалительный процесс вовлекается ЦНС, периферическая нервная система. СОЭ увеличивается до 40 мм/час, лейкоциты сильно повышены, уровень тромбоцитов падает. У больного развиваются симптомы анемии.
Симптомы геморрагического васкулита

Манифест васкулита острый, у больного увеличивается температура тела. Чаще всего происходит это через 14 дней от перенесённой инфекции.
Кожные проявления
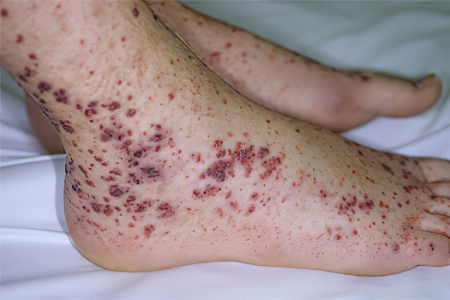
Сыпь появляется на ранних стадиях развития васкулита. Она имеет геморрагический характер и выглядит по типу пузырьков. Они могут распространяться по телу пятнами или точками. Их размеры варьируются, в диаметре они составляют 1-5 мм. При надавливании на элементы сыпи они не исчезают. По мере прогрессирования патологии сыпь будет сливаться.
Высыпания возвышаются над поверхностью дермы. Максимальное количество пятен наблюдается на разгибательных поверхностях конечностей. Сыпь появляется на ягодицах и в области крупных суставов. Иногда она затрагивает лицо, грудь, живот, спину.
Перед тем как на коже появятся элементы сыпи, она может зудеть. Спустя несколько дней высыпания становятся бледными. После их исчезновения на дерме сохраняются пигментные пятна.
Одни элементы сыпи пропадают, а новые появляются. Это приводит к тому, что дерма становится пестрой. Высыпания отличаются симметричностью. Чем тяжелее протекает васкулит, тем интенсивнее будет сыпь.
Иногда в центре узелков или пятен появляется зона некроза. Затем на этом месте формируется струп, который отпадает. Это приводит к тому, что после разрешения элемента сыпи, дерма покрывается рубцами.
Поражение суставов
Суставы страдают у 70% пациентов. Человек жалуется на боль и воспаления. В первую очередь страдают колени, голеностопные и лучезапястные суставы. Если на коже появляется сыпь, то боль становится сильнее.
Сами суставы отекают, могут деформироваться. Это приводит к ограничению их функционирования. Дерма над суставами воспалена, сперва она краснеет, а затем становится синюшного цвета.
Деформация сустава обратима, так как воспаление не сохраняется дольше 7 дней.
Абдоминальный синдром
Около 50% пациентов страдают от абдоминального синдрома. Он проявляется множественными кровоизлияниями в кишечник и в брюшную стенку. Боль возникает приступами, протекает по типу кишечной колики. Часто пациенты страдают от рвоты и диареи. В кале и в рвотных массах видна кровь. Боль сосредотачивается в области пупка, а иногда распространяется на весь живот.
Кожные покровы становятся бледными, глаза западают, язык пациента сухой, черты лица заостряются.
Чтобы уменьшить интенсивность боли, человек ложится на бок и прижимает ноги к животу. Иногда обострение болезни приводит к инвагинации кишечника или к кишечной непроходимости. Реже возникает перфорация аппендикса с перитонитом. Спустя 2-3 дня абдоминальный синдром проходит самостоятельно.
Поражение почек
Васкулит нередко приводит к поражению почек. В них формируются тромбы, которые становятся причиной развития гломерулонефрита. В моче появляется кровь. Выявить её удаётся при проведении анализа. Человек жалуется на отёки.
Поражение почек происходит не сразу. Органы страдают в течение года после манифестации васкулита. Почечный синдром наблюдается у 40-60% пациентов.
Прочие симптомы васкулита
Спинной и головной мозг повреждается не часто. Ещё реже у человека развивается пневмония и миокардит.
Анемия
Анемия является осложнением васкулита. У пациента снижен гемоглобин в крови. Он жалуется на повышенную утомляемость и слабость, могут случаться обмороки. Перед глазами мелькают «мушки».
Беременность и васкулит
Беременность способна стать причиной развития васкулита. Он является пусковым механизмом антифосфолипидного синдрома. Для беременных женщин это может быть опасно, так как сказывается на развитии плода. Также повышается вероятность выкидыша, начала ранних родов и отслойки плаценты.
С целью снижения осложнений беременности, женщинам с васкулитом назначают кроверазжижающие препараты (Аспирин и Гепарин).
Васкулит у детей
У детей заболевание часто протекает без появления сыпи. Это приводит к тому, что выставить диагноз будет сложно. Дети жалуются на суставную боль и на боль в животе. Патология имеет острое течение, развивается неожиданно.
Если сыпь появляется, то она покрывает всё тело и имеет вид подкожных кровоподтёков. Болезнь часто рецидивирует. В детском возрасте повышается вероятность развития отека Квинке.
Диагностика
Стандартная диагностика начинается с осмотра пациента и со сбора анамнеза. Врач анализирует полученную информацию и соотносит её с клиническими проявлениями болезни.
Затем он направляет пациента на сдачу анализов:
Изменения в общем анализе крови: повышение уровня лейкоцитов и нейтрофилов, падение уровня гемоглобина и эритроцитов. СОЭ растёт. Интенсивность изменений картины крови зависит от тяжести течения болезни.
Изменения в общем анализе мочи: обнаружение в ней эритроцитов, белка и цилиндров.
Изменения в биохимическом анализе крови: повышается уровень фибриногена, гаптоглобулина, сиаловых кислот, альфа- и гамма-глобулина.
При проведении пробы мочи по Зимницкому, её плотность будет снижена.
В кале может быть обнаружена кровь.
Коагулограмма остаётся без изменений.
Иммунологическое исследование позволяет выявить рост иммунологических комплексов класса А. Также вероятно повышение С-реактивного белка. Важно провести анализ крови на гепатиты, так как эти вирусные инфекции способны стать причиной развития васкулита.
Кроме лабораторных анализов, пациента направляют на инструментальную диагностику:
УЗИ почек, органов брюшной полости.
Биопсия почек и кожи.
ФГДС, колоноскопия, бронхоскопия.
Вспомогательными методами обследования являются:
Щипковая проба. При надавливании на кожу у больного появляются кровоподтёки.
Проба с применением жгута. Подкожные кровоподтёки формируются при наложении жгута на плечо.
Манжеточная проба. После наложения манжеты тонометра у больного появляются подкожные кровоизлияния.
Лечение геморрагического васкулита
Лечение васкулита находится в компетенции ревматолога. Если у больного развиваются поражения других органов, то ему показана консультация узких специалистов. Когда заболевание рецидивирует, пациента помещают в стационар. На время обострения васкулита человек должен соблюдать постельный режим. Это позволяет не допустить развития осложнений.
Среди лекарственных средств, применяется:
Энтеросорбенты. Позволяют быстрее выводить из организма вредные вещества.
Антикоагулянты. Препараты, направленные на недопущение формирования тромбов за счёт улучшения циркуляции крови в мелких сосудах.
Антиагреганты. Препараты, которые разжижают кровь, препятствуют формированию тромбов, не дают ей сворачиваться.
Антигистаминные препараты, которые купируют аллергические проявления.
Глюкокортикостероиды. Они быстро купируют воспаление, но делают это за счёт подавления иммунитета.
Дополнительные методы лечения:
Препараты из группы НПВС. Они позволяют снижать температуру тела, уменьшать интенсивность боли и воспаления. Диклофенак, Индометацин, Ибупрофен назначают при поражении суставов.
Витамины А, Е, группы В делают сосудистую стенку крепче, тем самым снижая вероятность развития кровотечения.
Цитостатики угнетают активность иммунитета. Эти препараты назначают при тяжёлом течении болезни.
Переливание крови и её очищение позволят облегчить симптомы васкулита.
Препараты кальция позволяют восполнить дефицит этого микроэлемента в организме.
Симптоматическая терапия. Снять мышечный спазм позволяют такие препараты, как Папаверин и Но-шпа. Чтобы минимизировать повреждения желудочной и кишечной стенки больному назначают антациды (Альмагель, Маалокс). Они понижают кислотность желудочного сока.
Тяжелые осложнения, например, перитонит или перфорация кишечника требует оперативного вмешательства.
Гипоаллергенная диета при васкулите
Всем пациентам с васкулитом необходимо соблюдать диету. Из меню убирают продукты, которые способны спровоцировать аллергическую реакцию. Под запрет попадают яйца, кофе, шоколад, цитрусовые, орехи, рыба и морепродукты.
Жирные и жареные блюда в острый период болезни не потребляют. Меню базируется на маложирных продуктах. Можно есть зелёные яблоки, крупы, мясо кролика, индейку.
Прогноз
Если заболевание имеет лёгкое течение, то прогноз благоприятный. В остальных случаях он ухудшается. Есть вероятность развития тяжёлых осложнений: воспаление почек, почечная недостаточность. Молниеносная форма болезни может стать причиной быстрой гибели человека.
Постановка на диспансерный учёт
Взрослых людей с васкулитом на диспансерный учёт не ставят. Детей ревматолог наблюдает в течение 2 лет. В первые 6 месяцев врача нужно посещать 1 раз в 30 дней, последующие 6 месяцев – 1 раз в квартал. Затем к врачу обращаются 1 раз в полгода.
Ребенок, перенесший васкулит, ограничивается в физических нагрузках, ему запрещена физиотерапия и длительное времяпрепровождение на солнце.
Осложнения
Васкулит сопряжен с риском развития кишечной непроходимости, перитонита, почечной недостаточности. Иногда страдает сердце, печень, могут случаться кровотечения в лёгких. У детей наблюдается геморрагический диатез.