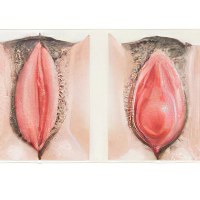
Вульвит у женщин: симптомы и лечение
Вульвит – это заболевание, которое может развиваться не только у взрослых женщин, но и у совсем юных девочек. Среди прочих болезней гинекологической сферы, диагностируемых в детском возрасте, на долю вульвита приходится 70%. Средний возраст заболевших детей находится в диапазоне от 1 до 9 лет. Сразу после появления первых симптомов вульвита, необходимо начинать лечение, так как болезнь грозит развитием серьёзных осложнений. В будущем это может сказаться на качестве репродуктивной функции.
Вульвит – что это?
Вульвит – это воспаление вульвы. Под вульвой понимают все наружные половые органы, в том числе, наружное отверстие мочеиспускательного канала, клитор, вход во влагалище, малый и большие половые губы.
Как самостоятельное заболевание вульвит развивается редко. Чаще всего он сочетается с воспалением влагалища и называется вульвовагинит.
Классификация вульвита
Вульвит может быть острым (заболевание длится менее месяца), подострым (болезнь длится не более 3 месяцев) и хроническим.
В зависимости от возраста человека различают такие виды вульвита, как:
Младенческий вульвит (болезнь развивается у ребёнка младше года).
Детский вульвит (заболевание развивается в возрасте 1-8 лет).
Препубертатный вульвит (заболевание развивается в период от 8 лет до наступления первой менструации).
Пубертатный вульвит (болезнь развивается после наступления менструации).
Вульвит может быть вызван инфекционными агентами, в том числе, условно-патогенной и патогенной флорой. Иногда заболевание имеет неинфекционное происхождение, например, после введения в вагину инородного тела, при аллергии, на фоне ожога, после полученной травмы, при метаболических сбоях.
Инфекционный вульвит может быть специфическим (причиной развития болезни является патогенная флора) и неспецифическим (причиной развития болезни является патогенная флора).
Вульвит может быть первичным. В этом случае попадание воспалительного фактора в организм происходит извне. Также заболевание может быть вторичным. При этом проникновение микробов в вульву женщины происходит из других очагов воспаления, которые имеются в организме, например, из кариозных зубов, из воспалённых миндалин и пр.
Причины вульвита

Вероятность развития болезни у женского пола высока, что связано с особенностями физиологического строения их половых органов. Сразу после появления девочки на свет влагалище у неё остаётся стерильным. Заселение условно-патогенной флорой случается лишь спустя неделю.
До полового созревания среда во влагалище будет щелочной или нейтральной, так как в ней отсутствуют бактерии, вырабатывающие молочную кислоту.
Так как кислоты нет, местная защита снижена. Инфекционной флоре легче поразить вульву и вызывать воспаление. Кроме того, в юном возрасте потовых и сальных желёз в области наружных половых органов немного, половая щель не сомкнута до конца, а кожа ранима и нежна. Все это повышает вероятность развития вульвита.
Причины первичного неспецифического вульвита
Неспецифический вульвит развивается из-за активизации условно-патогенной флоры, которая в небольших количествах всегда присутствуют во влагалище. Спровоцировать воспаление могут грибы, анаэробные бактерии, протей и пр.
Если женщина страдает хроническими болезнями, например, у неё есть патология мочеполовой системы, гормональные нарушения, сахарный диабет, то вероятность развития неспецифического вульвита повышается.
Что касается девочек, то чем чаще они страдают от ОРВИ, ангины и тонзиллита, тем выше вероятность у них воспаления наружных половых органов.
Иногда причиной развития неспецифической формы болезни являются паразиты. В частности, переносить на себе патогенную флору способны острицы.
Попадание в половые органы инородных тел, например, травинок, песка, насекомых – всё это может привести к воспалению.
К прочим факторам развития болезни относят: приём антибиотиков, гиповитаминоз, иммунодефицит. В целом, к вульвиту могут привести любые причины, которые способствуют снижению иммунитета.
Причины аллергического атопического вульвита
Иногда у женщин может развиваться вульвит аллергической природы. Ещё его называют атопическим вульвитом.
Спровоцировать воспалительную реакцию способны следующие причины:
Употребление в пищу продуктов, на которые у женщины аллергия. Так, аллергенными считаются цитрусовые плоды, шоколад, клубника.
Использование средств для интимной гигиены, которые содержат аллергенные отдушки и ароматизаторы.
Ношение нижнего белья из синтетических материалов.
В детском возрасте вульвит может быть спровоцирован пеленочным дерматитом.
Чрезмерная гигиена с частыми подмываниями.
Несоблюдение гигиенических правил, использование общих с другими людьми предметов обихода, например, полотенец.
Заболевание может быть вызвано инфекционными микроорганизмами, передающимися половым путём.
К специфическим агентам, которые способны спровоцировать вульвит, относят:
Хламидии.
Трихомонады.
Гонококки.
Туберкулёзная палочка.
Дифтерийная палочка.
Грибковая флора.
Возбудители таких заболеваний, как: ветряная оспа, скарлатина и корь.
В младенческом возрасте вульвит может быть следствием инфекции, которую ребёнок получил во время родов, при прохождении через половые пути больной матери. Также нельзя исключать трансплацентарное инфицирование.
Симптомы вульвита
Острое воспаление манифестирует в том случае, когда на повреждённую слизистую оболочку попадает инфекция.
Основными симптомами вульвита является зуд и жжение в области больших и малых половых губ, появление слизи и гноя из влагалища. Из-за этого женщина испытывает выраженный дискомфорт, страдает её сон и аппетит, усиливается раздражительность. Если болезни подвергается ребёнок младшего возраста, то у него усиливается плаксивость, ухудшается общее самочувствие. При тяжёлом течении вульвита у больного повышается температура тела, появляются боли в животе, паховые лимфатические узлы увеличиваются в размерах.
Внешне острое воспаление выражается в покраснении и отёчности половых губ. Отёк может распространяться на промежность и внутреннюю поверхность бедра.
Когда из влагалища постоянно истекает гной, это приводит к мацерации тканей вульвы. Кожа становится мягкой, набухшей и рыхлой. Это усугубляет течение болезни. Также из влагалища могут начать выделяться бели в избыточном количестве.
Если вульвит был вызван трихомонадами, то у женщины возникает интенсивный зуд в промежности, вульва и влагалище отекает. Выделения становятся жёлтого цвета, в них появляется пена.
При условии, что в вульвит – это следствие патологической активности грибков рода Кандида, у больной на первый план выходит сильнейший зуд. Выделения будут содержать белые крошки и хлопья, напоминающие творог.
Если воспаление развивается из-за кишечной палочки, то выделения становятся вязкими, окрашиваются в жёлто-зелёный цвет. От них исходит неприятный запах.
Женщина расчесывает половые органы, что будет приводить к формированию язвенных дефектов, которые гноятся и не заживают.
Если лечение отсутствует, то острый вульвит переходит в хроническую форму. Основные симптомы болезни теряют свою интенсивность. Из влагалища продолжают выделяться бели, но их количество снижается. Время от времени болезнь может обостряться.
Диагностика вульвита
Чтобы определиться с диагнозом, человеку потребуется пройти через следующие процедуры:
Посещение врача, сбор анамнеза.
Изучение истории болезней пациентки, диагностика хронических патологий, аллергии и пр.
Гинекологический осмотр. В ходе его проведения врач увидит отёкшие и покрасневшие половые органы, наличие патологических выделений.
Ректоабдоминальный осмотр. Эта процедура позволяет выявить инородные тела во влагалище.
Вагиноскопия. Если вагинит развивается у девственницы, то эта процедура позволяет выполнить осмотр половых органов без повреждения девственной плевы.
Сдача мочи на анализ. Это позволит уточнить наличие воспаления органов мочевыделительной системы, которое часто сочетается с вагинитом. Выполняют анализ по Нечипоренко, общий анализ и бактериологическое исследование урины.
Сдача крови на общий анализ.
Сдача кала на обнаружение в нём яиц остриц.
УЗИ органов малого таза.
Забор мазка из влагалища на патогенную микрофлору.
Если есть необходимость, то назначают ПЦР и серологическое исследование, эти методы обладают высокой специфичностью.
Сдача крови на определение в ней уровня глюкозы.
Если у женщины выявляются сопутствующие заболевания, то ей требуется консультация узких специалистов.
Лечение вульвита

Чтобы справиться с вульвитом, пациентке назначают комплексное лечение. Терапия во многом зависит от причины, вызвавшей воспаление.
Соблюдение диеты и лечебного режима
В острый период воспаления нужно отказаться от работы или учебы. Женщинам показан постельный режим. Если заболевание имеет тяжёлое течение, то может понадобиться госпитализация.
В меню вводят ощелачивающие продукты, среди которых: овощи, минеральная вода, молоко. Исключают из рациона копчености, жирные бульоны, жареное мясо, маринады, квашеные продукты, цитрусовые, томаты.
Если заболевание имеет аллергическую природу, то требуется устранить из меню продукты, способные вызвать воспалительную реакцию. Это касается мёда, яиц, морепродуктов, шоколада, орехов, ягод и пр.
Местная терапия
Местная терапия инфекционных вульвовагинитов подразумевает использование препаратов в виде вагинальных таблеток, свечей или капсул.
Можно использовать антисептические препараты в готовом виде. Процедуру нужно проводить не менее 3 раз в день.
На половые органы наносят мазь с антибактериальным компонентом.
Приём лекарственных средств внутрь
Антибиотики при вульвите назначают в зависимости от того, какая именно патогенная флора стала причиной развития воспаления. При тяжёлом течении болезни препараты принимают внутрь.
Если у человека заболевание вызвано ростом грибковой флоры, то ему назначают антимикотики.
Если у пациентки высеиваются трихомонады или гонококки, то врач назначает соответствующее лечение, после подтверждения анализов.
Антибактериальные препараты широкого спектра действия назначают при вульвите, вызванном хламидиями и микоплазмами.
Гигиенические мероприятия
Основные рекомендации:
После каждого мочеиспускания нужно мыть промежность. Движения должны быть направлены спереди назад.
Нижнее бельё необходимо менять 2 раза в день. Его следует стирать в горячей воде с использованием гипоаллергенных средств и тщательно прополаскивать.
Подмываться с использованием мыла нужно 1 раз в день. Делать это чаще не рекомендуется, чтобы не пересушивать слизистую оболочку половых органов.
Для ухода за грудными детьми не следует использовать присыпки или масла с ароматизаторами.
Белье должно быть изготовлено из натуральных материалов.
Все члены семьи должны иметь собственные полотенца.
Правила интимной гигиены должны соблюдаться неукоснительно. Если заболевание имеет неосложнённое течение, то иногда качественной обработки половых органов достаточно для полноценного выздоровления.
Общие рекомендации

Чтобы уменьшить интенсивность воспаления и снять отёчность с тканей можно применять антигистаминные препараты. Если вульвит имеет аллергическую природу, то препараты используют для местного нанесения. Для этого нужно выбирать их в форме мази или геля.
Вспомогательные направления терапии:
Приём седативных препаратов.
Приём витаминов.
Когда болезнь часто рецидивирует, нужно принимать эстрогены. Их используют для местной обработки. Они способствуют скорейшему восстановлению повреждённых тканей. С этой целью специалисты рекомендуют Эстриол и Фолликулин.
После того, как симптомы болезни удастся купировать, нужно включать в меню кисломолочные напитки. Они позволяют привести в норму микрофлору влагалища и кишечника.
Если для лечения вульвита пришлось применять антибактериальные препараты, то пациенткам назначают антигрибковые лекарственные средства.
Лечение хронических заболеваний
Недостаточно направить усилия только на лечение вульвита. Если в организме останутся очаги инфекции, то через некоторое время воспаление повториться вновь. Поэтому важно избавиться от кариозных зубов, вылечить заболевания мочевыделительной системы и пр.
Если вульвит развивается на фоне паразитарной инвазии, то пациентке назначают антигельминтные средства.
Если во влагалище имеется инородное тело, то его нужно извлечь. Затем вульву обрабатывают раствором антисептика.
Осложнения вульвита
Игнорировать вульвит нельзя, так как заболевание грозит серьёзными осложнениями:
Слипание и сращение малых половых губ. Эта патология требует помощи хирурга.
Атрезия влагалища. При этом склеиваются малые половые губы и влагалище.
Цистит. Проявляется воспаление мочевого пузыря интенсивными болями во время мочеиспускания.
Формирование рубцов на том месте, где были язвенные дефекты.
Имбибиция. Это осложнение проявляется в посинении наружных половых органов. Такой цвет может сохраняться у женщины на всю оставшуюся жизнь.