Холецистит: виды, симптомы, лечение
Холецистит – это воспалительный процесс в желчном пузыре, чаще всего, спровоцированный заражением органа кишечной микрофлорой на фоне нарушения оттока желчи через закупоренный пузырный проток. Обычно холецистит выступает осложнением желчнокаменной болезни. Желчный пузырь располагается рядом с печенью и активно участвует в процессе пищеварения. Выход желчи при этом происходит через тонкую кишку, но иногда с эвакуацией возникают проблемы, и желчь собирается в желчном пузыре, результатом чего становится сильная боль и повышенный риск развития инфекции.
Как правило, заболевание протекает в сочетании с холангитом – воспалением желчных протоков. Холецистит является распространённой хирургической патологией, особенно среди женщин среднего и старшего возраста – они болеют в три-восемь раз чаще мужчин-сверстников.
Основные причины гендерной предрасположенности к холециститу:
Хроническое сдавливание желчного пузыря во время беременности провоцирует отдалённые последствия – нарушение баланса холестерина и желчных кислот, и, как следствие, застой желчи;
Особенности гормонального обмена женщин – доказано, что прогестерон, в большом количестве вырабатываемый во время беременности и климаксе, и другие женские половые гормоны негативно влияют на работу желчного пузыря;
Женщины склонны к увлечению диетами, а жёсткие ограничения в пище нарушают моторику (сократительную способность) желчного пузыря.
В группу риска, независимо от пола и возраста, входят люди, ранее переболевшие:
Кишечными и/или печёночными инфекциями;
Паразитарными заболеваниями (глистными и протозойными инвазиями, локализующимися стационарно или на одной из стадий развития в кишечнике и/или печени);
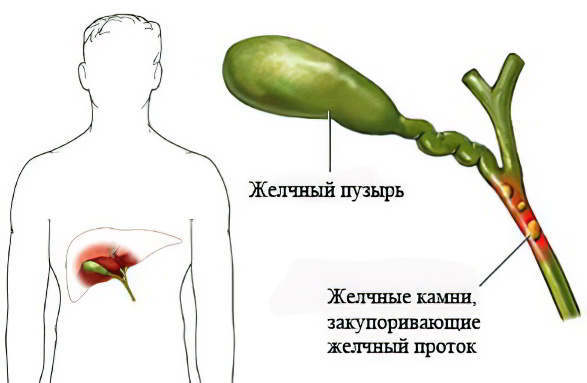
Желчнокаменной болезнью (ЖКБ) с обструкцией (закупоркой) шейки и/или повреждением слизистых оболочек желчного пузыря;
Заболеваниями, нарушающими кровоснабжение стенок желчного пузыря.
Доказана рефлекторная связь патологий желчного пузыря и анатомически не связанных с ним органов брюшной полости – это так называемые висцеро-висцеральные рефлексы. Все названные выше причины холецистита обусловлены либо нарушением проходимости (обструкцией) желчного пузыря, либо нарушением его моторики (дискинезией).
По этиологическому признаку выделяют две большие нозологические группы холециститов:
Калькулезные (лат. Calculus – камень);
Некалькулезные (бескаменные).
Симптомы холецистита
Начальными симптомами холецистита, как правило, являются резкие боли в правом боку ниже ребер, возникающие неожиданно. Причиной этого становится камень, который перегораживает пузырный проток. В результате развивается раздражение и воспаление желчного пузыря.
Боль проходит через какое-то время сама по себе или после приёма обезболивающего, но в дальнейшем наблюдается её постепенное усиление, а затем она становится регулярной. Происходит развитие заболевания, которое сопровождается высокой температурой, рвотой и тошнотой. Состояние больного продолжает ухудшаться.
Прекращается нормальное поступление желчи в кишечник, признаком чего является желтушная окраска кожи и глазных склер. Предпосылками к желтухе как раз и служит наличие камней, которые перегораживают желчные протоки. Тяжесть патогенеза характеризуется пульсом больного: обычно ЧСС составляет от восьмидесяти до ста двадцати – ста тридцати ударов в минуту (или даже выше), что является серьёзным признаком, означающим, что в организме произошли опасные изменения.
Что касается хронической формы холецистита, то признаки могут особо не проявляться, в дальнейшем болезнь может дать знать о себе в более запущенном виде или принять острую форму. В этом случае только лечение в специальном медицинском учреждении позволит избежать ухудшения состояния.
Тошнота при холецистите – распространённый симптом. Тошнота – это состояние, обычно предшествующее рвотному рефлексу. В некоторых случаях тошнота и рвота является защитной реакцией организма на интоксикацию. При холецистите тошнота и рвота всегда выступает частью патогенеза заболевания.
Тошноту при холецистите следует дифференцировать от аналогичных симптомов при других заболеваниях и патологиях:
Понос (диарея) при холецистите наблюдается очень часто. Понос, запор, вздутие живота – неизменные признаки заболеваний желудочно-кишечного тракта, в том числе, холецистита. Внезапное появление расстройства стула в период лечения холецистита свидетельствует об осложнённом течении заболевания.
Причины холецистита

Причины заболевания могут быть самые разные, но чаще всего холецистит возникает из-за накопления камней в пузырном протоке, теле и шейке желчного пузыря, что затрудняет выход желчи. Причиной также может служить какая-либо травма или инфекция, а также наличие таких тяжёлых заболеваний, как сахарный диабет, однако здесь холецистит будет проявляться как осложнение уже имеющийся патологии, а не как самостоятельная болезнь.
Результатом всего вышеперечисленного может стать острая форма холецистита с воспалённым желчным пузырём. Хроническая форма заболевания обычно наблюдается в тех случаях, когда раздражение долго не спадает и носит затяжной характер, в результате чего стенки органа уплотняются.
Приступ холецистита

Приступы характерны как для первичного холецистита, так и для обострений хронической формы заболевания. Предвестниками приступов являются неприятные ощущения в животе после приёма жирной, острой пищи или алкоголя.
Симптомы острого приступа холецистита:
Резкая схваткообразная боль в области правого подреберья, эпигастрия или пупка;
Тошнота и рвота, отрыжка газами, привкус горечи во рту;
Субфебрильная или фебрильная температура тела (37-38 0 С или 38-39 0 С).
Как снять приступ холецистита?
Для купирования приступа холецистита необходимо:
Вызвать скорую помощь;
Лечь в постель и приложить к животу холод;
Принять спазмолитик (но-шпа) и анальгетик;
Для уменьшения тошноты выпить мятного чая или негазированной минеральной воды комнатной температуры;
При наличии рвоты обеспечить сбор рвотных масс на анализ.
Осложнения и последствия
Острая форма холецистита без адекватной терапии переходит в хроническую с периодами обострения и ремиссии. А хронические заболевания лечить сложно, так как в патогенез вовлекаются другие органы. Запущенная форма холецистита диагностируется у 15% больных. Её результатом может стать гангрена, желчные свищи, которые сообщают кишечник, почки и желудок с желчным пузырём, механическая желтуха, абсцесс, острый панкреатит, а иногда и сепсис.
Последствия (прогноз) калькулезного и некаменного холециститов:
Прогноз неосложнённого калькулезного холецистита благоприятный. После интенсивного лечения клиническая картина может длительное время не проявляться. Известны случаи полного излечения. При осложнённых формах калькулезного холецистита прогноз более осторожный;
Прогноз некалькулезного холецистита сомнительный. При таком заболевании следует опасаться гнойной и деструктивной форм воспаления.
Лечение и диета
Лечение острого холецистита и хронического заболевания в стадии обострения осуществляется в хирургическом стационаре. Методы лечения подбираются индивидуально по показаниям.
Консервативное лечение холецистита:
Антибиотики, выбор зависит от эффективности препарата;
Спазмолитики для стабилизации функции прохождения желчи в тонкий отдел кишечника;
Желчегонные при гипотонии желчного пузыря и нормальной проходимости желчного протока;
Гепатопротекторы для поддержания функции печени.
Хирургическое лечение холецистита:
Холецистэктомия – полное удаление желчного пузыря, проводится немедленно при симптомах разлитого перитонита и острой непроходимости желчи, в остальных случаях – в плановом порядке.
Диета при холецистите
В период острого приступа больному дают только тёплое питьё малыми порциями. Объём жидкости – до полутора литров в сутки.
После снятия острых болей в пищевой рацион включают каши, кисели, паровые котлеты из нежирного мяса или рыба, куриное яйцо в виде омлета, белый хлеб.
Режим питания при холецистите:
Принимать пищу нужно малыми порциями (5-6 раз в день), для поддержания ритма выработки желчи;
Ужинать рекомендуется не позднее, чем за 4-6 часов до ночного сна.
Рацион больных холециститом должен включать в себя:
Продукты животного происхождения с минимальным количеством жира, мелко рубленные и приготовленные на пару;
Растительные продукты, не содержащие грубой клетчатки, богатые витаминами и микроэлементами.
При холецистите запрещено употреблять следующие продукты:
Консервированные, маринованные, копчёные, солёные, квашеные, жирные, вяжущие;
Провоцирующие несварение и газообразование (молоко, бобовые, газированные напитки);
Изменяющие рН среды желудка (алкоголь, щавель, шпинат, цитрусовые).
Подробнее: Диета, примерное меню и рецепты блюд при холецистите