Желчегонные препараты: обзор 14 производителей
Заболевания желчного пузыря встречаются достаточно часто. Среди них дискинезия желчевыводящих путей и холецистит, все они нередко сопровождаются хроническим панкреатитом. Причём болеют не только взрослые люди, но и дети. Симптомы патологии не всегда очевидны: возможно снижение аппетита, лёгкая тошнота в утренние часы, боли в правом подреберье и кожный зуд. Однако человеку без медицинского образования не всегда удаётся самостоятельно связать эти признаки нездоровья именно с застоем желчи. В то время как даже незначительное промедление в диагностике и лечении болезни может быть опасно и привести к формированию камней. Чтобы этого не произошло необходимо принимать желчегонные препараты. Именно этим лекарственным средствам посвящена наша статья.
Содержание:
Застой желчи – что это?
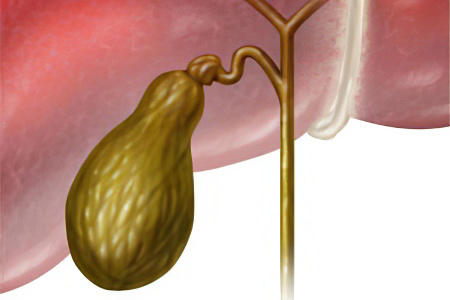
Некоторые пациенты твёрдо убеждены, что желчь вырабатывается и застаивается именно в желчном пузыре. На самом деле это не совсем верно. Желчь продуцируют гепатоциты, которые являются клетками печени. Из печени желчь поступает в желчный пузырь, где достигает нужной ей концентрации путём избавления от лишней воды.
Выходит желчь из желчного пузыря в тот момент, когда в желудок человека поступает пища, содержащая жиры. Орган начинает сокращаться и по желчевыводящим путям желчь поступает в 12-перстную кишку. То отверстие, через которое она выходит, располагается в непосредственной близости от отверстия, через которое поджелудочная железа выбрасывает в 12-перстну кишку свой ферментативный секрет.
Желчь необходима организму для решения следующих задач:
Желчь разбавляет жиры до эмульсии, что облегчает «работу» ферментативной смеси. Ферментам такую фракцию будет растворить гораздо легче.
Желчь обеспечивает нормальные условия для работы» ферментам поджелудочной железы. В противном случае они не могли бы полноценно растворить пищу на основные нутриенты.
Желчь заставляет кишечник сокращаться.
Желчь даёт возможность всасываться витаминам группы А, D, E и К, которые относятся к жирорастворимым.
Желчь не допускает проникновения патогенных микроорганизмов в кровь. Она просто не даёт им прикрепиться к кишечным стенкам, и они не имеют возможности всасываться также как продукты питания.
Желчь способствует выведению из организма холестерина, билирубина и некоторых гормонов. Они проходят через печень и выводятся благодаря желчи вместе с каловыми массами.
Поэтому в пользе желчи сомневаться не приходится. Однако для того, чтобы она могла полноценно выполнять все свои функции, необходимо обеспечить условия для её адекватного образования и поступления в 12-перстную кишку. Если организм с этой задачей справиться не в состоянии, то ему на помощь приходят желчегонные препараты. Однако это не означает, что принимать можно все лекарственные средства без разбора.
Существует 4 группы желчегонных препаратов.
Каждая группа имеет определённые цели и задачи:
Группа 1: холеретики. Эти препараты направлены на увеличение продукции желчи.
Группа 2: холекинетики. Они ускоряют выведение желчи из протоков печени, поэтому она быстрее достигает 12-перстной кишки.
Группа 3: холеспазмолитики. Эти препараты снимают спазм с желчных протоков.
Группа 4: холелитогенные препараты желчных кислот. Они необходимы для того, чтобы разбавить слишком концентрированную желчь и не дать сформироваться в ней камням. Также препараты из этой группы обеспечивают растворение мелких камней, что происходит за счёт изменения свойств желчи.
Чтобы выбрать то или иное средство, нужно знать, какой именно процесс в организме нарушен. Неоправданный приём желчегонных препаратов может только усугубить ситуацию. Например, зачем снимать спазм с желчных протоков, если они находятся в расслабленном состоянии или заставлять поражённую болезнью печень вырабатывать больше желчи, когда она итак трудится «на износ».
Показания к приёму желчегонных препаратов

Чтобы понять, какой именно препарат выбрать и принять, необходимо разобраться в направлении движения желчи по организму.
Ее путь происходит следующим образом:
Желчь образуется в клетках печени, после чего она поступает во внутрипечёночные желчные протоки.
По внутрипечёночным путям желчь поступает в печёночные протоки (в левый и в правый). Из них она стекает в общий печёночный проток, представленный трубочкой, содержащий минимальное количество мышц.
Из этого протока желчь поступает в желчный пузырь по ещё одному протоку, который лишен возможности сокращаться, так как не имеет мышечной основы. Чтобы перелиться в свой резервуар для хранения (желчный пузырь) желчи нужна какая-то сила. В качестве неё выступает перепад в давлении: давление печени, когда она продуцировала желчь, против сопротивления сфинктера Одди. Этот сфинктер представлен круглой мышцей, которая является продолжением общего печёночного протока. Он ведёт в двенадцатиперстную кишку. Сфинктер Одди можно сравнить с краном: если он находится в закрытом состоянии, то желчь попадает в пузырный проток, расправляет безмышечные складки и проникает в желчный пузырь, где и начинает накаливаться.
Когда желчный пузырь наполняется желчью, в нём усиливается давление. При этом в печёночных путях оно снижается. Если в желудок человека поступает пища, он начинает вырабатывать пепсин, что сигнализирует сфинктеру Одди о необходимости открытия. За счёт перепадов давления в 12-перстную кишку попадает желчь, имеющая нужную концентрацию, которую она приобрела в желчном пузыре, избавившись от лишней жидкости.
Когда давление в желчном пузыре возрастает до 250-300 мм водного столба, то орган самостоятельно начинает сокращаться, что вынуждает сфинктер Одди открываться.
Возможности сокращаться лишен общий желчный проток, так как он практически не имеет мышечных волокон.
Зная, какой путь желчь совершает в организме человека, можно разобраться в вопросе выбора лекарственного средства.
Показание №1: дискинезия желчевыводящих путей
Дискинезия означает, что желчь двигается с нарушениями, но с какими именно, нужно разобраться.
Дискинезия зависит от нескольких параметров:
Тонус желчевыводящих путей. Если он находится в норме, то никакие лекарственные препараты принимать не нужно. Если тонус повышен, то желчь будет выходить их желчевыводящих путей слишком быстро, что приведёт к её забросу в желудок. В этом случае требуется приём препаратов из группы холеспазмолитиков. Когда тонус желчевыводящих путей слишком низкий, то желчь по ним передвигаться будет медленно. Для поднятия тонуса используют препараты холекинетики.
Скорость сокращения желчевыводящих путей. Если они сокращаются с нормальной скоростью, то лечение не требуется. При высокой скорости сокращения желчь не успевает набрать нужную ей концентрацию. Чтобы скорректировать это состояние, потребуется приём спазмолитиков. Если желчевыводящие пути, напротив, сокращаются слишком медленно, то желчь будет застаиваться. В этом случае человеку необходимо принимать либо холеретики (желчи будет образовываться больше), либо холекинетики, которые ускоряют её движение.
Итак, уточненный диагноз «дискинезия желчевыводящих путей» может быть следующим:
Гипертоническая гиперкинетическая дискинезия. Чаще всего назначают синтетические холеспазмолитики.
Гипертоническая нормокинетическая дискинезия. При этом пациенту назначают холеспазмолитики растительного происхождения, которые не снижают сократимость желчевыводящих путей.
Гипертоническая гипокинетическая дискинезия. В этом случае желчь не может проходить по путям из-за их спазма, поэтому требуется его устранить. В комплексе со спазмолитиком назначают холекинетики.
Гипотоническая гипокинетическая дискинезия. Для избавления от патологии нужны холекинетики и холеретики.
Гипотоническая нормокинетическая дискинезия. Для устранения этого нарушения требуется приём холеретика.
Если принимать препараты без понимания того, что творится с желчью в организме, то со здоровьем могут возникнуть серьёзные проблемы. Большинство людей принимают холеретики, которые стимулируют продукцию желчи. При этом они не задумываются о последствиях. Ведь нельзя исключать вероятности перегиба желчного пузыря или гипокинетическую дискинезию. Переизбыток желчи приведёт к тому, что желчный пузырь очень резко сократиться, что становится причиной сильнейшей боли. Такая боль известна как желчная колика.
Кроме того, человек может принимать холеспазмолитики. Это приведёт к застою желчи, в которой начнут скапливаться соли в связке с холестерином. Затем они будут выпадать в осадок, что спровоцирует образование камней. Также нельзя исключать инфицирование желчи с дальнейшим развитием холецистита.
Показание №2: застой желчи
Препараты, которые назначают для ликвидации застоя, относятся к группе холекинетиков и холеретиков. Однако перед их приёмом необходимо пройти УЗИ, что бы убедиться в отсутствии камней в желчных протоках. Когда такие отложения отсутствуют, либо их диаметр не превышает 3 мм, то пациенту назначают препараты на основе желчных кислот.
Когда желчь застаивается в печени и у больного развивается кожный зуд, а сама дерма приобретает жёлтый оттенок, требуется приём желчегонных препаратов в комплексе с иными лекарственными средствами. Зачастую лечение в домашних условиях является нецелесообразным, и пациента госпитализируют.
Показание №3: перегиб желчного пузыря
При перегибе желчного пузыря всегда развивается дискинезия. Она может быть гипокинетической и гипермоторной. Для устранения этого нарушения потребуется холеспазмолитики, холекинетики, а также средства, содержащие желчные кислоты. Если патология не находится в острой стадии, то выбор нужно остановить на растительных лекарственных средствах.
Также нельзя исключать, что перегиб желчного пузыря характеризуется гипомоторной и гипокинетической дискинезией. При этом пациенту назначают препараты из группы холекинетиков. Хотя иногда их заменяют приёмом холеретиков.
Показание №4: холецистит
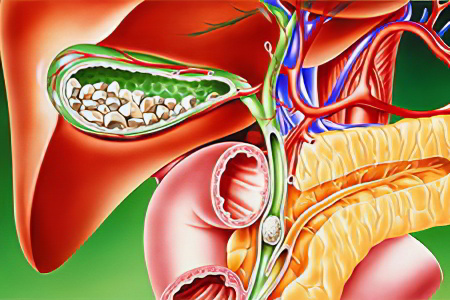
Холецистит – это воспаление самого желчного пузыря.
Для его устранения применяют следующие лекарственные средства:
Холеретики, которые разжижают желчь, освобождая её от инфекции. Таким образом её как бы удаётся освежить.
Холеспазмолитики, которые уменьшают интенсивность боли и снимают спазм с мышечной стенки желчного пузыря.
Холелитогенные препараты, которые используют для того, чтобы не допустить формирования камней в желчном пузыре.
Для ликвидации воспаления требуется приём антибактериальных препаратов. Причём рекомендовано использование антибиотиков разных групповых принадлежностей (2 лекарственных средства).
Показание №4: панкреатит
Воспаление поджелудочной железы, которое называется панкреатитом, приводит к тому, что ферментативный секрет будет вырабатываться в больших объёмах. Желчь стимулирует выработку этих ферментов, поэтому чтобы не усугублять ситуацию, нужно сделать так, чтобы она выделялась понемногу. Также следует исключить вероятность неожиданного выброса желчи. Для этой цели назначают холеспазмолитики. Их приём показан как при хроническом, так и при остром панкреатите. Чтобы в это период в желчном пузыре не начали формировать камни (застоя избежать не удастся), нужно параллельно принимать препараты для их растворения.
Важно понимать, что воспаление поджелудочной железы является серьёзной патологией, которая требует врачебного контроля.
Показание №5: удаление желчного пузыря
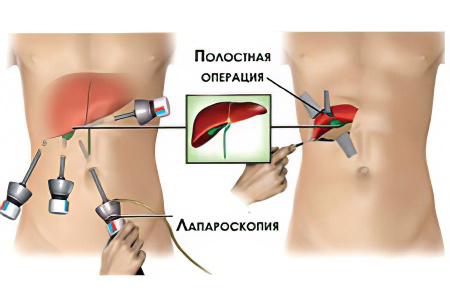
После того как желчный пузырь удаляют из организма, желчь утрачивает то место, в котором она могла бы достигать нужной ей концентрации. В результате чего она в разбавленном виде поступает в 12-перстную кишку. Однако камни могут сформироваться даже в такой низкоконцентрированной жидкости. Поэтому всем без исключения пациентам назначают холелитогенные препараты.
Категорически запрещено после операции принимать холеретики, так как это приведёт к увеличению выработки желчи.
На срок в 3 месяца (после перенесённой холецистэктомии) пациентам назначают спазмолитики. Дело в том, что когда желчный пузырь ещё присутствовал в организме, он работал со сфинктером Одди в паре. Сокращался пузырь, а сфинктер расслаблялся. После того, как орган удалили, сфинктер Одди не в состоянии выполнять свою работу также согласованно как раньше. Поэтому его мышцы просто подвергаются спазму. Чтобы этот спазм снять, необходимо принимать холеспазмолитики. Если этого не делать, то спазм перейдёт в стеноз и человек вновь попадает на хирургический стол.
Гипертонус сфинктера Одди требует приёма холекинетиков. Параллельно пациент должен получать антибиотики, противовоспалительные препараты и гепатопротекторы.
Список желчегонных препаратов холеретиков
Все холеретики делятся на 2 вида:
Истинные холеретики. Они повышают объёмы желчи, стимулируя её образование в печени. В зависимости от того, какое именно вещество лежит в основе лекарственного средства, различают следующие подвиды истинных холеретиков:
Препараты на базе желчных кислот. Их получают из желчи животных.
Препараты синтетического происхождения, которые направлены на стимуляцию образования желчи.
Препараты на базе растительного сырья, которые активируют процессы, приводящие к выработке желчи.
Гидрохолеретики. Эти препараты направлены на увеличение объёма желчного пузыря, так как разбавляют его водой.
Ниже будут представлены препараты исключительно синтетического или животного происхождения, а также гидрохолеретики. Лекарственные средства на основе растительного сырья выведены в отдельный заголовок.
Аллохол
Препарат базируется на основе натуральной желчи, также он дополнен такими компонентами, как уголь активированный, чеснок и крапива. В качестве альтернативы могут быть использованы такие средства как: Холензим (это препарат имеет дополнение в виде ферментов), Фестал (его состав схож с составом Холензима) и Желчь медицинская в виде эмульсии.
Использовать Аллохол можно не всегда, его не назначают при обострении гепатита, а Фестал и Холензим не принимают на фоне воспаления поджелудочной железы, при механической закупорке желчных путей, а также на фоне дистрофических изменений в печёночных тканях.
Аллохол имеет ряд преимуществ. Препарат позволяет очистить печень, выводит токсины из организма, быстро избавляет от симптомов дискинезия. Аллохол используется в качестве лекарственного средства уже на протяжении многих десятилетий, поэтому все его свойства досконально известны медицине. Выпускается Аллохол с 1964 года и является разработкой отечественных специалистов. Это обуславливает низкую стоимость препарата и защиту от подделок. Аллохол является крайне удачной композицией растительных и животных компонентов, которая позволяет решать множество проблем гепатобилиарной системы. Кроме того, препарат можно комбинировать с иными лекарственными средствами, например, антисептиками, витаминами, слабительными препаратами. Помимо достижения желчегонного эффекта, Аллохол принимают с целью профилактики формирования камней в желчных протоках.
Что касается минусов Аллохола, то они сводятся к тому, что этот препарат всё-таки имеет ряд противопоказаний. В первую очередь это справедливо в отношении острых воспалений органов пищеварительной системы.
Цена на препарат: от 10 до 60 рублей.
Одестон
Одестон базируется на Гимекромон (Hymecromone). Это вещество имеет синтетическое происхождение. Аналогами этого препарата являются лекарственные средства под названием Холестил и Холонертон, но пока их нет в продаже, так как они проходят соответствующую регистрацию.
Одестон не назначают при закупорке желчевыводящих путей, при болезни Крона, на фоне повышенной кровоточивости дёсен и язвенной болезни желудка. Нельзя принимать Одестон при серьёзных нарушениях в работе почек, а также в период грудного вскармливания.
Главным достоинством лекарственного средства является то, что оно обладает двойным эффектом, то есть выступает в качестве желчегонного препарата (устраняет тяжесть и боль в правом подреберье, избавляет от привкуса горечи во рту, от тошноты) и в качестве спазмолитического средства (расслабляет желчные протоки и сфинктер Одди). Одестон отпускается в аптеке без рецепта.
Что касается минусов лекарственного средства, то к ним можно отнести наличие противопоказаний, при которых препарат принимать запрещено. В то время как дискинезия желчных путей часто сочетается с различными патологиями системы пищеварения. Также к минусам Одестона относят его высокую стоимость, которая варьируется в пределах от 360 до 750 рублей, в зависимости от количества таблеток в упаковке.
Никодин

Это препарат на основе синтетического вещества под названием гимекромон. Аналогичными лекарственными средствами являются препараты Холестил и Холонертон.
Никодин не назначают при закупорке желчных протоков, при гастрите с пониженной кислотностью желудочного сока.
Достоинством препарата Никодин является его выраженный желчегонный эффект. Кроме того, он обладает противомикробным и бактерицидным действием, поэтому его назначают при воспалении желчного пузыря. Это означает, что Никодин не только устраняет симптомы болезни, но и лечит её.
На данный момент времени этот препарат находится на стадии перерегистрации, поэтому его стоимость неизвестна. Это является самым существенным недостатком лекарственного средства. Кроме того, его не назначают для лечения беременных женщин и детей младше 10 лет.
Помимо перечисленных лекарственных средств, гидрохолеретиками можно считать минеральные воды, которые имеют щелочную среду, среди них:
Боржоми.
Славяновская.
Ессентуки под номером 4 и 17.
Джермук.
Нафтуся.
Список желчегонных препаратов холекинетиков
Эти лекарственные средства способствуют сокращению желчевыводящих путей. К таковым относят:
Сульфат магния в виде порошка

В составе препарата содержится магний в чистом виде. Аналогами являются иные препараты, содержащие магний.
Для лечения необходимо растворить 1 пакетик в литре воды и принимать этот раствор по столовой ложке 3 раза в день.
Не используют магний при аллергических реакциях, а также на фоне воспалительных процессов в кишечнике. Также магний не назначают при желчнокаменной болезни, во время беременности и при непроходимости путей для оттока желчи.
К достоинствам препарата относят его низкую стоимость, которая составляет 30 рублей, а также простоту использования.
Минусом лекарственного препарата является то, что его нельзя принимать при наличии камней в желчном пузыре. Поэтому без прохождения медицинского обследования использование препарата недопустимо.
Сорбит

В качестве основного действующего вещества выступает сорбитол. Препарат не имеет аналогов. Для оказания лечебного эффекта столовую ложку Сорбита растворяют в 250 мл тёплой воды и принимают внутрь. Затем необходимо поместить под правое подреберье тёплую грелку и полежать в таком положении на протяжении получаса.
Нельзя принимать препарат при асците, при синдроме раздражённого кишечника, при воспалении этого органа.
К достоинствам лекарственного средства относят его быстрый терапевтический эффект, а также низкую стоимость. За 350 г порошка придётся заплатить не более 90 рублей.
Недостатком препарата является то, что он может спровоцировать метеоризм и диарею. Если принимать Сорбит в большом количестве, то это сопряжено с риском развития диабетической ретинопатии и невропатии. Более того, он противопоказан пациентам с ожирением.
Список препаратов холеспазмолитиков
Лекарственными средствами этой группы являются:
Беллалгин

В состав лекарственного средства входит экстракт красавки, метамизол, сода и бензокаин. Аналогичным препаратом, содержащим экстрактом красавки, является Атропин.
Беллалгин способен вызывать серьёзные побочные эффекты, поэтому его назначают исключительно по врачебной рекомендации. Чаще всего пациенту прописывают по одной таблетке 2-3 раза в день.
Нельзя принимать Беллалгин во время беременности, на фоне тахикардии, при глаукоме, при нарушении в работе печени и почек, на фоне нарушения кроветворения.
Очевидным достоинством лекарственного средства является его низкая стоимость. За упаковку в 10 таблеток потребуется отдать 60 рублей. Кроме того, что он обладает спазмолитическим действием, препарат способствует устранению болей.
К минусам лекарственного средства относят его множественные противопоказания и побочные эффекты. Несмотря на то что Беллалгин обладает обезболивающим эффектом, его нельзя принимать при острых болях, до тех пор, пока не была установлена их причина.
Метацин

Основу препарата составляет вещество под названием метоциния йодид. Метацин не имеет аналогов. Как правило, больным назначают по 1-2 таблетки, 2-3 раза в день.
Нельзя принимать препарат при заболеваниях сердечно-сосудистой системы, при рефлюкс-эзофагите, при грыже диафрагмы, на фоне почечной и печёночной недостаточности.
Очевидным достоинством препарата является то, что его можно назначать для лечения беременных женщин и детей. Кроме того, Метацин обладает выраженным обезболивающим эффектом, поэтому его разрешено использовать для купирования почечной колики. Цена на препарат не высока и находится в пределах 180 рублей.
Минусом лекарственного средства является наличие побочных эффектов, причём достаточно серьёзных, например, паралич аккомодации, задержка мочи и повышение внутриглазного давления.
Платифиллин
Основным действующим веществом является платифиллина гидротартрат. Аналогов лекарственное средство не имеет. Его можно использовать только в форме подкожных инъекций.
Нельзя назначать Платифиллин больным с атеросклерозом, заболеваниями сердца, с диафрагмальной грыжей, а также на фоне кровотечения из желудка или кишечника.
К плюсам лекарственного средства можно отнести его низкую стоимость (за 10 ампул придётся отдать 70 рублей), быстрое устранение болей и спазма. Кроме того, этот проверен временем.
Что касается недостатков Платифиллина, то к ним можно отнести болезненность в месте его введения. Возможность перорального приёма отсутствует, так как препарат выпускают только в виде раствора для постановки инъекции.
Папазол
Папазол – это препарат на основе папаверина гидрохлорида и бендазола. К аналогичным препаратам относят Дибазол, Папаверин в свечах и инъекциях.
Принимают Папазол по одной таблетке 2 или 3 раза в день.
Нельзя использовать препарат для лечения пациентов с пониженным артериальным давлением, а также в пожилом возрасте.
К плюсам лекарственного средства относят его крайне низкую стоимость (10 рублей за упаковку, содержащую 10 таблеток), а также комбинированный эффект. Кроме спазмолитического действия Папазол способен стимулировать иммунитет, снижать артериальное давление и расслаблять сосудистые стенки, находящиеся в гипертонусе.
Минусами препарата можно считать наличие противопоказаний и побочных эффектов. Его не назначают пациентам, страдающим почечной недостаточностью. Кроме того, Папазол способен вступать во взаимодействие со многими лекарственными средствами, поэтому рекомендовать его приём может только доктор.
Дротаверин
Основным действующим веществом является дротаверин. Аналогом этого лекарственного средства выступает Но-шпа.
Принимают препарат по 1-2 таблетки не чаще трёх раз в день. Нельзя назначать Дротаверин пациентам, страдающим от атеросклероза и глаукомы.
Дротаверин является недорогим лекарственным средством отечественного происхождения, его стоимость не превышает 70 рублей за упаковку. Также достоинством препарата выступает его быстродействие, длительность обезболивающего эффекта и высокая биологическая доступность, которая приравнивается к 100%.
Что касается минусов Дротаверина, то к ним относят только побочные эффекты, которые он может давать. В первую очередь это касается резкого снижения артериального давления и угнетения дыхательного центра. В детском возрасте препарат можно использовать только в таблетированной форме.
Дюспаталин
Основным действующим веществом является мебеверин. Аналог Дюспаталина – препарат Мебеверин. Его принимают по одной капсуле два раза в день.
Не назначают препарат детям младше 10 лет, а также беременным женщинам.
Что касается плюсов препарата, то к ним можно отнести быстрое снятие спазма и целенаправленное воздействие. Дюспаталин допустимо принимать на протяжении двух недель без консультации специалиста, но при условии, что у человека отсутствуют к нему противопоказания.
К минусам лекарственного средства можно отнести его высокую стоимость и наличие побочных эффектов. За упаковку потребуется отдать от 510 до 600 рублей.
Эуфиллин
Основным действующим веществом выступает аминофиллин. Аналог Эуфиллина – препарат Аминофиллин на данный момент времени находится на перерегистрации.
Больным назначают Эуфиллин по 1 таблетке 3 раза в день.
Нельзя использовать препарат на фоне инфаркта миокарда, при аритмии и иных заболеваниях сердца. Его не назначают при острой язве желудка. Также он противопоказан детям младше 6 лет, пациентам с эпилепсией и гипертиреозом.
Цена Эуфиллина невысока и составляет 20 рублей. Также к плюсам лекарственного средства можно отнести его быстродействие и небольшое количество побочных эффектов.
Недостатком препарата является наличие противопоказаний, которые в основном связаны с заболеваниями сердечно-сосудистой системы. Поэтому воспользоваться Эуфиллином для снятия спазма и боли большинству кардиологических пациентов просто не удастся
Галидор
Основным действующим веществом является бенциклан. Аналогов препарат не имеет. Принимать его необходимо по одной таблетке 3 раза в день.
Не назначают препарат при инфаркте миокарда. Он противопоказан людям в возрасте младше 18 лет, а также пациентам с эпилепсией и гипертиреозом.
К достоинствам лекарственного средства относят быстрое оказание обезболивающего эффекта. Его можно использовать пациентам, страдающим от холецистита и желчнокаменной болезни. Препарат назначают людям, перенёсшим операцию по поводу удаления желчного пузыря и при дискинезии сфинктера Одди.
Минусом Галидора является его высокая стоимость. За упаковку из 50 таблеток потребуется отдать 550 рублей. Кроме того, препарат нельзя использовать для лечения беременных и кормящих женщин, а также при печёночной недостаточности.
Бускопан

Основным действующим веществом является гиосцин. Препарат не имеет аналогов. Его не назначают при мочекаменной болезни, атеросклерозе и глаукоме.
К плюсам препарата относят его выраженный спазмолитический эффект (наступает спустя 15 минут после приёма) и снижение выработки пищеварительного секрета, что очень актуально для желчегонных лекарственных средств. При этом Бускопан не оказывает воздействия на ЦНС.
Единственным недостатком лекарственного средства является его высокая стоимость. Она варьируется в диапазоне 360-380 рублей.
Список холелитиков
Препараты из этой лекарственной группы используют для профилактики образования камней в желчном пузыре, так как они снижают концентрацию холестерина в желчи. Кроме того, их можно использовать для растворения небольших камней.
К холелитикам относят:
Урсосан.
Урсофальк.
Урсодезоксихолевая кислота.
Урсодез.
Гринтерол.
Урдокса.
Препарат с наименьшей стоимостью – Урсодезоксихолевая кислота (600 рублей за 50 таблеток). Самым дорогим лекарственным средством является Урсофальк (915 рублей за 50 таблеток).
Выпускают холелитики в форме капсул. Суточную дозу определяет доктор. Она зависит от веса пациента и наличия камней в организме.
Противопоказаниями к приёму холелитиков являются: воспаление печени, воспаление желчного пузыря и желчных протоков, беременность, лактация, кальциевые камни, желчная колика.
Желчегонные препараты растительного происхождения
Холеретики на основе растений
Название препарата |
Состав и аналоги |
Как принимать |
Противопоказания |
Минусы и плюсы |
Фламин |
Основа: бессмертник. Аналог – трава бессмертника. |
Одна таблетка три раза в день до еды. |
Наличие камней, размером более 10 мм, аллергические реакции, возраст до 3 лет, желтуха механического течения. |
Плюсы: две формы выпуска с разными ценами (гранулы стоят 280 рублей, а таблетки 180 рублей), комплексный эффект (спазмолитический, ранозаживляющий, антибактериальный, холеретический, холекинетический). |
Танацехол |
Основа: пижмы экстракт. Аналог – Цветки пижмы для заваривания и цветки пижмы в гранулах. |
Одна или две таблетки три раза в день за 20 минут до приёма пищи |
Аллергические реакции. |
Плюсы: низкая стоимость (30 рублей), быстрый спазмолитический эффект, отсутствие побочных эффектов, кроме аллергических реакций. |
Берберис-гомаккорд |
Основа: барбарис в виде капель. Аналоги – Берберис вульгарис в гранулах. |
По 10 капель, три раза в день за 20 минут до еды или спустя 60 минут после приёма пищи |
Вынашивание ребёнка. |
Плюсы: возможность устранения воспаления в желчном пузыре, отсутствие противопоказаний, кроме грудного вскармливания. |
Холосас |
Основа: экстракт шиповника (сироп). Аналог – Сироп шиповника, плоды шиповника, Шиповник с витамином С в сиропе |
Чайная ложка, 2 или 3 раза в день. |
Аллергические реакции и желчнокаменная болезнь. |
Плюсы: доступная цена (от 70 до 120 рублей), насыщение организма витаминами, повышение иммунитета, снятие воспаления. |
Хофитол |
Основа: экстракт артишока. Аналог – Артишоков Экстракт. |
|
Наличие камней в желчном пузыре, поражение печени и почек в стадии обострения, острые воспаления желчных путей и мочевыводящих путей. |
Плюсы: выраженный желчегонный эффект, нормализация работы печени, насыщение организма витаминами группы В и витамином С. |
Уролесан |
Состав: желчегонные травы. Аналог – Холагол. |
Препарат наносят на рафинированный сахар в количестве 8 капель и принимают 3 раза в день. |
Наличие камней более 3 мм, аллергические реакции. |
Плюсы: две формы выпуска (капли и капсулы) |
Валериана в таблетках |
Основа: экстракт валерианы. Аналог - Валериана в настойке |
По 1-2 таблетки 3-4 раза в день. |
Индивидуальная непереносимость препарата. |
Плюсы: низкая стоимость, которая начинается от 45 рублей, препарат оказывает спазмолитический и желчегонный эффект. |
Холекинетики растительного происхождения
К холекинетикам растительного происхождения относят препараты, которые содержат любые растительные масла, но наибольшим эффектом обладает оливковое, подсолнечное и тминовое масло. В эту же группу можно определить: фенхель (плоды), аир (корни и корневища), листья барбариса, тмин (плоды).
Препарат Берберис-гомаккорд также можно отнести к растительным холекинетикам, так как он обладает множественными эффектами, в том числе, нормализует работу желчевыводящих протоков.
Холеспазмолитики растительного происхождения
В группу растительных холеспазмолитиков относят валериану, Холагол, а также такие травы, как: календула, зверобой, пижма, арника, корень куркумы.
Желчегонные препараты для лечения детей
В детском возрасте могут быть использованы следующие желчегонные препараты:
С 3 лет назначают Холосас.
С полугода можно использовать Папаверин и Атропин, но под строгим врачебным контролем.
С 6 лет назначают Хофитол, Фламин и Эуфиллин.
С 7 лет можно принимать Уролесан.
С 10 лет к приёму разрешён Дюспаталин.
Однако перед началом лечения требуется консультация специалиста.
Лучшие желчегонные препараты
Какой препарат является оптимальным, должен определять врач вместе с пациентом.
Тем не менее, наблюдения последних лет позволяют выделить лучшие желчегонные средства, в зависимости от их группы:
Холеретики: Никодин, Уролесан, Холосас, Танацехол.
Холекинетики: Магния сульфат и Сорбит.
Холеспазмолитики: Бускопан и Дюспаталин, так как они оказывают прицельное воздействие именно на желчевыводящие пути. В то время как Папаверин и Но-шпа снимают спазм с гладкой мускулатуры всех органов.
[Видео] Президент медицинского центра Софьи Доринской о "безопасных желчегонных средствах":