Причины, признаки и симптомы, как лечить язву желудка?
Что такое язва желудка?
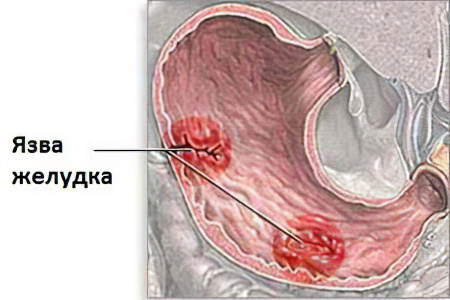
Язва желудка является хроническим заболеванием, при котором в слизистой оболочке желудка возникают трофические нарушения. Чаще всего, язва встречается у мужчин в возрасте от 20 до 50 лет. Заболевание характеризуется частыми рецидивами в весенний и осенний период. Причиной возникновения язвы желудка, как правило, являются частые стрессы, которые напрягают нервную систему человека, что, в свою очередь, вызывает спазмы мышц и кровеносных сосудов желудочно-кишечного тракта. В результате происходит нарушение кровоснабжения желудка, а желудочный сок начинает оказывать пагубное воздействие на слизистую оболочку, что и приводит к образованию язвы.
Но всё-таки главной причиной язвы желудка является бактерия Helicobacter pylori и нарушение баланса между защитными механизмами желудка и агрессивными факторами, то есть, слизь, которую выделяет желудок, не может справиться с пепсином (ферментом, отвечающим за переваривание белков) и соляной кислотой.
Статистика указывает на то, что всего в мире от этого заболевания страдает до 14% населения. В России эта цифра несколько меньше и составляет 10%, при этом на долю детей приходится 1%, а на юношеский период 8%.
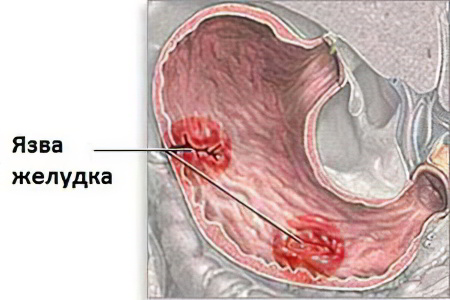
Чаще всего, язвенная болезнь диагностируется у мужчин, находящихся в возрасте между 20 и 40 годами – примерно в 70% случаев. Несколько реже болезнь выявляют в старшем возрасте – в 20% случаев. В последнее время наметилась тенденция к увеличению частоты встречаемости болезни среди женщин.
Зависит частота встречаемости болезни не только от возраста и пола, но и от профессиональной деятельности человека. Так, чаще страдают те люди, работа которых связана с риском получения травмы живота, например, сапожники, и те, кто не имеет возможности регулярно употреблять жидкую пищу, например, железнодорожные рабочие. К тому же, язва желудка в разных регионах одной страны встречается с разной частотой, что обуславливается особенностями питания местных жителей.
[Видео] Доктор Берг — Причины язвы желудка, как избавиться? Что можно есть + диета:
Признаки и симптомы язвы желудка
Знание основных симптомов развивающегося патологического процесса позволит быстрее обратиться к врачу за помощью и диагностировать болезнь, что гарантирует успех терапевтического воздействия без хирургического вмешательства. Однако иногда язва желудка никак себя не проявляет, что говорит о необходимости регулярного обследования. Как правило, бессимптомное течение язвенного процесса наблюдается в 25 – 28% случаев, и обнаруживается наличие язвы уже после смерти пациента.
Заподозрить язвенное поражение желудка можно по следующим признакам:
Болевые ощущения, локализующиеся в верхней части живота. Этот симптом проявляется в 75% случаев. Половина больных жалуются на ощущения слабой интенсивности, у оставшихся 50% они более выражены и усиливаются при физических нагрузках, после принятия внутрь алкоголя или острой пищи, в период длительных перерывов между едой;
Изжога. Она выражается в чувстве жжения в надчревной области. Возникает из-за того, что кислотное содержимое желудка, имеющее агрессивную среду, попадает в просвет пищевода, раздражая его стенки. Этот симптом наблюдается часто и встречается у 80% больных. Появляется изжога обычно через 1-2 часа после еды;
Чувство тошноты, иногда сопровождаемое рвотой. Этот симптом возникает по причине нарушения моторики желудка. При язве рвота наблюдается спустя 1,5-2 часа после принятия пищи и по мере освобождения желудка приносит чувство облегчения. Поэтому нередко больные вызывают рвоту самостоятельно;
Снижение аппетита при язвенной болезни может быть связано с опасением человека испытать болевые ощущения или с нарушениями моторики ЖКТ;
Отрыжка, которая характеризуется неконтролируемым забросом желудочного сока в ротовую полость. При этом больной ощущает горечь или кислый привкус во рту;
Усиление газообразования;
Появление чувства тяжести в области живота, наблюдаемое после принятия пищи;
Быстро приходящие чувство насыщения;
Нарушения стула. Чаще всего, пациенты жалуются на запоры, а поносы нетипичны для язвенной болезни. Трудности с опорожнением кишечника испытывают до 50% больных, особенно в период обострения язвы желудка.
Среди внешних признаков язвы желудка отдельно стоит отметить наличие серого налёта на языке, что практически всегда свидетельствует о проблемах с ЖКТ. Больной может страдать от повышенной потливости ладоней и испытывать боль при надавливании на эпигастральную область.
Боли при язве желудка
Характер болей во многом зависит от того, где локализуется поражение.
В зависимости от жалоб, предъявляемых пациентами, врач в состоянии заподозрить язву того или иного отдела желудка:
При поражении субкардиального и кардиального отдела чувство боли начинает беспокоить рано, примерно через 20 минут после еды. При этом локализуются неприятные ощущения достаточно высоко – у самого мечевидного отростка эпигастральной области. Нередко такие боли могут отдавать в сердце и неправильно дифференцироваться. Прослеживается их чёткая взаимосвязь с приёмом пищи, но при этом нет параллелей с физическими нагрузками. Облегчение приносит принятие молока или антацидов. Что касается интенсивности, то боли выражены слабо. Часто им сопутствует рвота, отрыжка, изжога.
При поражении малой кривизны желудка боли возникают в подложечной области, которая располагается левее серединной линии живота. Время их старта после принятия пищи в среднем составляет 1 час. После того, как желудок справляется со своей задачей, боли проходят. Нередко пациенты жалуются на появление неприятных ощущений после длительных перерывов в еде, а также в вечерние и ночные часы. Интенсивность болей умеренная, характер – ноющий. Когда процесс обостряется, боли становятся весьма выраженными. Пациента часто тошнит, но рвет редко;
При поражении большой кривизны желудка боли имеют малую интенсивность, что затрудняет диагностику этого вида язвенного поражения. При этом именно такая язва часто носит злокачественный характер, хотя встречается редко;
При поражении антрального отдела боли чаще возникают в вечерние и ночные часы, сопровождаются кислой отрыжкой и изжогой. Локализация – эпигастральная область;
При поражении пилорического канала боли довольно интенсивны, их характер – приступообразный. Один приступ может продлиться до 40 минут. Встречаются боли ночные и голодные, однако у некоторых пациентов не прослеживается связь между приёмом пищи и болью. Повышается продукция слюны, часто возникает упорная и длительная изжога.
Иногда врачи сталкиваются с нетипичными проявлениями язвенного процесса. При этом боли могут возникать в правом подреберье, в правой подвздошной области, в поясничной области, в области сердца, либо не появляться вовсе. Все это затрудняет диагностику болезни и нередко приводит к осложнениям.
Причины язвы желудка
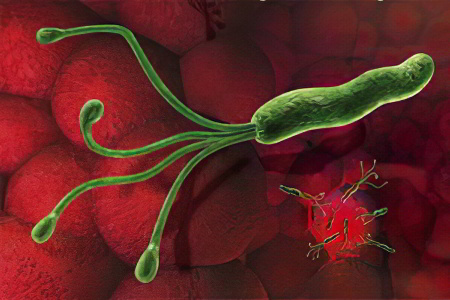
На данный момент доказано, что язва возникает из-за заражения бактерией Helicobacter pylori (до 75% случаев). Это спиралевидная бактерия, которая приспосабливается к агрессивной среде желудка и имеет возможность нейтрализовывать соляную кислоту. Под действием продуктов жизнедеятельности этой бактерии отмирают клетки слизистой оболочки желудка, что и приводит к развитию язвы.
Заразиться этой бактерией несложно, источником служит носитель, а передаётся она через слюну (при поцелуе), через заражённую еду и воду, через недезинфицированные медицинские инструменты, через грязную посуду, от матери к плоду.
Среди других причин, приводящих к развитию язвы желудка, можно выделить:
Приём лекарственных средств. В первую очередь, на развитие болезни оказывают влияние НПВП (аспирин, индометацин, диклофенак, бутадион, кетопрофен, ибупрофен). Риск возрастает, когда возраст больного превышает 65 лет, а также если были зафиксированные случаи желудочного кровотечения, если требуется приём больших лекарственных доз, если лечение сопровождается использованием антикоагулянтов или глюкокортикоидов. К прочим лекарственным средствам, которые могут спровоцировать развитие язвы, относят цитостатики, препараты калия и антигипертензивные препараты;
Язва может стать следствием других болезней, среди которых туберкулёз, сахарный диабет, болезнь Крона, гиперпаратиреоз, рак лёгких, гепатит, цирроз печени, панкреатит, сифилис и прочие;
Травмы желудка, заражение крови, любые шоковые состояния, ожоги большой поверхности тела и обморожения;
Стрессы, неправильное питание, наличие вредных привычек, нестабильное эмоциональное состояние. В том числе, злоупотребление кофе можно отнести к факторам, влияющим на развитие язвы;
Наследственный фактор, в частности, наличие аналогичного патологического процесса у близких родственников. К тому же, установлено, что риск образования язвы выше у людей с первой группой крови (в среднем на 40%).
Факторы риска
Факторов, приводящих к развитию язвы, много, но вот те из них, которые принято считать самыми распространёнными:
Курение (не обязательно сигарет, сюда входят и сигары и кальян);
Злоупотребление спиртными напитками;
Частое и в больших дозах употребление газировки и напитков, содержащих кофеин;
Нерегулярное питание;
Употребление слишком холодной или слишком горячей пищи, которая может повредить слизистую желудка;
Постоянный приём противовоспалительных лекарств (к примеру, ибупрофена);
Частые депрессии или стрессовые ситуации;
Частое и неумеренное употребление сдобных продуктов (таких, как булочки и пирожные).
Осложнения язвы желудка
Язва желудка опасна развитием серьёзных осложнений, многие из которых могут привести к летальному исходу.
Среди наиболее опасных последствий язвы принято выделять следующие патологии:
Пенетрация. При этом происходит разрушение желудочной стенки, а дном язвы становится орган, который располагается непосредственно под этой стенкой. Чаще всего, страдает поджелудочная железа, но иногда процесс затрагивает малый сальник, желчный пузырь, кишечник или печень. Выделяемая желудком соляная кислота разрушает поджелудочную железу и приводит к развитию острого деструктивного панкреатита. О том, что у больного манифестировала пенетрация, свидетельствуют острые боли опоясывающего характера, повышение температуры тела до критических значений и увеличение в крови уровня альфа-амилазы. Присутствуют все признаки воспаления, боли возникают регулярно, независимо от приёма пищи или времени года. Для установления наличия пенетрации необходимо проведение рентгенологического исследования желудка и ФГС;
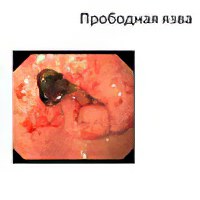
Перфорация желудка, когда в результате разрушения одной из его стенок происходит излитие содержимого в брюшную полость. Толчком к перфорированию стенки могут стать усиленные физические нагрузки, приём острой пищи, а также алкоголя. При этом больной жалуется на сильные боли в области живота, на чувство общей слабости, присутствуют признаки отравления организма. Прободение, возникшее внезапно, может привести к болевому шоку, спустя 10 часов у человека развивается перитонит. В данном случае ФГС противопоказано, необходим рентген желудка;
Желудочное кровотечение. Именно это осложнение чаще всего приводит к летальному исходу и встречается в 20% случаев. Часто сопровождается пенетрацией. При этом пациента рвет, массы похожи на кофейную гущу, наблюдаются общие признаки потери крови. Стул становится чёрным и дегтеобразным. Давление падает, возникает одышка, тахикардия, появляется потливость. Важно своевременно купировать кровотечение, иначе это приведёт к летальному исходу.
Малигнизация, при которой язва перерождается в рак желудка, хотя это происходит крайне редко и наблюдается лишь у 3% больных. Что касается язв двенадцатиперстной кишки, то они вообще никогда не переходят в раковые опухоли. Перерождению в большинстве случаев подвержены каллезные язвы, и те, что длительно рубцуются. Если происходит трансформация язвы, то больной стремительно худеет, отказывается от принятия пищи, особенно мясной. По мере прогрессирования опухолевого процесса, человек начинает страдать от лихорадки, его рвет, нередко с кровью. Без обращения за медицинской помощью организм будет доведен до состояния полного истощения, что грозит летальным исходом. При подозрении на трансформацию язвы необходимо своевременное проведение ФГС с осуществлением трёхточечной биопсии (забора материала со стенок язвы, с её дна и краев);
Стеноз привратника – опасное осложнение язвы, локализующейся в пилорическом отделе органа, то есть, в наиболее узкой части желудка. Чем чаще рецидивирует язва, тем выше риск возникновения этого осложнения. Сужение пилорического отдела приводит к тому, что пища начинает застаиваться в органе из-за трудностей с прохождением в кишечник.
Принято выделять несколько степеней стеноза, в зависимости от его тяжести:
Компенсированная стадия, во время которой наблюдаются такие симптомы, как кислая отрыжка, возникновение чувства тяжести и переполнения желудка. Однако при этом больной чувствует себя удовлетворительно;
На субкомпенсированной стадии даже при приёме незначительных порций еды человек начинает чувствовать перенасыщение и тяжесть в желудке, это состояние облегчается рвотой, что обуславливает её частое возникновение. Человек начинает испытывать страх перед приёмом пищи и поэтому отказывается от неё, в результате быстро и в значительной степени теряет вес;
О декомпенсированной стадии стеноза можно судить по следующим симптомам: обильная и частая рвота сразу же после принятия пищи, обезвоживание и похудение, возникновение мышечных судорог. При этом все, что попадает в желудок, больше не может проходить в кишечник, так как привратник окончательно сузился.
Диагностика язвы желудка
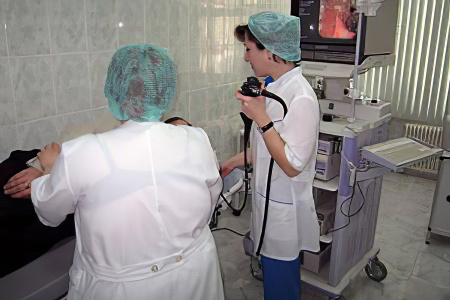
Причиной направления пациента на диагностику с целью установления язвы желудка являются жалобы на боли, связанные с процессом приёма пищи. Нельзя медлить, если боли сопровождаются рвотой или тошнотой.
Диагностика состоит из нескольких этапов:
Для начала больному необходимо будет сдать кровь, мочу и кал на общий анализ, а также сдать кал на скрытую кровь. Если общий анализ крови покажет наличие анемии, снижение числа эритроцитов на фоне повышения СОЭ, то это говорит о наличии воспалительного процесса;
ФЭГДС, когда врач, пользуясь специальной трубкой с камерой на конце, досконально осматривает слизистую желудка. Одновременно возможен забор материала для проведения биопсии;
УЗИ органов ЖКТ (желудка, желчного пузыря, печени и поджелудочной железы);
Проведение рентгенографии поражённого органа с использованием контрастного вещества. Хотя в настоящее время этот метод считается устаревшим;
Мониторинг pH желудочного сока в течение суток и pH-метрия. Это довольно болезненный метод, так как относится к инвазивным. Он позволяет оценить агрессивность желудочного сока по отношению к выстилающей его слизистой оболочке.
Желательно, чтобы были проведены специальные тесты на определение наличия в организме человека бактерии Хеликобактер пилори.
Для этого необходимо:
Выявление к ним антител в крови (серологический метод);
Проведение калового теста (обнаружение антител к Хеликобактер пилори в стуле больного);
Дыхательный радионуклидный уреазный тест (определяется выдыхаемая человеком мочевина, которую выделяют бактерии);
Быстрый уреазный тест (тестирование слизистой желудка после проведённого ФЭГДС).
При наличии показаний, пациента отправляют на рентгенологическое исследование желудка, на КТ, на эндоскопическую ультрасонографию и пр.
Главное, как можно скорее исключить наличие осложнений, в частности, кровотечения.
Как вылечить язву желудка?
Вылечить эту болезнь, используя лишь одно конкретное лекарство, невозможно. Подход должен быть комплексным и, в первую очередь, следует нейтрализовать бактерию Хеликобактер пилори. Затем необходимо снизить кислотность желудочного сока, что позволит устранить многие неприятные симптомы (в частности, отрыжку, изжогу и тошноту) и предотвратить развитие осложнений.
При обнаружении бактерии ранее считалось, что её необходимо устранить из организма полностью, для чего использовалась антибактериальная терапия. Однако после было установлено, что полностью вывести Хеликобактер пилори не удастся, так как некоторые виды этого микроба имеют способность перемещаться вниз, в кишечник, что провоцирует развитие дисбактериоза и воспалительного процесса. К тому же, высок риск повторного заражения, учитывая простоту передачи микроба от одного человека к другому.
Антибактериальная терапия
На данный момент больному язвой желудка назначают максимум два курса антибактериальной терапии против Хеликобактер пилори. Конкретные антибиотики выписывает врач после диагностики.
Средства, регенерирующие и повышающие защиту слизистой оболочки
Пациентам с язвой необходимо повышать защиту слизистой оболочки, выстилающей желудок. Для ускорения процессов регенерации слизистой желудка, формирования плёнки на стенке желудка, используется висмута трикалия дицитрат или ребамипид.
Антисекреторные препараты
Полноценное лечение язвы невозможно без использования антисекреторных средств.
К ним можно отнести:
Антациды, обволакивающие желудок и способствующие нейтрализации разъедающих свойств соляной кислоты в сочетании с противовоспалительным действием.
Больному необходим приём блокаторов протонной помпы (Омепразол). Он препятствуют повышенному образованию соляной кислоты в желудке и блокируют протонный насос;
Блокаторы Н2 гистаминовых рецепторов – эти препараты устраняют слияние гистамина и усиливают выработку желудочного сока. Стоит отметить, что блокаторы Н2-гистаминовых рецепторов в последнее время практически не назначают. Это обусловлено тем, что после их отмены симптомы язвенной болезни возвращаются в полном объёме;
Блокаторы М-холинорецепторов - направлены на снижение выработки соляной кислоты, кроме того, они способствуют устранению болей и сухости во рту;
Синтетические аналоги простагландина Е1 - увеличивают продукцию слизи и бикарбонатов, а также снижают образование соляной кислоты.
По теме: Список лекарств от язвы желудка
Язва лечится от 2 недель до 1,5 месяцев, что зависит от степени выраженности патологического процесса и размеров имеющегося дефекта.
Показания к операции
Иногда язву невозможно устранить при помощи только консервативного лечения. В этом случае больному показана операция. Вмешательство хирурга может быть осуществлено лишь при наличии конкретных показаний. В частности, если медикаментозное лечение не даёт нужных результатов, а также в том случае, если высок риск развития осложнений при приёме лекарственных средств.
Среди абсолютных показаний можно выделить:
Развитие кровотечения;
Третью степень стеноза;
Трансформацию язвенного процесса в раковый.
К относительным показаниям врачи относят:
Процесс пенетрации;
Деформацию желудка образовавшимися рубцами;
Учащение случаев рецидива болезни;
Вторую степень стеноза;
Каллезную язву;
Незаживание язвы на протяжении длительного периода времени.
Если имеются показания к хирургическому вмешательству, не стоит его избегать и оттягивать. Учитывайте, что любая плановая операция несёт в себе меньше рисков, чем экстренная. К тому же, экстренное вмешательство не всегда оказывается эффективным, а осложнения однозначно несут угрозу для жизни и здоровья пациента. Поэтому, если врач говорит о необходимости хирургического вмешательства, не стоит продолжать лечение консервативными средствами.
Питание больного с язвой желудка

Что можно есть при язве желудка?
Больные язвой желудка нуждаются в определённой схеме питания. В первую очередь, к диете предъявляется два основных требования: продукты не должны быть раздражающими слизистую оболочку желудка, но в то же время должны обеспечивать в полной мере потребности организма. Следует есть не менее пяти раз в сутки, но порции нужно строго дозировать, чтобы не растягивать больной орган.
Важно, чтобы приготовленная пища не была слишком холодной или горячей, не следует жарить блюда. Основной способ приготовления – на пару.
Больному разрешено употреблять:
Слизистые супы из круп, манки, риса и овса;
Мясо нежирных сортов (курицу, индюшатину или телятину);
Жидкие протертые каши;
Яйца в виде омлета или всмятку;
Кисели, компоты;
В качестве десерта можно использовать мед;
Из молочных продуктов нужно отдавать предпочтение творогу и сливкам, но с небольшим содержанием жира.
Что нужно исключить из рациона?
Алкоголь;
Все жареное, копченое и жирное;
Мучное (хлеб и хлебобулочные изделия);
Под запрет попадают овощи и фрукты, но не все, а раздражающие желудок. Это помидоры, бобовые, капуста, редька, финики, крыжовник, цитрусовые;
Стоит отказаться от соусов, консервов, пряных приправ;
Не рекомендуются кофе, какао, крепкие мясные бульоны.
Профилактика язвы желудка
Профилактические мероприятия, направленные на то, чтобы не допустить развития болезни, сводятся к следующему:
Защита от заражения бактерией Хеликобактер пилори. Для этого необходимо соблюдение правил личной гигиены, а также использование отдельных приборов и посуды и ограничение тесных телесных контактов. Особенно это актуально при наличии в ближайшем окружении человека с язвенной болезнью;
Важно следить за состоянием собственного здоровья и вовремя устранять заболевания, которые могут привести к развитию язвы желудка;
Следует отказаться от вредных привычек и исключить все факторы, вызывающие снижение иммунитета;
Правильный режим питания – немаловажная профилактическая мера. Необходимо есть термически обработанные продукты, пищу принимать часто и небольшими порциями, минимизировать острые и жареные блюда;
Приём всех лекарственных средств, особенно тех, которые провоцируют развитие язвенной болезни, должен проходить под контролем врача и со строгим соблюдением дозировки;
Необходимо максимально оградить себя от попадания в стрессовые ситуации. Если это невозможно, то стоит после консультации с доктором принимать успокоительные средства;
Не нужно забывать о минимальных физических нагрузках. Важно не перегружать организм, полноценно отдыхать и заниматься посильным трудом;
Соблюдение режима дня с полноценным отдыхом и сном не менее 8 часов – вот основа профилактики большинства болезней, в том числе и язвы желудка.
Существуют также и вторичные профилактические меры, которые необходимо соблюдать в том случае, если болезнь уже была выявлена. Они направлены на то, чтобы не допустить случаев рецидива болезни и избежать её осложнений. Для этого важно регулярно наблюдаться у врача, а также соблюдать данные им рекомендации. В случае обострения болезни, особенно в весенний и осенний период, необходимо проходить терапевтические курсы.
Больному важно придерживаться диеты и не употреблять продукты, находящиеся под запретом. На пользу пойдет длительное времяпрепровождение на свежем воздухе, а также санаторно-курортное лечение. По рекомендации доктора может быть назначен длительный курс антисекреторных лекарств.
О полной ремиссии язвенной болезни можно говорить в том случае, если на протяжении трёх лет и более у человек не наблюдалось обострений.
Что касается прогноза на выздоровление, то он является благоприятным в том случае, если болезнь была вовремя выявлена. Также необходимым условием остаётся адекватная комплексная терапия, и, при необходимости, согласие пациента на хирургическое вмешательство. Неблагоприятным прогноз будет тогда, когда болезнь даёт осложнения.









Утром обнаружил в рвотных массах кровь в виде сгустков по объёму примерно с 20 кубовый шприц. Цвет коричневый. Ясное дело - за ночь она вступила в реакцию с желудочным соком, но на сколько я помню - хотя могу и ошибаться - цвет и степень свернутости были такими же с самого начала.
При этом чувствую себя нормально (абстенентного синдрома у меня не бывает или проявляется незначительно и быстро проходит) - никаких неприятных ощущений со стороны ЖКТ - даже легкой изжоги нет.
Стоит ли мне начинать паниковать?
В интернетах пишут, что кровь во рвотных массах при принятии больших доз алкоголя - это "норма", но меня почему-то терзают смутные сомнения.
О себе: 37 лет. До этого диагностированных проблем и жалоб по части ЖКТ - не было вообще за всю жизнь. Принимаю кардиологический аспирин (ацекардол), но вчера я его как раз забыл принять и он покрыт специальной оболочкой, которая не растворяется в желудке - вряд ли он мог спровоцировать желудочное кровотечение.
Вопрос: Возможно ли вылечится от деформации луковицы ДПК, если она была 3 года?
Терапия второй линии (резервная четырехкомпонентная схема)
Ингибитор протонной помпы (Омез, омепрозол или др.) в стандартной дозе 2 раза в день +
Висмута салицилат/субцитрат 120 мг 4 раза в день + Метронидазол 500мг 3 раза в день +
Тетрациклин 500 мг 4 раза в день.
Как лечился: Де-Нол, Фосфолюгель, Амоксациллин, Масло чёрного тмина на голодный желудок. После курса лечения болезнь исчезает, но через 1-2 месяца опять начинается. Врач только невнятно говорит, мол много переживаешь, стрессы и прочее прочее.
Скажите как можно ещё бороться с этим? Спасибо.
>Слава, язвенная болезнь может длиться годами, обострения сменяются ремиссиями, и хороший грамотный специалист уже по симптомам определит, что это язвенная болезнь, а ФГДС только покажет где именно находится язва и каких размеров. Вам сказали глупость, не может язва появиться и через неделю уже будет прободение язвы.
> Евгения Владимировна, в том то и дело, что он не чего не обнаружил! Боли постоянно были! Когда я пришёл к в врачу с его заключением по фгдс, на что он мне ответил, что язва может появится в течения недели, и меньше!
Что значит эта изжога? Гастрит или язва?
Поэтому лучше язву желудка начать лечить на ранних стадиях, а не тогда, когда вы попадете в больницу и вам пропишут несколько дней голодания.
Лекарств очень много, сред них: амиглурацил, бензогексоний, галидор, гистидина гидрохлорид, дибазол, димеколин, камфоний, кватерон, левамизол, метацин, метоклопрамид, метронидазол, натрия гидрокарбонат, оксиферрискорбон натрия, платифилина гидротартрат, ромазулан, темехин, этпенал и др.
Из продуктов питания на 1 месте стоит капуста, которая содержит противоязвенный витамин U. Однако капусту нужно есть в сыром виде, да и лучший лечебный эффект дает только капустный сок свеже выжатый.
Или язву можно в любое время излечить? И какие лекарства помогают вылечить язву желудка?
Сейчас я вот уже как 3 дня без диеты, и вот буквально вчера вчера случайно проглотила очень горячую картошку и у меня сразу же начало все гореть в 12-ти перстной кишке. Сегодня снова начались боли, вдобавок появилась изжога после еды. Я не знаю что у меня, но изжога не проходит.
Скажите, у меня от этого может быть язва или нет? жду ваших ответов ......