Спермограмма: норма и расшифровка результатов
По разным данным, от 35 до 45% случаев неспособности семей обзавестись потомством связаны с мужским бесплодием. А чем раньше и точнее будет определена причина проблемы, тем скорее супруги смогут приступить к лечению и стать в итоге счастливыми родителями. Поэтому, если пару спустя год регулярной интимной жизни без предохранения всё ещё не поздравляют с грядущим пополнением, необходимо отбросить стеснение и страх и отправиться на обследование: жене – к гинекологу-репродуктологу, мужу – к урологу-андрологу.
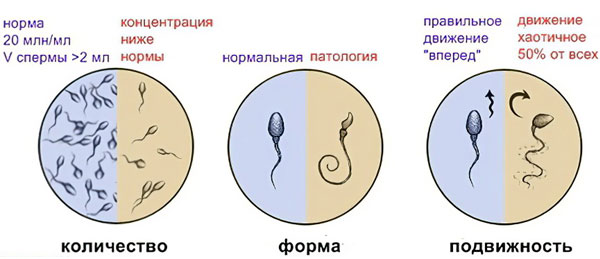
Спермограмма выступает первым и обязательным шагом на пути к ответу на вопрос, может ли мужчина иметь детей. Этот простой лабораторный анализ включает в себя такие показатели, как общий объём эякулята, количество сперматозоидов в нём, их жизнеспособность и подвижность. Кроме того, врач изучает физико-химические параметры спермы и определяет наличие в ней патологических клеток, которые могут указывать на заболевание.
Содержание:
Сегодня мы расскажем вам, как сдавать спермограмму и правильно готовиться к визиту в клинику, каковы нормальные показатели, что означают специальные термины в расшифровке результатов анализа, а главное – что делать, если итоги обследования неутешительные? Как повысить концентрацию и подвижность сперматозоидов?
Показания к проведению исследования

Сдать эякулят на спермограмму необходимо в следующих случаях:
Мужчина просто интересуется своим репродуктивным здоровьем и хочет убедиться в способности стать отцом;
Беременность у партнёрши не наступает в течение как минимум одного года регулярной половой жизни без применения средств контрацепции;
У мужчины диагностирована болезнь или врождённая патология, могущая привести к бесплодию (гипогонадизм, варикоцеле, орхит, уретрит, простатит и т.д.);
Пара собирается прибегнуть к экстракорпоральному оплодотворению или к искусственной инсеминации.
Виды спермограмм
Существует четыре основных вида этого анализа:
Базовая спермограмма, нормы которой закреплены Всемирной организацией здравоохранения в 1999 году;
MAR-тест, демонстрирующий наличие или отсутствие в эякуляте антиспермальных антител – это клетки, разрушающие сперматозоиды. Они могут появиться в результате эндокринного или аутоиммунного заболевания, а также из-за биохимической несовместимости партнёров;
Морфологический анализ спермы по Крюгеру, позволяющий оценить физические показатели мужских половых клеток – форму головки, шейки и хвостика;
Биохимический анализ семенной жидкости, который показывает содержание в ней ферментов, аминокислот, углеводов, витаминов и минеральных веществ.
Первый тип исследования (базовая спермограмма) является стандартным и назначается всем, а оставшиеся три применяются в случае, если расшифровка результатов спермограммы демонстрирует отклонения от нормы.
Подготовка и сдача анализа

Очень важно соблюсти все нюансы, чтобы получить достоверный результат:
Если мужчина проходит курс лечения или использует какие-либо препараты постоянно, об этом необходимо сообщить своему доктору, поскольку некоторые лекарства способны искажать диагностическую картину. Например, антибиотики нужно закончить принимать не позднее, чем за две недели до сдачи спермограммы;
Перед визитом в лабораторию следует воздерживаться от интимной близости на протяжении двух-пяти дней, в идеале – трёх. Имеются в виду любые типы сексуальной активности, включая самоудовлетворение, то есть в течение всего этого срока мужчина не должен эякулировать. Кроме того, нельзя употреблять алкоголь, посещать баню или сауну. Ехать в клинику в больном состоянии, с высокой температурой недопустимо;
Сбор семенной жидкости осуществляется исключительно в процессе мастурбации, прерванный половой акт или оральные ласки для этого не годятся, поскольку в таком случае эякулят будет содержать биологические жидкости партнёрши. Стимуляция должна проходить без использования слюны или специальной смазки, это тоже может исказить результаты спермограммы;
Для сбора спермы на анализ выдается тара – маленький пластиковый контейнер с крышкой. Некоторые лаборатории предоставляют на выбор специальный медицинский презерватив, лишённый химических веществ, влияющих на состав семенной жидкости. Затем мужчине предлагается пройти в комнату, где он сможет остаться один и заняться мастурбацией. В частных клиниках подобные помещения могут быть оборудованы надлежащим образом – комфортная обстановка, видео, журналы. В государственных медучреждениях на это рассчитывать не приходится;
Бывает, что мужчина не может расслабиться в непривычной обстановке, испытывает стресс, и поэтому сдать спермограмму непосредственно на месте не получается. В таком случае контейнер или медицинский презерватив можно приобрести в аптеке, осуществить сбор эякулята дома и доставить биоматериал в лабораторию. Однако сделать это нужно в течение одного часа, притом сохраняя естественную температуру семенной жидкости. Проще всего зажать контейнер в подмышечной впадине;
Расшифровка результатов спермограммы будет доступна уже через несколько дней, иногда даже на следующий день – всё зависит от внутреннего распорядка конкретного медучреждения. Если имеются отклонения от нормы, расстраиваться не нужно, поскольку показатели эякулята очень переменчивы и зависят от целого ряда факторов. Рекомендуется сдать спермограмму не менее трёх раз с перерывами 10-14 дней, чтобы быть уверенным в достоверности результатов обследования.
Норма спермограммы в таблице
Макроскопические параметры: |
|
2-6 мл |
|
Серовато-белый, мутный |
|
Характерный, нерезкий |
|
Вязкая – при подъёме капель образуются нити высотой до 2 см |
|
30-60 минут |
|
7,2-7,8 pH |
|
Микроскопические параметры: |
|
40-600 млн. |
|
20-100 млн. на 1 мл |
|
|
|
более 50% |
|
более 30% |
|
2-4% |
|
Отсутствует |
|
До 1 млн. на 1 мл (3-4 в поле зрения) |
|
Отсутствуют |
|
Отсутствует или незначительна |
|
Расшифровка результатов спермограммы

Теперь рассмотрим значение показателей из таблицы более подробно.
Общий объём эякулята
Общий объём семенной жидкости должен составлять не менее 2 мл. Уменьшение количества выделяемой спермы указывает на недостаточную активность предстательной железы, ретроградную эякуляцию (выброс спермы в мочевой пузырь), гипогонадизм или нарушение проходимости половых путей. Однако такая ситуация может объясняться банально – слишком коротким периодом воздержания. Максимальный порог условно установлен на уровне 5-6 мл спермы за одну эякуляцию. Некоторые врачи полагают, что превышение этого показателя может свидетельствовать о простатите или орхите;
Цвет
Нормальный цвет семенной жидкости варьируется от молочно-белого до сероватого. Почти прозрачная сперма ещё до поднесения к окуляру микроскопа говорит лаборанту о пониженной концентрации сперматозоидов. Но это может объясняться, опять же, нарушением правил подготовки к спермограмме, то есть сексуальной активностью накануне сдачи анализа. Иногда эякулят приобретает желтоватый оттенок, что может свидетельствовать об особенностях рациона, приёме некоторых витаминов или развитии желтухи. Патологический цвет спермы – зеленоватый, бурый – однозначно указывает на воспалительный или онкологический процесс, что подтверждается превышением нормы лейкоцитов и эритроцитов и требует обязательного дообследования;
Запах
Запахсеменной жидкости в норме специфический, сладковатый, нерезкий. Наличие неприятного запаха (кислого, гнилостного, похожего на тухлую рыбу) свидетельствует о патологии и тоже является поводом к проведению дополнительных диагностических процедур;
Консистенция
Консистенция свежего эякулята в норме такова, что позволяет вытягивать вверх нити до 2 см высотой, а спустя час после семяизвержения – до 0,5 см высотой;
Время разжижения
Время разжижения спермы у здорового мужчины составляет примерно 30 минут, максимум – 1 час. Сразу после семяизвержения эякулят очень вязкий, однако затем, под влиянием содержащихся в нём ферментов, он становится более жидким. Если этого не происходит, движение сперматозоидов по женским половым путям затрудняется, в результате оплодотворение не наступает. Причина медленного разжижения семенной жидкости кроется либо в воспалительном процессе, либо в ферментативной недостаточности;
Кислотность
Уровень pH спермы колеблется в пределах 7,2-7,8, максимум – 8,0. Следовательно, среда здоровой семенной жидкости щелочная. При расшифровке результатов спермограммы наибольшую тревогу должно вызывать значительное снижение уровня pH – это указывает на воспалительный процесс в мужских половых органах;
Общее количество сперматозоидов в порции эякулята
Общее количество сперматозоидов в одной порции эякулята не должно быть менее 40 млн., верхний предел – 600 млн. Следовательно, минимальная концентрация составляет 20 млн. сперматозоидов на 1 мл семенной жидкости. В плане детородной функции главную опасность несёт снижение общего количества и концентрации сперматозоидов в сперме. Но и значительное превышение нормы тоже ни о чём хорошем не говорит. Причины многообразны: инфекции, эндокринные, аутоиммунные и онкологические болезни, нарушение кровообращения, половой инфантилизм, вредные привычки, отравление организма, воздействие радиации;
Подвижность спустя 1 час после эякуляции
Активность и подвижность должна быть не менее чем у половины сперматозоидов, причём 25% от общего числа составляют клетки с прямолинейным движением, у которых больше всего шансов успешно достичь матки и оплодотворить яйцеклетку. Деление сперматозоидов на 4 типа, приведенное в таблице с нормами спермограммы, на сегодняшний день применяется не везде. Более актуальна следующая система: с прогрессивным движением (более 25%), с непрогрессивным движением (более 50%) и неподвижные сперматозоиды (менее 10%);
Доля жизнеспособных сперматозоидов
Доля живых сперматозоидов должна составлять не менее 50% от общего числа мужских половых клеток, иначе зачатие будет проблематичным. Из них не менее 30% должны иметь правильную форму – овальную головку и подвижный хвостик. Отклонения от нормы могут быть разными: слишком маленькая или слишком большая головка, при этом она круглая, серповидная или грушевидная, а хвостик слишком короткий или длинный, недостаточно извитый или раздвоенный, нарушено строение шейки и так далее;
Доля незрелых клеток сперматогенеза
Доля незрелых половых клеток в эякуляте здорового мужчины составляет 2-4%. Значительное превышение этого показателя указывает на недостаточность секреторной функции. Современные специалисты в области репродукции склоняются к мнению о том, что эту норму следует ещё уменьшить – до 1-1,5%;
Агглютинация
Агглютинация – это нежелательный процесс слепления сперматозоидов между собой, что, конечно же, препятствует их нормальному движению, следовательно, мешает зачатию. Встречается такое нарушение при расшифровке результатов спермограммы очень редко и обычно свидетельствует о токсическом поражении организма или аутоиммунной болезни;
Агрегация
Агрегация – это образование комплексов из половых и других клеток, склеенных слизью. Это явление часто бывает сопряжено с наличием антиспермальных антител, вырабатываемых организмом одного или обоих партнёров, что приводит к так называемому «иммунному бесплодию». Установить истину поможет MAR-тест;
Лейкоциты
Лейкоциты в сперме присутствуют всегда, но в небольшом количестве – до 1 млн. во всей порции эякулята, то есть 3-4 клетки в поле видимости на предметном стекле микроскопа. Значительное превышение нормы по этому показателю при расшифровке результатов спермограммы говорит о наличии воспалительного процесса (простатит, орхит, везикулит, уретрит и т. д.);
Эритроциты
Эритроциты в сперме должны отсутствовать, это красные кровяные тельца, которые попадают в семенную жидкость только в случае серьёзной патологии – мочекаменной болезни, опухоли в органах мочеполовой системы;
Слизь
Слизь в эякуляте может наблюдаться в незначительных количествах. Если её много, это приведёт к агрегации и снижению репродуктивных возможностей. Причины наличия большого количества слизи в сперме, как правило, инфекционно-воспалительные, реже – иммунные.
Спермограмма делается либо вручную, либо на автоматическом анализаторе. Первый вариант предпочтительнее, поскольку машина может давать сбои, а квалифицированный специалист с микроскопом установит точные показатели.
Главное, о чём следует помнить: плохие результаты спермограммы – это не приговор, нужно обязательно повторить исследование не менее двух раз, чтобы делать окончательные выводы.
Значение терминов в спермограмме
При расшифровке спермограммы врачи используют специальные термины, которые могут быть незнакомы и непонятны пациентам. Давайте разберемся, что означают эти слова, и стоит ли паниковать, услышав их на приёме у своего уролога.
Нормоспермия
Это хороший результат спермограммы – все показатели в норме. Как правило, у здорового мужчины в 1 мл эякулята содержится 60-80 млн. сперматозоидов, из них около 70% подвижны. Шансы на успешное зачатие, при условии хорошего репродуктивного здоровья партнёрши, очень высоки, но всё равно не 100%, поскольку на этот тонкий механизм влияет множество факторов, включая даже психологический настрой.
Аспермия
В эякуляте полностью отсутствуют как зрелые, так и незрелые формы мужских половых клеток. Если это объясняется закупоркой семявыводящих путей, мужчине требуется хирургическое вмешательство, а если это врождённая тестикулярная аспермия (яички не продуцируют сперматозоиды), то любое лечение, к сожалению, бесперспективно.
Азооспермия
Сперматозоидов в эякуляте нет, но обнаруживаются их незрелые формы. Это говорит о том, что половые клетки воспроизводятся, но нарушен процесс их деления и созревания. Восстановить нормальный сперматогенез можно, но успех сильно зависит от причины, тяжести патологии и желания пациента проходить лечение.
Олигозооспермия
Это снижение концентрации сперматозоидов в эякуляте. Как следует из приведенной выше таблицы норм спермограммы, своеобразным рубежом выступает показатель в 20 млн. половых клеток на 1 мл семенной жидкости. И то, успешное зачатие будет возможно только в случае, когда большинство этих сперматозоидов жизнеспособно, морфологически правильно и подвижно.
Криптозооспермия
Это такое состояние, когда в эякуляте обнаруживаются только единичные мужские половые клетки. Найти их можно с помощью специальной лабораторной центрифуги. Криптозооспермия свидетельствует о том, что яички, в принципе, могут продуцировать сперматозоиды, но требуется серьёзная терапия, чтобы наладить их работу, а успех будет зависеть от причины и тяжести патологии.
Олигоспермия
Иначе термин звучит как «гипоспермия» или «гиповолюмия». Это значит, что объём эякулята снижен по сравнению с нормой (2-6 мл). Временная олигоспермия может объясняться высокой сексуальной активностью или частой мастурбацией. Об истинной олигоспермии говорят, когда мужчина соблюдал все правила сдачи спермограммы. Патология может объясняться многими причинами, начиная от воспалительных процессов, заканчивая генетическими отклонениями.
Полиспермия
Мультисемия, мультиполлюция – всё это слова, которыми обозначают выделение слишком большого объёма эякулята за один раз (более 6 мл), а также слишком высокое содержание половых клеток в нём (более 600 млн.). При этом большинство сперматозоидов будут незрелыми, с нарушениями морфологии и/или динамики. Все остальные показатели спермограммы, как правило, в норме. Причина полиспермии – сбой в процессе сперматогенеза, лечение возможно.
Астенозооспермия
Снижение количества подвижных половых клеток в семенной жидкости. Как указано в таблице с нормами результатов спермограммы, прогрессивно движущиеся сперматозоиды должны составлять не менее четверти от общего числа, 90% должны проявлять хоть какую-то активность. При астенозооспермии вялые и полностью неподвижные сперматозоиды занимают 30% и более. Есть ещё термин «астеноспермия», который характеризует снижение скорости передвижения мужских половых клеток.
Акиноспермия
Это крайний вариант астенозооспермии – все сперматозоиды неподвижны, следовательно, естественное зачатие невозможно. Иначе это состояние называется акинезией. Такое происходит при тяжёлых инфекционно-воспалительных заболеваниях половой сферы, отравлениях организма, серьёзных гормональных сбоях.
Тератозооспермия
Более половины сперматозоидов имеют ненормальную морфологию. По-другому это отклонение называется тератоспермией или анизозооспермией. Независимо от причин продукции дегенеративных половых клеток, попытки зачатия от такого мужчины (естественные или искусственные) крайне нежелательны, поскольку это чревато выкидышем, замершей беременностью, пороками внутриутробного развития плода.
Некроспермия
Это состояние иногда путают с акиноспермией, то есть с полной неподвижностью сперматозоидов. Но некроспермия ещё хуже – клетки нежизнеспособны. Такой результат спермограммы может быть ложным, если нарушены правила сбора эякулята или проведения анализа – в семенную жидкость попали вещества, убивающие сперматозоидов. Частичная некроспермия – это когда живых клеток меньше 20% от общего числа. Истинная форма, как правило, необратима и терапии не поддаётся.
Пиоспермия
Таким словом при расшифровке результатов спермограммы врачи обозначают наличие гноя в семенной жидкости. Пиоспермия свидетельствует о воспалительном заболевании мужской мочеполовой сферы (орхит, везикулит, уретрит, простатит, цистит и т. д.).
Гемоспермия
А это значит, что в сперме обнаружена кровь. Такое бывает не только при тяжёлых инфекциях, но и при наличии опухолей, в том числе злокачественных. Мужчину с гемоспермией в срочном порядке обследуют на предмет рака предстательной железы, особенно если признаков инфекционно-воспалительного процесса не обнаружено.
Причины отклонений от нормы
Результаты спермограммы могут быть плохими из-за целого ряда факторов:
Генетические аномалии – синдром Кляйнфельтера, микроделеция секций Y-хромосомы;
Эндокринные патологии – гипогонадизм, гипотиреоз, гиперпролактинемия, дисфункция коры надпочечников, нарушение гипоталамо-гипофизарной регуляции, сахарный диабет, ожирение высоких степеней;
Заболевания и травмы мужской мочеполовой сферы – крипторхизм, варикоцеле, ушиб и атрофия яичек, орхит, уретрит, простатит, везикулит, аденома предстательной железы;
Венерические и некоторые другие инфекционные заболевания в анамнезе – эпидемический паротит (свинка), сифилис, гонорея, хламидиоз, микоплазмоз, уреаплазмоз;
Токсическое и радиационное поражение организма – сильное отравление, работа на опасных производствах, жизнь в неблагоприятных экологических условиях, длительный приём медикаментов с тяжёлыми побочными эффектами, курсы химиотерапии;
Вредные привычки – курение, алкоголизм, наркомания, токсикомания;
Скудный и однообразный рацион, хроническое недоедание, авитаминоз, истощение, резкое похудение;
Ношение узкой, стесняющей одежды, некачественного нижнего белья из синтетической ткани, как следствие – перегрев половых органов;
Сидячая работа, малоподвижный образ жизни;
Частый онанизм или сексуальная гиперактивность;
Сильные стрессы.
Дополнительные исследования
Спермограмма – это первичный метод оценки репродуктивного здоровья мужчины. Если врач обнаруживает отклонения, он назначает дополнительные исследования.
MAR- тест
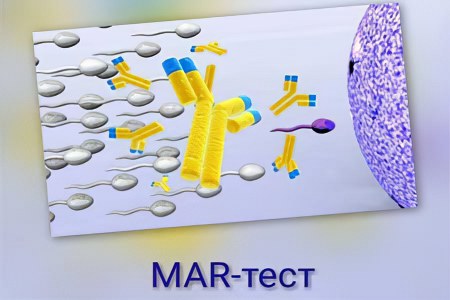
Иногда бесплодие имеет аутоиммунную основу, при этом организм вырабатывает антитела, направленные на разрушение собственных сперматозоидов (АСАТ, антиспермальные антитела). Они их обволакивают и лишают способности оплодотворить яйцеклетку. При этом в спермограмме будут обнаружены малоподвижные и склеенные сперматозоиды. Чтобы подтвердить предположение об аутоиммунной природе бесплодия, назначают MAR-тест (mixed antiglobulin reaction).
Методы исследования:
- Прямой. Вычисляется % сперматозоидов, связанных с антителами.
- Непрямой. Исследованию подвергается кровь пациента, однако информативность этого теста ниже.
Обнаружение антител не всегда указывает на бесплодие. Необходимо определить, в каком именно месте они сосредоточены.
Результат будет готов спустя 2 часа (если в клинике имеется своя лаборатория). При условии, что антитела повредили более 50% сперматозоидов, вероятность бесплодия высока. Если это значение меньше, то шанс на успешное оплодотворение сохраняется. Для здорового мужчины показатель АСАТ не должен превышать 10%.
ЭМИС
ЭМИС расшифровывается как электронно-микроскопическое исследование спермы. Каждый отдельный сперматозоид рассматривают при 25-тикратном увеличении. Проводится ЭМИС при выполнении спермограммы. Это исследование даёт возможность оценить клетку изнутри по 45 показателям. Результат пациент получит через 14 дней.
Показания для ЭМИС:
Низкая фертильность при нормальной морфологической структуре сперматозоидов.
Выкидыши или замершие беременности у женщины в анамнезе.
Неудачные попытки ЭКО (если другие нарушения не выявлены).
ЭМИС могут пройти те пары, которые беспокоятся о рисках генетических аномалий у ребёнка. Проведение анализа позволяет выявить нарушения хроматина, составляющего базу для хромосом.
Фрагментация ДНК
Если половая партнёрша не может выносить плод, необходимо проводить фрагментацию ДНК. Дело в том, что частой причиной выкидышей и замершей беременности являются аномалии сперматозоидов, при которых ДНК оказывается разорвана в головке. Причина патологии – влияние свободных радикалов на половые клетки (в норме их защита обеспечивается антиоксидантами).
Чтобы оценить количество радикалов, присутствующих в сперме проводят отдельное тестирование ROS. Чтобы понять, какова сопротивляемость сперматозоидов радикалам, выполняют анализ антиокислительной способности семенной плазмы.
Фрагментация ДНК может быть реализована 2 способами:
HALO-тест. Сперматозоиды подсвечивают специальными химическими веществами. Вокруг здоровых клеток появляется ореол. Поврежденные сперматозоиды не светятся, в норме их должно быть не более 20%. Если численность клеток варьируется в пределах 30-50%, то паре необходимо подумать об ЭКО, когда это число возрастает до 50% - об ИКСИ, а более 60% - о поиске донора спермы. Результаты будут получены через 1-3 дня.
Tunnel. В ходе исследования подсвечены будут только те сперматозоиды, которые имеют нарушения в ДНК. Это дорогостоящее и трудоемкое исследование. Его точность ниже, чем у HALO-теста. Результаты анализа будут готовы через 14-21 день.
Иногда молодые и здоровые яйцеклетки могут восстановить повреждённое ДНК. В этом случае на первый план выходит состояние здоровья женщины.
Как улучшить спермограмму?
Почему снижается количество сперматозоидов и их подвижность, мы уже обсудили, остаётся выяснить, что мужчина может самостоятельно предпринять для улучшения показателей спермограммы, помимо следования рекомендациям врача, если назначено конкретное лечение.
Итак, основные моменты:
Нужно избавиться от вредных привычек, хотя бы перестать злоупотреблять спиртным, если такая проблема есть;
Пересмотреть свой гардероб, отказаться от ношения узких, неудобных брюк и синтетических трусов;
Если работа связана с долгим сидением (водитель, офисный работник), следует каждый час устраивать себе небольшую разминку, ходить несколько минут;
Очень хорошо влияют на сперматогенез и потенцию специальные упражнения для мужчин. Они ещё и способствуют предупреждению развития аденомы простаты и других серьёзнейших патологий;
Следите за своим весом и объёмом талии – чем он больше, тем меньше в организме тестостерона и тем ниже шансы на отцовство;
Полноценно питайтесь – для мужчины особенно полезны такие продукты, как орехи, авокадо, сельдерей, петрушка, бананы, гранаты, красное мясо, океаническая рыба;
Старайтесь высыпаться и регулярно отдыхать – в современном мире мужскую репродуктивную функцию убивает, прежде всего, бешеный ритм жизни и работа на износ;
Если ваш врач рекомендует, принимайте специальные витаминно-минеральные комплексы и биологически активные добавки для мужчин – например, Спермактин или Спеман;
И, наконец, придерживайтесь здорового и комфортного ритма интимной жизни. Все люди разные, однако, мужчине средних лет (30-45) рекомендуется совершать не менее 3 половых актов в неделю, а если темперамент требует, то можно и гораздо больше. Не нужно «экономить» сперму, лучше она от этого не станет.
Подробнее: Как улучшить качество спермы?
Для успешного зачатия врачи рекомендуют супругам заниматься любовью через день в течение всего периода, когда возможна овуляция, плюс несколько дней до и после него. Правильно высчитать этот отрезок времени сможет любая женщина, опираясь на советы своего гинеколога.
В заключение хотелось бы сказать, что спермограмма – очень доступный анализ, сдавать её легко, это не сопряжено с болью и занимает минимум времени, зато результаты совместного обследования обоих супругов наверняка позволяют пролить свет на причину отсутствия детей в паре и как можно раньше начать необходимое лечение. Берегите себя, и будьте здоровы!