Причины, симптомы, последствия и лечение синдрома сухих глаз
Что такое синдром сухих глаз?
Синдром сухого глаза (ксерофтальмия) – патологическое состояние, характеризующееся недостаточным увлажнением роговицы и конъюнктивы глаз из-за нестабильности слезной плёнки и дефицита слезной жидкости.
Передняя поверхность здорового глаза покрыта цельной слезной плёнкой толщиной примерно 10 мкм.
Эта плёнка защищает глаза от негативных воздействий окружающей среды, от попадания пыли и прочих мелких инородных тел, а также снабжает роговицу питательными веществами и кислородом, создавая естественный иммунный барьер для инфекций.
Слезная плёнка состоит из 3-х слоёв:

Муциновый слой – вырабатывается бокаловидными клетками конъюнктивы и покрывает роговицу, делая её поверхность гладкой и ровной; его функция – удержание слезной плёнки на эпителии роговицы; толщина этого слоя 0,02-0,05 мкм, это всего 0,5% толщины плёнки;
Водный (водянистый) слой – продуцируется слезными железами и состоит из биологически активных веществ и растворенных электролитов; непрерывно обновляется и снабжает эпителий роговицы и конъюнктивы питательными элементами и кислородом, а также обеспечивает удаление молекул углекислого газа, отходов метаболизма и отмерших эпителиальных клеток. Толщина этого слоя примерно 7 мкм, что составляет более 90% слезной плёнки;
Липидный слой – покрывает снаружи водный слой и продуцируется мейбомиевыми железами; отвечает за скольжение верхнего века и защиту глазного яблока, препятствует испарению водного слоя и чрезмерной теплоотдаче его эпителия.
В среднем один раз в 10 секунд слезная плёнка разрывается, побуждая к морганию, в результате чего происходит обновление слезной жидкости и восстановление плёнки. Двигаясь по поверхности роговицы, веко выравнивает слезную плёнку и очищает роговицу от отшелушенных эпителиальных клеток и инородных вкраплений. Одновременно мигание стимулирует выработку железами слезной жидкости.
В течение одной минуты обновляется примерно 15% всей слезной плёнки, а 8% испаряется. Синдром сухого глаза развивается при частых множественных разрывах слезной плёнки, результатом которых становится чрезмерная сухость роговицы. Причинами таких разрывов могут быть разнообразные факторы: слишком быстрое испарение плёнки, нарушения секреции муцинов, липидов и слезной жидкости.
Данный синдром диагностируется у 10-20% населения, причём чаще встречается у женщин (70% случаев). Частот заболевания находится в прямой зависимости от возраста: на возраст до 50 лет приходится всего лишь 12% случаев. 42-43% людей с данным синдромом отмечают существенное ухудшение зрения, испытывают трудности при чтении.
Причины синдрома сухих глаз

Синдром развивается при недостатке и низком качестве слезной жидкости. Причинами этого могут быть некоторые заболевания:
Аутоиммунные (заболевания соединительной ткани, синдром Шегрена);
Эндокринные (эндокринная офтальмопотия);
Болезни системы кроветворения (злокачественная лимфома);
Неврологические (болезнь Паркинсона);
Инфекционные;
Кожные болезни аутоиммунной этиологии (пузырчатка).
При заболеваниях соединительной ткани её патологическое разрастание приводит к закупорке выводных протоков слезных желёз. При синдроме Шегрена поражаются сами слезные железы, возникает не только дефицит слезной жидкости, но и меняется её состав: она становится более вязкой и густой, теряет свои бактерицидные свойства. Сопутствующими симптомами синдрома Шегрена являются сухость во рту и половых органах, опухание слюнных желёз, боли в суставах.
В отдельную группу можно выделить непосредственно патологии органов зрения воспалительного и прочего характера, а также хирургические вмешательства, приводящие к дестабилизации слезной плёнки:
Хронический конъюнктивит;
Нейропаралитический и нейротрофический кератит;
Лагофтальм;
Пластика роговицы и радиальная кератотомия;
Блефаропластика.
Лагофтальм – это патология, при которой веки закрываются не полностью. Для равномерного смазывания глазного яблока слезной жидкостью необходимо, чтобы глаза закрывались полностью.
После блефаропластики 25% пациентов отмечают у себя симптомы синдрома сухого глаза.
В группу риска входят люди, подвергающиеся воздействию следующих факторов:
Длительная работа за компьютером, чтение, просмотр телевизора, работа с мелкими деталями;
Воздействие сухого тёплого воздуха от отопительных систем и кондиционеров;
Неправильный выбор и ношение контактных линз;
Плохая экологическая обстановка (у людей, проживающих у мегаполисов, в условиях загрязнённого воздуха, синдром сухого глаза наблюдается в 4 раза чаще, чем у жителей сельской местности);
Авитаминоз, истощение организма;
Длительный приём определённых лекарственных средств;
Генетическая предрасположенность;
Снижение частоты мигательных движений веками.
Также сюда можно отнести климактерический период и беременность у женщин, так как выявлена зависимость возникновения синдрома сухих глаз от уровня эстрогенов в крови.
Сухой воздух систем отопления провоцирует ускоренное испарение жидкости с поверхности глазного яблока, поэтому данный синдром более характерен для жителей холодных климатических зон. Длительная зрительная концентрация на определённых предметах (экране монитора или других объектах) приводит к недостаточной частоте моргания. Также слишком редкое моргание может быть следствием снижения чувствительности роговицы. Ношение контактных линз значительно увеличивает сухость глаз.
Приём некоторых лекарств снижает выработку слезной жидкости. К ним относятся: гормональные контрацептивы, кортикостероиды, анестетики, холинолитики, антигистаминные средства и препараты для снижения давления.
Симптомы синдрома сухих глаз

Симптомы имеют двустороннее развитие (то есть проявляются сразу на обоих глазах).
К субъективным симптомам относятся:
Сухость роговицы;
Ощущение инородного предмета, «песка в глазах»;
Зуд, жжение, рези (при разрыве слезной плёнки повышается чувствительность роговицы, возрастает риск аллергических реакций);
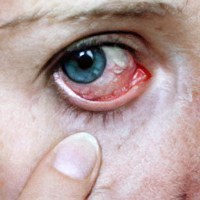
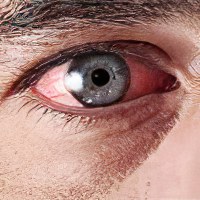
Покраснение глаз (часто синдром сухих глаз сопровождается развитием воспалительного процесса, так как повреждённая слезная плёнка не выполняет свои бактерицидные функции);
Слипание век после сна;
Нечёткость зрения, исчезающая при моргании (обновление слезной плёнки ликвидирует её неровности, которые являются причиной размытости изображения);
Слезотечение;
Светобоязнь (повышенная чувствительность к свету);
Болевые ощущения, особенно при закапывании глаз.
Часто данные симптомы проявляются в стертой форме. Они усиливаются при нахождении в условиях сухого и пыльного воздуха, в задымленных помещениях, при сильном ветре, после продолжительного напряжения глаз.
Объективными признаками синдрома являются:
Уменьшение или исчезновение слезных менисков у краев век (что является признаком роговично-конъюнктивальный ксероза средней степени);
Образование конъюнктивальных выделений в виде нитей слизи;
Слабая гиперемия конъюнктивы.
Такие признаки, как жжение, резь, ощущение инородного тела в глазу, слезотечение и светобоязнь являются неспецифическими, то есть наблюдаются и при некоторых других глазных заболеваниях, но также учитываются при постановке диагноза.
Последствия развития синдрома
Даже лёгкая форма синдрома сухого глаза требует адекватного медицинского лечения для предотвращения серьёзных и необратимых последствий, которые могут быть следующими:
Инфицирование тканей глаза;
Повреждение роговицы;
Образование различных эрозий;
Частичная или полная утрата зрения.
Профилактические меры заключаются в ограничении воздействия внешних негативных факторов, своевременном лечении внутренних заболеваний, рациональном питании и употреблении достаточного количества жидкости.
Лечение синдрома сухих глаз

Диагноз ставится по результатам биомикроскопии, анализа слезной жидкости, цитологии мазка с конъюнктивы, тестов Ширмера и Норна (определяющих скорость образования и испарения слезной плёнки). Для лечения применяются препараты искусственной слезы, в некоторых случаях – хирургические методы.
Капли для глаз
К средствам с высокой вязкостью относятся Видисик, Офтагель, Лакропос, Корнерегель. Во время моргания гелевая консистенция капель разжижается и увлажняет роговицу. Гели закладываются за веко и применяются длительно, 1 раз в 1-2 дня.
Для снятия воспаления, которое часто сопутствует синдрому сухих глаз, могут назначаться антибиотики и иммунодепрессанты: мазь с эритромицином или тетрациклином (курс 7-10 дней), капли Restasis с циклоспорином, а также гормональные капли Maxidex, Alrex, Офтан, Дексаметазон.
Хирургическое лечение
В качестве оперативного лечения используются следующие методы:
Обтурация слезных протоков (закупорка специальными микроскопическими силиконовыми пробками для накопления жидкости на поверхности роговицы);
Пластика роговицы (проводится при ксеротических язвах, перфорации и некрозе роговицы);
Латеральная тарзорафия (проводится при лагофтальме);
Трансплантация слюнных желёз в конъюнктивальный мешок.